Мениски представляют собой серповидные фиброхрящевые структуры с клиновидным поперечным сечением, которые выполняют функцию углубления большеберцового плато, передачи нагрузки через коленный сустав, амортизации и повышения его стабильности (Kean, 2017; Pereira, 2019).
Для улучшения конгруэнтности между округлыми мыщелками бедренной кости и плоским плато большеберцовой кости мениски имеют вогнутую верхнюю поверхность, чтобы соответствовать выпуклой поверхности мыщелков бедренной кости, а также плоскую нижнюю поверхность, чтобы соответствовать относительно плоскому плато большеберцовой кости (LaPrade, 2021). Клиновидная форма мениска позволяет ему оптимизировать передачу осевых нагрузок через сустав и минимизировать пиковое контактное давление на поверхности суставного хряща за счет увеличения площади контакта между плоским большеберцовым плато и округлыми мыщелками бедренной кости (LaPrade, 2021). Кроме того, благодаря своей эластичности он выполняет функцию амортизатора в суставе. В результате любой недостаток мениска может привести к ускорению дегенеративных изменений, а резекция всего лишь 10% мениска может способствовать развитию хондральных поражений, а также снижению субъективных и объективных показателей клинического исхода (LaPrade, 2021; Chahla, 2018). Мениски не только минимизируют контактное давление на суставной хрящ, но и выполняют функцию вторичного стабилизатора коленного сустава. Медиальный мениск в основном способствует передне-задней трансляции, а латеральный мениск помогает противостоять вращательному движению (LaPrade, 2021).
Друзья, 16 сентября состоится вебинар «Реабилитация при повреждениях менисков». Подробности и регистрация по ссылке: https://kinesiopro.ru/courses/vebinar-reabilitacija-pri-povrezhdenijah-meniskov/
Анатомия менисков
Длина медиального мениска составляет примерно 45,7 мм, а ширина — 27,4 мм (Kean, 2017; Woodmass, 2017). Его ширина уменьшается от задней части к передней и, по имеющимся данным, составляет от 12,6 до 17,4 мм в задней трети, от 9,3 до 12,2 мм в средней трети и от 7,6 до 9,0 мм в передней трети (Vyas, 2018; Murlimanju, 2010; DePhillipo, 2018; Rashmi, 2016). Толщина медиального мениска относительно постоянна в передне-заднем направлении и составляет от 5,2 до 6,9 мм по всему мениску (LaPrade, 2021; Vyas, 2018; Rashmi, 2016). Медиальный мениск также можно разделить на пять передне-задних зон (Hathila, 2019; Zdanowicz, 2016). Сюда относятся прикрепление переднего корня (зона 1), передне-медиальная зона между задней границей переднего корня и передней границей медиальной коллатеральной связки (зоны 2A и 2B), часть мениска, прилегающая к медиальной коллатеральной связке (зона 3), задний рог (зона 4) и задний корень (зона 5). С клинической точки зрения зона 4 является наиболее частым местом разрыва мениска и именно здесь чаще всего выполняется восстановление мениска (LaPrade, 2021; DePhillipo, 2018; Noyes, 2000; Lee, 2018). Анатомические исследования показали, что медиальный мениск занимает от 51 до 74% площади поверхности медиального плато большеберцовой кости (Shimomura, 2018; Clark, 1983; Fukazawa, 2009). В исследовании Bloecker (2012) была предпринята попытка изучить это свойство с помощью МРТ и было установлено, что медиальный мениск покрывает 50% медиального большеберцового плато.
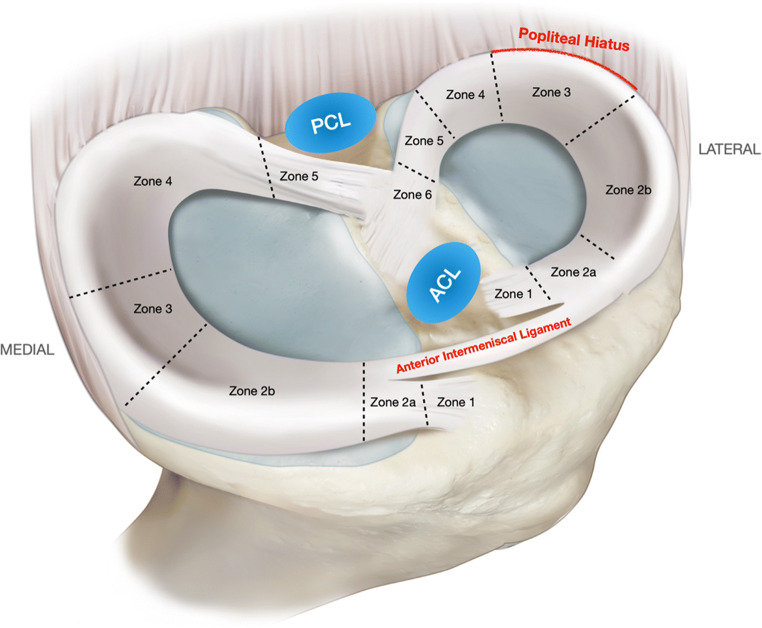
Длина латерального мениска составляет примерно 35,7 мм, а ширина — 29,3 мм (Woodmass, 2017). В отличие от медиального мениска, ширина латерального мениска относительно постоянна по всей его структуре для данного образца (LaPrade, 2021). По имеющимся данным, она варьирует от 9,8 до 12,0 мм в задней трети, от 10,0 до 12,5 мм в средней трети и от 10,0 до 11,9 мм в передней трети (Vyas, 2018; Rashmi, 2016; Rohilla, 2017). Латеральный мениск тоньше в передней трети, где его толщина варьирует от 3,8 до 4,73 мм. В средней трети и задней трети он толще — от 5,9 до 6,5 мм и от 5,3 до 6,2 мм соответственно. Латеральный мениск можно разделить на шесть зон в зависимости от передне-заднего расположения (Zdanowicz, 2016). Сюда относятся передний корень (зона 1), передне-латеральная зона между передним корнем и передней границей подколенной выемки* (зоны 2А и 2Б), подколенная выемка (зона 3), задне-латеральный подколенный пучок (зона 4), связочная зона (зона 5) и задний корень (зона 6). Анатомические исследования показали, что латеральный мениск покрывает от 75 до 93% площади латерального плато большеберцовой кости (Shimomura, 2018; Clark, 1983; Fukazawa, 2009). В МРТ-исследовании Bloecker (2012) было установлено, что латеральный мениск покрывает 59% поверхности латерального большеберцового плато.
*Подколенная выемка — это отверстие, определяемое пучками латерального мениска, которое позволяет сухожилию подколенный мышцы проходить от большеберцовой кости до места прикрепления к бедренной кости.
Мениски крепятся к большеберцовой кости через передний и задний корни и стабилизируются медиальной коллатеральной связкой, поперечной связкой, мениско-тибиальной и мениско-феморальной связками (Shimomura, 2018; Jacob, 2019). Корни мениска представляют собой связочноподобные структуры с фиброхрящевыми прикреплениями (Jacob, 2019). Они имеют важное функциональное значение, так как фиксируют мениск, преобразуя осевые нагрузки в кольцевые и предотвращая его экструзию при осевой нагрузке на сустав. Мениско-тибиальная связка прикрепляет весь наружный край медиального мениска к медиальному большеберцовому плато (LaPrade, 2021). Медиальный мениск также прикрепляется к задней косой связке и задне-медиальной части капсулы. Большая часть наружной границы латерального мениска прикреплена к латеральному большеберцовому плато мениско-тибиальной связкой (LaPrade, 2021). Латеральная мениско-тибиальная связка тоньше и эластичнее медиальной мениско-тибиальной связки (LaPrade, 2021). Кроме того, пересечение сухожилия подколенной мышцы частично нарушает это окружное крепление (LaPrade, 2021). В совокупности эти свойства позволяют латеральному мениску иметь повышенную трансляцию и подвижность по сравнению с более статичным медиальным мениском (Simonian, 1997).
Корни мениска
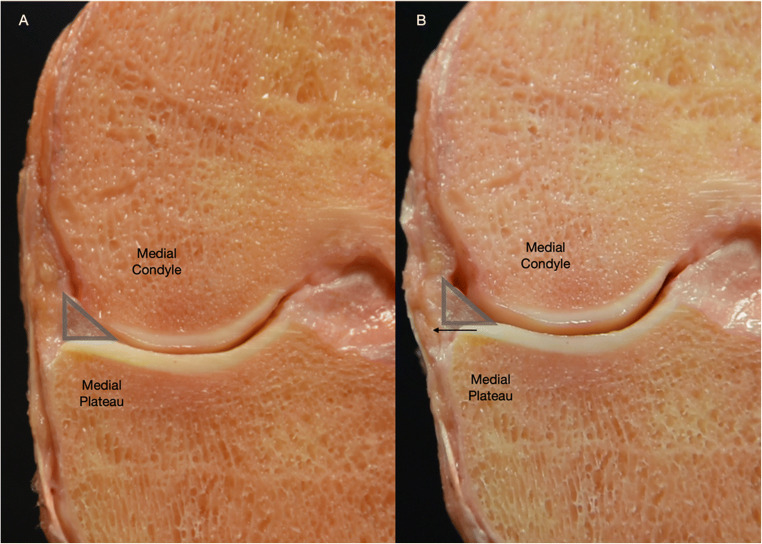
Понимание анатомии корней очень важно для клинической практики, поскольку их неанатомическое восстановление может нарушить функцию мениска (Stärke, 2010). Структурно интактные корни менисков сохраняют биомеханическую способность мениска преобразовывать осевую нагрузку в кольцевую, предотвращают его экструзию и снижают нагрузку на суставной хрящ (Laprade , 2014). Авульсированный корень мениска приводит к невозможности преобразования сжимающих нагрузок в кольцевые, а также к обширной экструзии мениска (Chahla, 2019). Биомеханически это приводит к увеличению контактного давления на суставной хрящ, которое сравнимо с силами в колене после тотальной менискэктомии (Allaire, 2008; Harner, 2009; Johannsen, 2012). Клинически это проявляется в виде быстрого прогрессирования остеоартрита (Laprade, 2014; Johannsen, 2012). Кроме того, эти ранее недодиагностированные разрывы были признаны патологическим фактором, способствующим возникновению переломов в области коленного сустава с субхондральной недостаточностью (Hussain, 2019).
Последующие исследования продемонстрировали клинические преимущества анатомического восстановления корня мениска. Например, недавний мета-анализ, проведенный Perry (2022) показал, что анатомическое восстановление разрывов заднего корня медиального мениска приводит к значительному улучшению биомеханических и клинических результатов. Кроме того, результаты отдельного исследования Krivicich (2021) показали, что восстановление корня значительно замедляет прогрессирование остеоартрита и переход к последующей тотальной артропластике коленного сустава при 5-летнем наблюдении. В совокупности эти результаты подчеркивают клиническую важность анатомического восстановления корня и глубокого понимания соответствующей окружающей артроскопической анатомии.
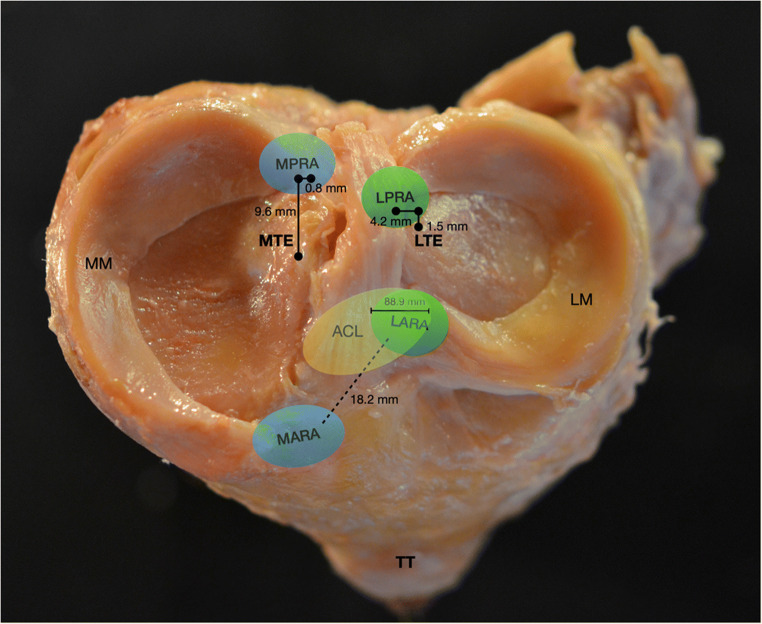
В исследовании 2012 г., проведенном Johannsen и соавт., была предпринята попытка количественно оценить анатомические взаимоотношения между задним корнем медиального мениска и основными артроскопическими анатомическими ориентирами в коленном суставе (Johannsen, 2012). По их данным, площадь этой структуры составляет в среднем 30,4 ± 2,9 мм2. Задний корень располагался на 9,6 ± 0,8 мм кзади от вершины медиального края большеберцовой кости, на 0,7 ± 0,4 мм латеральнее вершины медиального края большеберцовой кости и на 6,0 ± 0,6 мм кзади от вершины медиального края большеберцовой кости. Прямое расстояние от вершины медиального мыщелка большеберцовой кости составляло 11,5 мм. Корень находился на 3,5 ± 0,4 мм латеральнее точки перегиба медиального суставного края и на 8,2 ± 0,7 мм от ближайшей границы места прикрепления задней крестообразной связки (ЗКС) к большеберцовой кости. Площадь блестящих белых волокон заднего рога медиального мениска составляла в среднем 47,3 ± 4,4 мм2. Эти волокна составляют значительную часть общей площади заднего рога, от 38,8 до 60,8%, и находятся в непосредственной близости от места крепления ЗКС, что ставит вопрос о возможном ятрогенном повреждении при сверлении большеберцового туннеля (LaPrade, 2021; Johannsen, 2012).
Читайте также статью: Как повреждения менисков приводят к остеоартриту коленного сустава?
В исследовании Johannsen (2012) также была проведена количественная оценка анатомических взаимоотношений между задним корнем латерального мениска и окружающими ключевыми анатомическими структурами коленного сустава. Было установлено, что площадь поверхности этого корня составляет в среднем 39,2 ± 2,4 мм2. Задний корень находился на расстоянии 5,3 ± 0,3 мм от вершины латерального мыщелка большеберцовой кости. Точнее, он располагался на 4,2 ± 0,4 мм медиальнее, на 1,5 ± 0,7 мм кзади и на 1,4 ± 0,2 мм ниже этого ориентира. Задний корень располагался на 4,3 ± 0,5 мм медиальнее границы латерального суставного хряща, на 12,7 ± 1,1 мм кпереди от проксимальной границы ЗКС и на 10,1 ± 0,8 мм от задней границы переднего корня латерального мениска.
В кадаверном исследовании LaPrade, проведенном в 2014 году, была предпринята попытка количественно оценить анатомическое расположение переднего корня медиального и латерального менисков относительно критически открытых и артроскопических ориентиров коленного сустава (Laprade, 2014). Авторы отметили, что передний корень медиального мениска состоит из центральных плотных волокон, а также дополнительных волоконных отростков. Для медиального мениска площадь прикрепления переднего корня составляла 56,3 ± 14,9 мм2 , а при учете дополнительных волокнистых отростков — 140,7 ± 30,0 мм2. Относительно открытых анатомических ориентиров LaPrade и соавт. показали, что передний корень медиального мениска располагался на 29,8 ± 2,7 мм проксимальнее медиального края бугристости большеберцовой кости и на 27,0 ± 1,9 мм проксимальнее центра верхнего края бугристости большеберцовой кости. Относительно важнейших артроскопических ориентиров передний корень медиального мениска находился на 18,2 ± 2,9 мм передне-медиальнее центра ПКС, на 9,2 ± 2,7 мм передне-медиальнее ближайшего края ПКС, на 7,6 ± 2,3 мм передне-латеральнее ближайшего края суставного хряща медиального большеберцового плато и на 32,8 ± 4,1 мм кпереди от ближайшего края прикрепления заднего корня медиального мениска.
LaPrade (2014) также провели количественную оценку взаимоотношений переднего корня латерального мениска с другими анатомическими структурами коленного сустава. Авторы отметили, что во всех двенадцати образцах, которые они исследовали, этот корень содержал волокна, которые проникали под место крепления ПКС к большеберцовой кости. Кроме того, они отметили, что передний корень латерального мениска полностью состоял из волокон одинаковой плотности, то есть весь корень состоял только из центральных волокон. Площадь прикрепления переднего корня латерального мениска к большеберцовой кости составляла 140,7 ± 30,0 мм2 , он имел с ПКС общее место крепления и перекрывался с ней в среднем на 88,9 ± 40,8 мм2. Это перекрытие составляет примерно 63,2% от всей площади крепления переднего корня латерального мениска и 40,7% от площади крепления ПКС, что позволяет предположить, что повреждение переднего корня латерального мениска при анатомической реконструкции ПКС может быть неизбежным при сверлении большеберцового тоннеля. Количественно передний корень латерального мениска располагался на 14,4 ± 2,2 мм передне-медиальнее возвышения большеберцовой кости, на 5,0 ± 1,8 мм передне-латеральнее центра прикрепления ПКС к большеберцовой кости, на 7,1 ± 1,3 мм передне-медиальнее ближайшего края суставного хряща латерального большеберцового плато и на 13,4 ± 2,1 мм кпереди от ближайшего края заднего корня латерального мениска. Передние корни латерального и медиального менисков находились на расстоянии 18,0 ± 3,3 мм друг от друга.
Передняя межменисковая связка
Передняя межменисковая связка соединяет передние рога медиального и латерального менисков (LaPrade, 2021). Ее длина составляет в среднем 33 мм, а ширина — 3 мм. LaPrade и др. отметили, что передняя межменисковая связка присутствовала только в шести из двенадцати коленных суставов, включенных в кадаверное исследование (Laprade, 2014). В этих шести коленных суставах, по данным авторов, центр переднего корня медиального мениска находился на расстоянии 11,4 ± 1,9 мм от центра медиального прикрепления передней межменисковой связки. Кроме того, передняя межменисковая связка была прикреплена к задне-медиальной поверхности переднего рога медиального мениска во всех включенных в исследование образцах. Относительно центра переднего корня латерального мениска центр латерального прикрепления передней менисковой связки находился на расстоянии 19,2 ± 4,4 мм. Передняя менисковая связка также была прикреплена к передне-латеральной поверхности переднего корня латерального мениска во всех шести образцах с этой связкой.
Хотя функция этой связки не ясна, было предложено несколько теорий. По некоторым предположениям, связка может играть роль стабилизатора мениска при движении колена и неврологическую роль в сенсомоторной функции колена (Aydıngöz, 2002; Guess, 2018). Кроме того, рассечение этой связки привело к увеличению контактного давления на большеберцово-малоберцовый сустав в биомеханическом исследовании Guess (2018). Помимо передней межменисковой связки, мениски могут соединяться еще тремя связками: медиальной косой связкой, латеральной косой межменисковой связкой и задней межменисковой связкой (LaPrade, 2021).
Прикрепление заднего рога медиального мениска
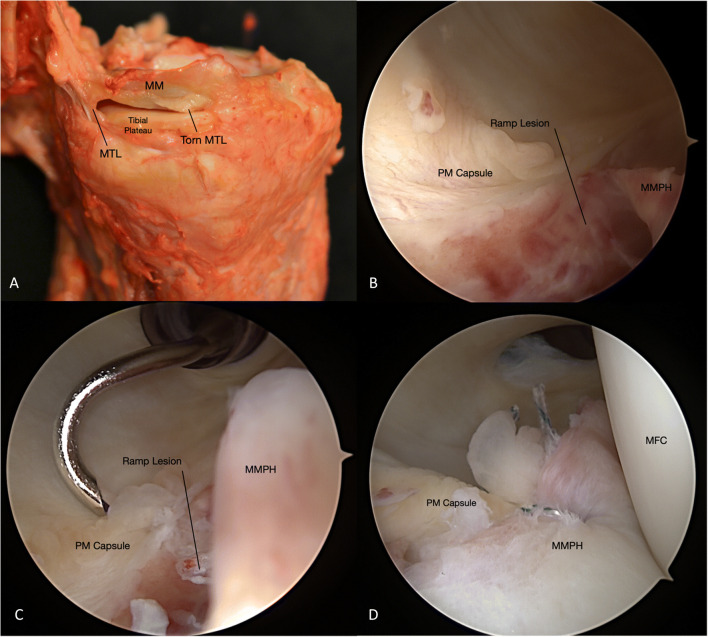
При изучении прикрепления заднего рога медиального мениска ключевыми анатомическими структурами являются заднее менискокапсульное прикрепление, задняя мениско-тибиальная связка, задняя косая связка, глубокая медиальная коллатеральная связка и полуперепончатая мышца. В анатомическом исследовании DePhillipo (2018). была предпринята попытка количественной оценки относительных анатомических особенностей прикрепления заднего рога медиального мениска. Авторы отметили, что длина заднего рога медиального мениска составляет в среднем 21,3 ± 2,0 мм, а длина заднего менискокапсульного прикрепления — 20,2 ± 6,0 мм.
Мениско-тибиальные связки по окружности фиксируют периферический край медиального и латерального менисков к краю мыщелка большеберцовой кости. Медиальная мениско-тибиальная связка является относительно более толстой и прочной структурой и ограничивает относительную подвижность медиального мениска. В исследовании DePhillipo (2018) описаны анатомические особенности прикрепления медиальной мениско-тибиальной связки. Авторы отметили, что связка в средней трети имеет длину 17,7 мм и прикрепляется на 6,4 мм ниже края суставного хряща. В области заднего рога связка имеет длину 14 мм и прикрепляется на 5,9 мм кпереди от суставного края. Наконец, рядом с задней косой связкой она имеет длину 9 мм и прикрепляется на 6,7 мм ниже края суставного хряща. Медиальная мениско-тибиальная связка соединяется с задней частью капсулы и образует сросшееся крепление к заднему рогу мениска (LaPrade, 2021). Поражением медиальной мениско-тибиальной связки называется пандусным поражением, если оно прилегает к заднему рогу медиального мениска и может приводить к трансляции медиального мениска при варусной/вальгусной нагрузке и передне-медиальной ротационной нестабильности (LaPrade, 2021; El-Khoury, 1984; Sims, 2004).
Задняя косая связка состоит из двух структур. Мениско-феморальная часть задней косой связки прикрепляет мениск к бедренной кости, имеет длину 8,2 ± 2,1 мм и прикрепляется на расстоянии 34,1 ± 6,7 мм от заднего корня медиального мениска (DePhillipo, 2018). Мениско-тибиальная часть задней косой связки прикрепляет медиальный мениск к большеберцовой кости, имеет длину 9,0 ± 2,3 мм и прикрепляется на 6,7 ± 1,7 мм ниже края суставного хряща медиального плато (DePhillipo, 2018). Средняя часть медиального мениска прочно прикреплена к глубокой медиальной коллатеральной связке (ГМКС). ГМКС сливается с мениско-феморальной связкой задней косой связки и передне-медиальной частью капсулы. Она имеет мениско-феморальный и мениско-тибиальный компоненты. Мениско-феморальный компонент имеет среднюю длину 14,8 ± 3,8 мм и центр, расположенный на 45,9 ± 7,0 мм медиальнее центра заднего корня медиального мениска. Мениско-тибиальный компонент ГМКС имеет длину 17,7 ± 3,4 мм и прикрепляется на 6,4 ± 1,9 мм ниже края суставного хряща латерального большеберцового плато. Наконец, переднее плечо сухожилия полуперепончатой мышцы имеет фасциальное прикрепление к медиальному мениску длиной 9,2 ± 2,1 мм (DePhillipo, 2018). Оно расположено между задней мениско-тибиальной связкой и мениско-тибиальной частью задней косой связки и прикрепляется к задне-нижнему краю медиального мениска.
Прикрепление заднего рога латерального мениска
Понимание анатомии латеральных менисков является критически важным, поскольку разрывы заднего рога латерального мениска сложны в лечении из-за присущей ему повышенной подвижности (Aman, 2019). Длина латеральной мениско-тибиальной связки составляет 12,8 ± 3,9 мм. Она более тонкая и эластичная по сравнению с медиальной стороной, в ней также отсутствуют дискретные утолщения, характерные для медиальной мениско-тибиальной связки. Она также отсутствует на протяжении подколенной выемки (Aman, 2019; Stäubli, 1990; Krudwig, 2002). Эти свойства делают латеральный мениск по своей природе более подвижным, чем медиальный. Прикрепление задне-латеральной части капсулы составляет 11% от общей высоты заднего рога латерального мениска и находится на 7,6 ± 2,5 мм выше края суставного хряща большеберцовой кости (Aman, 2019). Верхняя поверхность подколенной выемки имеет среднюю длину 12,1 ± 2,5 мм, ее центр начинается в 33,6 ± 3,7 мм от центра заднего корня латерального мениска. Нижняя поверхность подколенной выемки имеет изогнутую форму длиной 36,9 ± 6,0 мм и начинается в 22,8 ± 4,2 мм от центра заднего корня латерального мениска.
К латеральному мениску дополнительно прикрепляются подколенно-менисковые пучки, мениско-фибулярная связка и мениско-феморальная связка. Подколенно-менисковые пучки — это прочные отростки сухожилия подколенной мышцы, которые прикрепляются к латеральному мениску (Aman, 2019). Существует три подколенно-менисковых пучка: передне-нижний, задне-верхний и задне-нижний (Aman, 2019; Stäubli, 1990; Andrews, 2013). Передне-нижний пучок имеет длину 8,0 ± 1,9 мм и прикреплялся на 4,6 ± 2,3 мм выше края суставного хряща большеберцовой кости. Задняя-верхний имеет длину 6,5 ± 1,5 мм и прикрепляется на 6,2 ± 1,9 мм выше края суставного хряща большеберцовой кости. Задне-нижний проходит от нижнего края латерального мениска до подколенной фасции в заднем и дистальном направлениях, хотя при артроскопии он не визуализируется и ее существование оспаривается некоторыми авторами. Переде-нижний пучок формирует дно подколенной выемки, а задне-верхний — его крышу. Вместе эти пучки препятствуют медиальной трансляции латерального мениска, а повреждение этих структур приводит к медиальному подвывиху мениска, боли в колене с латеральной стороны и механическим симптомам, например, таким как блокирование (Simonian, 1997; LaPrade, 2005). Травмы этих структур часто возникают при сопутствующих повреждениях передней крестообразной связки и заднелатерального угла (Aman, 2019).
Мениско-фибулярная связка берет начало от латерального мениска и вставляется в головку малоберцовой кости непосредственно перед началом подколенной мышцы (LaPrade, 2021). Ее ширина варьирует от 8 до 13 мм, длина — от 13 до 22 мм, а средняя толщина составляет 3,84 мм (Natsis, 2012; Bozkurt, 2004). Ее функция неясна, считается, что она помогает латеральной мениско-тибиальной связке контролировать передне-заднюю трансляцию и внешнюю ротацию латерального мениска (LaPrade, 2021). Возможно, она также играет роль вторичного ограничителя варусной и наружной ротации коленного сустава.
Наконец, существуют две мениско-феморальные связки: связка Хамфри, которая является передней мениско-феморальной связкой, и связка Врисберга, которая является задней мениско-феморальной связкой (Zdanowicz, 2016; LaPrade, 2017; Gupte, 2002). Связка Хамфри проходит серди относительно задней крестообразной связки, а связка Врисберга — сзади. Передняя мениско-феморальная связка прикрепляется в 5,5 ± 2,9 мм от центра заднего корня латерального мениска, а задняя мениско-феморальная связка — в 11,5 ± 4,4 мм от центра заднего корня латерального мениска (Aman, 2019). Мениско-феморальные связки служат для соединения заднего рога латерального мениска с латеральной границей медиального мыщелка бедренной кости. С биомеханической точки зрения они способствуют предотвращению экструзии латерального мениска, а также обеспечивают вторичное ограничение заднего смещения большеберцовой кости (Gupte, 2003; Gupte, 2002).
Микроструктура
Мениски состоят примерно на 70% из воды и на 30% из органических материалов (Brindle, 2021). Более конкретно, вода составляет примерно 65-72%, коллаген — 20-25%, а протеогликаны — <1% от общего объема менисков (Gee, 2021). Состав воды наиболее высок в задних рогах менисков по сравнению с центральными или передними частями, что, как предполагается, создает силу сопротивления при сжимающих нагрузках (Markes, 2020). Кроме того, вода притягивается к отрицательно заряженному внеклеточному матриксу менисков, который представляет собой плотную сеть сшитого коллагена и смешанных протеогликанов (Gee, 2021).
В целом коллаген составляет 75% сухой массы менисков (Gee, 2021; Markes, 2020). Преобладает коллаген I типа (с переменным количеством II, III, V и VI типов), который обеспечивает основной структурный каркас мениска (Markes, 2020; Fox, 2012). Поверхность мениска состоит из беспорядочно ориентированных коллагеновых волокон, что позволяет минимизировать трение и создать гладкую сочленяющуюся поверхность (Gee, 2021). В то время как поверхностный слой мениска состоит из радиально ориентированных коллагеновых волокон I типа, глубокий слой состоит из окружно ориентированных коллагеновых волокон I типа (Brindle, 2001; Gee, 2021). Такое специфическое расположение волокон способствует преобразованию сжимающих нагрузок в кольцевые напряжения при осевой нагрузке (Brindle, 2001). Кроме того, в глубоком слое периодически встречаются «стягивающие» волокна, ориентированные радиально, которые переплетаются с окружными волокнами и предотвращают продольное их расщепление (Markes, 2020; Fox, 2012).
Протеогликаны составляют менее 1% внеклеточного матриксв, но играют важную роль. Эти крупные гидрофильные молекулы притягивают воду для передачи жидкости, тем самым уменьшая сжимающую нагрузку и травматизацию мениска (Gee, 2021). Наиболее распространенным протеогликаном является аггрекан, который отвечает за вязкоупругие компрессионные свойства менисков (Fox, 2012). Известны и другие более мелкие протеогликаны: декорин, бигликан и фибромодулин, однако точная функция этих молекул пока не ясна (Fox, 2012). Эти протеогликаны состоят из основного белка, который соединен с одним или несколькими гликозаминогликанами (Fox, 2012). Концентрация гликозаминогликанов выше в рогах и на периферии мениска, поскольку на них приходится большая нагрузка (Fox, 2012).
Эмбриология
В период гестации мениски формируются из промежуточного слоя мезенхимальной ткани и дифференцируются внутри зачатке конечности (Gee, 2021; Yaniv, 2007). В норме мениски определяются к 8-й неделе беременности и формируют свою зрелую анатомическую форму к 14-й неделе (Kocher, 2017). На протяжении всего пренатального развития мениски сильно васкуляризированы и получают сосуды от капсульного и тибиального прикреплений. В это время мениск остается высококлеточным с большим соотношением ядер и цитоплазмы (Kocher, 2017; Clark, 1981; Rath, 2000).
После рождения васкуляризация и содержание клеток в менисках постепенно уменьшаются по мере увеличения содержания коллагена (Gee, 2021). К 9 месяцам жизни центральная треть мениска становится аваскулярной, а к 10 годам васкуляризация и структура напоминают колено взрослого человека (Clark, 1983; Kocher, 2017). Если в течение первого десятилетия жизни этот переход происходит постепенно, то латеральный мениск демонстрирует большую изменчивость на протяжении всего развития (Clark, 1983). Иногда эта изменчивость приводит к изменениям в организации коллагеновых волокон и может привести к гипертрофированному, дискоидному или нестабильному латеральному мениску. Однако в большинстве случаев по мере роста менисков отношение площади каждого мениска к площади соответствующего большеберцового плато, а также отношение площади медиального мениска к площади латерального мениска остаются достаточно постоянными и однородными (Clark, 1983).
Васкуляризация
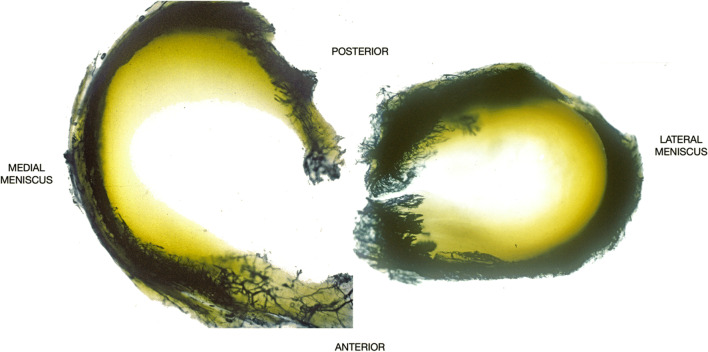
Кровоснабжение менисков осуществляется ветвями медиальной нижней, латеральной нижней и средней коленной артерий, которые проникают в капсулу коленного сустава (Gee, 2021). Эти ветви образуют окружающее перименисковое капиллярное сплетение, которое проникает в мениски на глубину 2-3 мм, примерно на 20-30% периферии медиального мениска и на 10-25% периферии латерального мениска (Kean, 2017; Pereira, 2019; Bhan, 2020). Следовательно, оставшаяся часть аваскулярного центрального мениска получает питание за счет диффузии синовиальной жидкости (Gee, 2021; Bilgen, 2018). Напротив, передние корни и задние корни менисков получают питание через эндолигаментарные сосуды, образованные капиллярными петлями (Markes, 2020; Rath, 2000; Arnoczky, 1982).
Мениски снабжаются двумя различными сосудистыми системами. Во-первых, ветви перименискового сосудистого сплетения проникают в строму мениска радиально. Проникновение этих радиальных ветвей в вещество медиального мениска составляет от 10 до 30% от ширины мениска и больше в переднем роге и средней части тела, чем в заднем роге (Arnoczky, 1982; Crawford, 2020). В латеральном мениске радиальные сосуды проникают от 10 до 25% ширины стромы и не имеют существенных различий при сравнении областей переднего рога, средней части тела и заднего рога (Arnoczky, 1982; Crawford, 2020).
Вторая, отчетливая сосудисто-синовиальная бахрома распространяется как на бедренную, так и на большеберцовую поверхности менисков (Arnoczky, 1982; Crawford, 2020; Chahla, 2017). Эта бахрома располагается преимущественно в передних рогах медиального и латерального менисков, где она покрывает до 100% поверхности бедра и до 50% поверхности голени (Arnoczky, 1982). Сосудистая бахрома также присутствует в задних рогах медиального и латерального менисков, хотя и в меньшей степени. Она занимает до 40% обеих поверхностей заднего рога латерального мениска и 25% обеих поверхностей заднего рога медиального мениска (Arnoczky, 1982). На бедренной и большеберцовой поверхностях среднего рога медиального и латерального менисков имеется сосудистая бахрома толщиной 1-2 мм (Arnoczky, 1982). Следует отметить, что в области подколенной выемки отсутствуют как радиально проникающие сосуды, так и сосудистая бахрома (Markes, 2020; Arnoczky, 1982; Crawford, 2020).
Относительно аваскулярная природа мениска привела к выделению в нем красно-красной, красно-белой и бело-белой зон. Красно-красная зона представляет собой сосудистую периферическую область, снабжаемую непосредственно перименисковым капиллярным сплетением, и включает толстые связочные структуры с прикреплением к капсуле сустава (Kean, 2017; Jacob, 2019). Бело-белая центральная зона является аваскулярной и представляет собой тонкую, вогнутую хрящевую область центральных менисков с неприкрепленными свободными краями. Красно-белая промежуточная зона расположена между красно-красной периферией и бело-белой центральной зоной и имеет характеристики этих двух зон (Kean, 2017). При таком расположении центральные две трети — три четверти мениска являются по сути аваскулярными и получают питание за счет диффузии из синовиальной жидкости (Arnoczky, 1982; Travascio, 2017).
Имеются данные о том, что разрывы менисков имеют различный потенциал заживления в зависимости от вовлеченной сосудистой зоны (Markes, 2020; Crawford, 2020; Fox, 2015) Разрывы в красно-красной и, в некоторой степени, в красно-белой зонах считаются имеющими приемлемый потенциал заживления, поэтому часто показано их восстановление. Напротив, разрывы в бело-белой зоне традиционно считались имеющими плохой потенциал заживления и, следовательно, не подлежащими успешному восстановлению, поэтому при таких разрывах, как правило, показана частичная менискэктомия (Crawford, 2020). Современные алгоритмы лечения в значительной степени опираются на эти представления, однако недавнее исследование Chahla и соавт. (2021) продемонстрировало наличие мультипотентных мезенхимальных стромальных клеток-предшественников и васкуляризацию в бело-белой зоне мениска, что может свидетельствовать о том, что разрывы в этой области могут иметь лучший потенциал заживления, чем считалось ранее. Результаты этого исследования свидетельствуют о потенциальной пользе репарации с биологической аугментацией разрывов в бело-белой зоне мениска у молодых, здоровых и активных пациентов. Более того, результаты другого недавнего исследования, проведенного Cinque (2019), подтвердили эту мысль и продемонстрировали значительную субъективную клиническую пользу от восстановления разрывов мениска в бело-белой зоне.
Биомеханика
Свойства мениска по распределению нагрузки позволяют увеличить площадь контакта и снизить контактное давление на тибио-феморальном суставе (Walker, 1975). Это особенно важно для латерального компартмента, где 70% нагрузки передается на латеральный мениск по сравнению с 50% в медиальном компартменте, что связано с большей ролью латерального мениска в обеспечении конгруэнтности сустава. В дополнение к исследованию Ahmed и Burke (1983), продемонстрировавшему уменьшение площади контакта на 50-70% и последующее увеличение контактного давления после медиальной менискэктомии, многочисленные недавние лабораторные исследования продемонстрировали влияние различных патологий менисков на биомеханику, кинетику и кинематику коленного сустава.
Биомеханический эффект патологии мениска
Вертикальные разрывы мениска проходят параллельно окружным волокнам внеклеточного матрикса менисков и с меньшей вероятностью нарушают биомеханическую функцию мениска, так как эти разрывы обычно не нарушают способность мениска преобразовывать осевые нагрузки в кольцевые напряжения. Например, в исследовании на трупе, проведенном Goyal (2014), не было обнаружено разницы в контактном давлении между образцами с интактным латеральным мениском и образцами с искусственно созданным вертикальным разрывом. Хотя это может быть справедливо для тела мениска, вертикальные разрывы в рогах мениска могут быть более проблематичными. Недавний анализ, проведенный Zhang (2019), показал, что вертикальные разрывы в рогах менисков увеличивают пиковые сжимающие и сдвигающие напряжения на мениски, хрящ и субхондральную кость как при статическом, так и при динамическом моделировании сгибания. Авторы сообщили о более значимых биомеханических изменениях после разрывов медиального мениска и разрывов заднего рога. Это также подтверждается результатами исследования Chen (2020) на трупах, которые продемонстрировали ухудшение контактного давления после продольного разрыва медиального мениска.
Как и вертикальные разрывы, горизонтальные разрывы не нарушают окружные коллагеновые волокна. Однако горизонтальные разрывы имеют более высокую корреляцию с изменением биомеханики. В исследовании на трупах, проведенном в 2017 г., Beamer и др. сообщили об увеличении контактного давления на 70% при всех углах сгибания. Кроме того, предыдущие исследования показали, что при лечении данного вида разрыва с помощью частичной менискэктомии, резекция одного листка медиального мениска увеличивала контактное давление на 33-46%, а резекция обоих листков — на 75-79% (Brown, 2016; Koh, 2016).
Радиальные разрывы — это разрывы, которые проходят перпендикулярно окружным коллагеновым волокнам и могут нарушить способность мениска преобразовывать нагрузки в кольцевые напряжения. Большие радиальные и корневые разрывы могут быть функционально эквивалентны тотальной менискэктомии, поскольку они полностью нарушают циркулярные коллагеновые волокна мениска, что приводит к его функциональной недостаточности (Cinque, 2018). При частичных радиальных разрывах мениск в определенной степени сохраняет присущую ему биомеханическую функцию. Кадаверные исследования показали, что частичные разрывы, составляющие до 60-66% ширины мениска, практически не влияют на его свойства рассеивать нагрузку (Bedi, 2010; Tachibana, 2017).
Как и радиальные разрывы, разрывы корней менисков также функционально эквивалентны тотальной менискэктомии. Корни менисков фиксируют мениски к большеберцовой кости для предотвращения экструзии. Подобно радиальным разрывам, разрывы корней приводят к тому, что мениск не может преобразовывать осевую нагрузку в кольцевое напряжение (Cinque, 2018). Такой характер разрыва приводит к полному функциональному отказу мениска и подвергает коленный сустав высокому риску ускорения дегенеративных изменений и нарушения биомеханики/кинематики. Контролируемое исследование на трупах, проведенное Allaire (2008), показало, что разрыв корня мениска приводит к увеличению латеральной трансляции голени (ЛТГ) и увеличению угла аддукции колена (УАК). Эти результаты, по-видимому, можно перенести на кинематику in vivo. В исследовании Marsh и др. (2014) показано, что дисфункция корня медиального мениска значительно увеличивает ЛТТ при ходьбе по ровной поверхности, ходьбе со снижением и приседании. Кроме того, в исследовании Ishii (2020) для оценки ходьбы пациентов с дисфункцией корня мениска использовались инерционные датчики движения, и была выявлена положительная корреляция между величиной прироста экструзии мениска при опоре на конечность и увеличением бокового вектора силы на колено. Варусная сила давно признана фактором риска прогрессирования поражения хряща медиального отдела и прогрессирования остеоартрита коленного сустава (Wink, 2017; Sharma, 2017). Варусный паттерн ходьбы является основным признаком одного из четырех вариантов ходьбы при тяжелом остеоартрите коленного сустава, описанных Leporace (2021), который авторы считают более значимым признаком, чем пиковые суставные углы.
Влияние на кинетику коленного сустава In Vivo
Момент аддукции коленного сустава (МАКС) является хорошо известным кинетическим показателем, который коррелирует с нагрузкой на медиальный отдел коленного сустава во время опоры на конечность (Zhao, 200.; Birmingham, 2007). МАКС — это произведение силы тяжести, действующей на коленный сустав в фазе опоры, и перпендикулярного расстояния, на котором эта сила действует из центра сустава. Увеличение МАКС приводит к усилению варусной силы и увеличению медиальной нагрузки на сустав, что напрямую коррелирует с толщиной суставного хряща медиального компартмента и прогрессированием остеоартрита коленного сустава (Erhart-Hledik, 2015).
Мениск играет важную роль в нормализации МАКС, возникающей в коленном суставе. Thorlund (2016) провели трехмерный анализ ходьбы 23 пациентов с разрывом медиального мениска без рентгенографических признаков остеоартрита коленного сустава до и через 1 год после частичной менискэктомии. Несмотря на значительное улучшение показателей по шкале KOOS (Knee Injury and Osteoarthritis Outcome Scores), после менискэктомии наблюдалось последовательное увеличение пикового МАКС по сравнению с контралатеральной конечностью. Кроме того, Hall (2015) сообщили об увеличении пикового момента сгибания колена (ПМСК) при 2-летнем наблюдении за пациентами, перенесшими частичную менискэктомию. Совокупность этих исследований еще больше подчеркивает роль менискэктомии в прогрессировании остеоартрита, поскольку увеличение ПМСК связано с износом хряща на ранних стадиях остеоартроза, а увеличение МАКС — с более тяжелым остеоартритом (Erhart-Hledik, 2015).
Такая же картина аномальной кинетики была отмечена в различных исследованиях, сравнивающих частичную менискэктомию и восстановление мениска при реконструкции ПКС. Capin и др. (2018) оценили когорту пациентов-спортсменов после завершения полной реабилитации после реконструкции ПКС. Авторы использовали валидированную электромиографическую модель опорно-двигательного аппарата и классифицировали группы в зависимости от сопутствующего лечения медиального мениска. Испытуемые в группе частичной менискэктомии продемонстрировали более высокий пиковый МАКС в оперированной конечности по сравнению с контралатеральной конечностью, однако такого увеличения МАКС не наблюдалось в оперированной конечности с интактным мениском и в группах восстановления мениска. Расчетные контактные силы медиального тибио-феморального компартмента также были увеличены в группе менискэктомии по сравнению с двумя другими группами через 2 года наблюдения (Capin, 2019).
Влияние на кинематику коленного сустава in vivo
Мениск играет важную роль в физиологической кинематике коленного сустава in vivo. Имеются многочисленные данные, свидетельствующие об изменении кинематики коленного сустава при неоптимальной функции мениска. В исследовании Zhang (2016) изучалась кинематика ходьбы у пациентов с недостаточностью ПКС, имеющих и не имеющих повреждений менисков. Авторы показали, что повреждения менисков нарушают физиологическую кинематику, и это изменение нормальной функции коленного сустава зависит от места разрыва мениска. Пациенты с сопутствующими разрывами медиального и латерального менисков имели аномальную сагиттальную экскурсию, в частности переднюю трансляцию боьшеберцовой кости (ПТББК), в то время как у пациентов с изолированным разрывом медиального мениска наблюдалось значительное увеличение латеральной трансляции большеберцовой кости (ЛТББК). Hosseini и др. (2014) сообщили об аналогичных результатах при подъеме по лестнице с помощью динамической рентгеноскопии. Последующее исследование с использованием трехмерного анализа походки показало значительное увеличение углов поворота в осевой плоскости во время всего цикла ходьбы у пациентов с сопутствующими нестабильными разрывами менисков по сравнению с изолированными разрывами ПКС (2015). Аналогичным образом, в отдельном исследовании Ren (2018) было продемонстрировано значительное увеличение наружной ротации голени в фазе препереноса у пациентов с дефицитом ПКС и сопутствующими разрывами заднего рога медиального мениска.
Уже получены убедительные данные, свидетельствующие о том, что преимущества восстановления мениска распространяются и на условия in vivo и смягчают нарушения кинематики после травмы коленного сустава (Capin, 2019; Wang, 2021). Так, например, Wang и соавт. (2021) оценили кинематику 32 пациентов, перенесших реконструкцию ПКС и сопутствующее лечение медиального мениска, через 2 года наблюдения. Авторы разделили свою группу пациентов на группы восстановления и частичной менискэктомии и сравнили их с контрольной группой, состоящей из 20 здоровых участников. Пациенты в группе частичной медиальной менискэктомии ходили с увеличенным углом аддукции колена в ранней и средней фазах опоры цикла ходьбы и имели увеличенную наружную ротацию голени в ранней фазе опоры. В группах восстановления мениска и здоровых контрольных групп такой разницы не наблюдалось.
Было показано, что дискоидные латеральные мениски также приводят к изменению кинематики. Анализ ходьбы, проведенный Li и др. (2020), показал, что у пациентов с дискоидными менисками значительно снижены пиковые углы сгибания колена в фазах опоры и переноса и уменьшены углы аддукции-абдукции при ходьбе. Аналогичная картина ограниченной экскурсии коленного сустава была также описана в литературе при сравнении групп пациентов с дискоидными менисками и здоровых людей, а также при сравнении симптоматических дискоидных менисков и бессимптомных дискоидных менисков (Harato, 2015; Lin, 2018). Здоровые коленные суставы испытывают наружную ротацию во время фазы опоры и внутреннюю ротацию в фазе переноса, в то время как в группах с дискоидными менисками наблюдалось снижение внутренней ротации в фазе переноса. Lin и др. (2018) предположили, что возникающее нефизиологическое горизонтальное напряжение сдвига инициирует разрушение мениска.
Заключение
Разрывы менисков могут вызывать глубокие функциональные, биомеханические и кинематические нарушения в коленном суставе, приводящие к ускоренной дегенерации суставного хряща. Четкое понимание количественных и качественных взаимоотношений мениска и его прикреплений с ключевыми артроскопическими ориентирами позволит хирургу анатомически правильно устранить патологию мениска с целью восстановления биомеханики сустава.