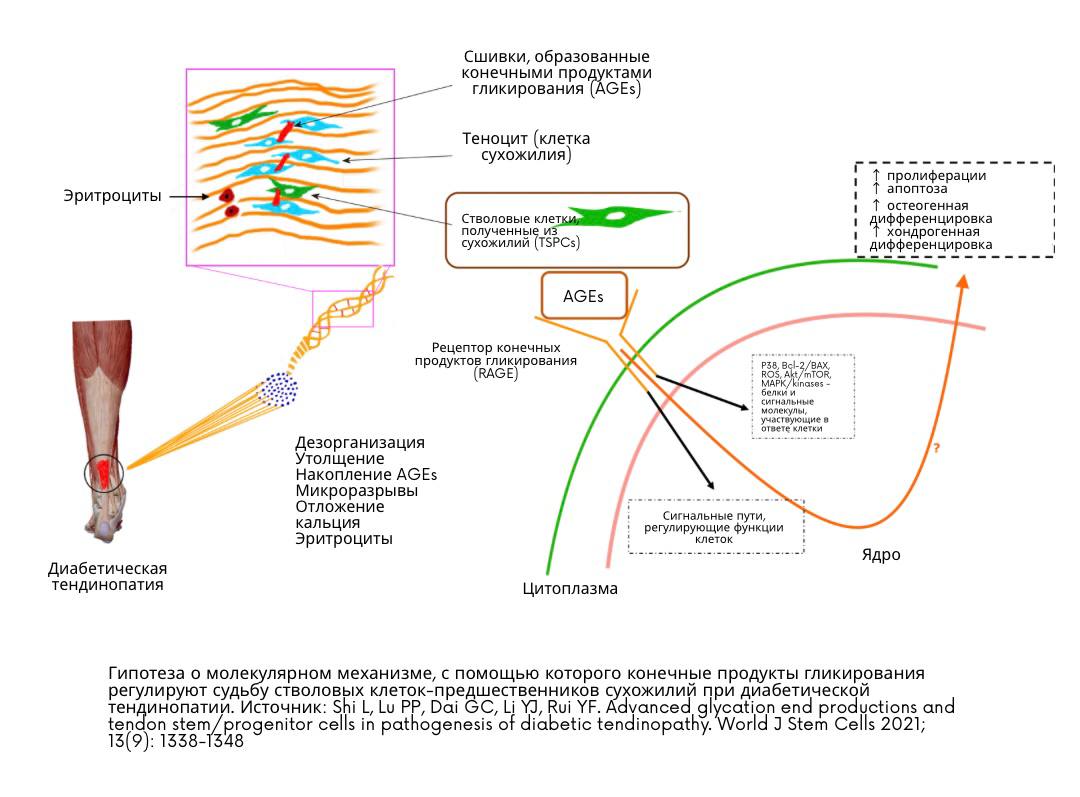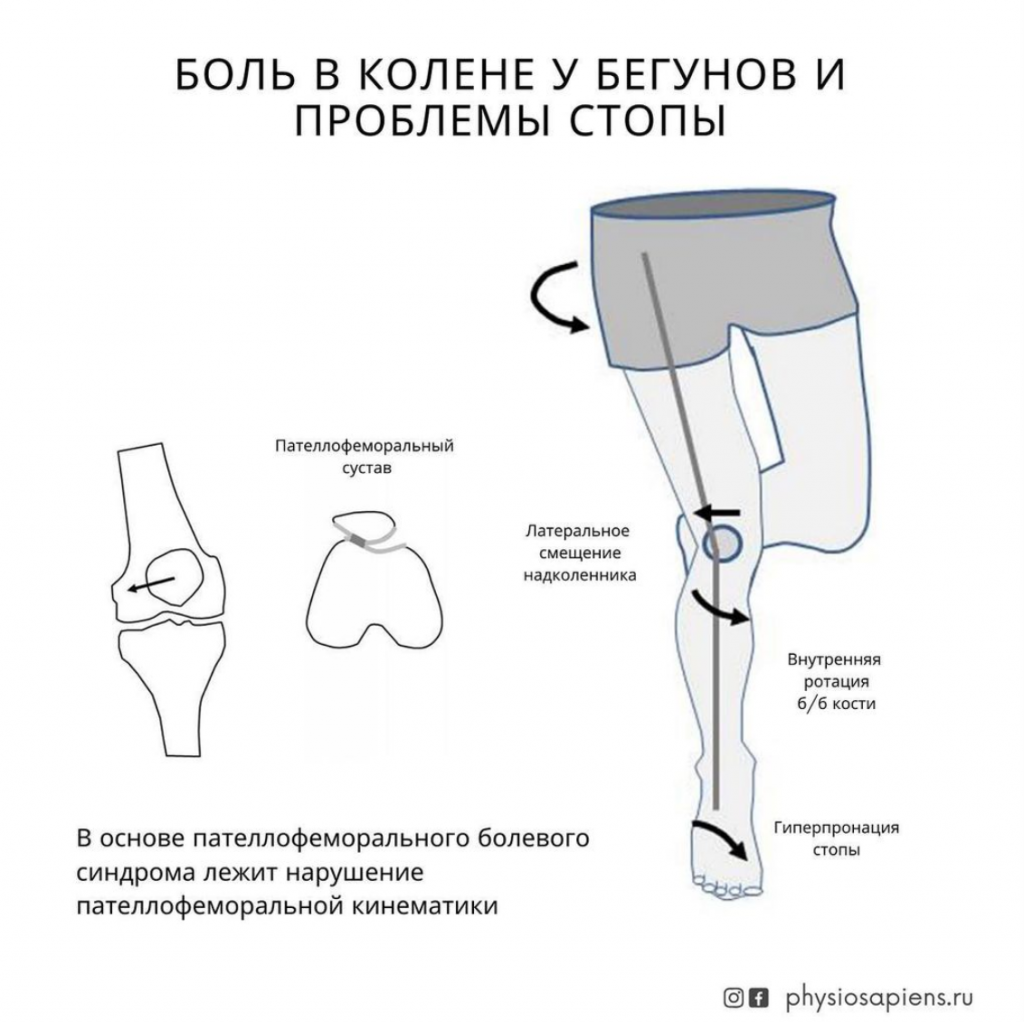
Пателлофеморальный болевой синдром (ПФБС) — это одно из самых распространенных заболеваний коленного сустава у пациентов ортопедического профиля (Wood, 2011; Rathleff, 2013).
Есть данные, что ежегодная встречаемость ПФБС составляет 22,7% среди населения в целом и 28,9% среди подростков. Совокупная оценка распространенности ПФБС среди подростков составляет 7,2%, а среди спортсменок-подростков — 22,7% (Boling, 2010; Dey, 2016; Smith, 2018).
Хотя ПФБС встречается в различных популяционных группах, данная патология особенно распространена среди молодых людей, ведущих физически активный образ жизни (Boling, 2010; Kim, 2012; Smith, 2018). Кроме того, сообщается, что риск возникновения ПФБС у женщин выше, чем у мужчин (Boling, 2010; Kim, 2012; Rathleff, 2015).
Есть мнение, что ПФБС не является «самоизлечивающейся» патологией. По данным долгосрочных исследований, более 50% пациентов с ПФБС не имеют положительного результата через 5-20 лет после начала заболевания. У подростков отмечается сохранение симптомов до 78% (Nimon, 1998; Stathopulu, 2003; Collins, 2013; Rathleff, 2016; Duong, 2023).
Пателлофеморальная боль находится в одном ряду с пателлофеморальным остеоартритом — до 69% пациентов с хроническим ПФБС имеют рентгенографические изменения пателлофеморального сустава (Hinman, 2014).
В действующем руководстве APTA (American Physical Therapy Association) указаны следующие критерии для диагностики ПФБС (Willy, 2019).
Диагностические критерии (умеренная доказательность):
- Наличие ретропателлярной или перипателлярной боли.
- Воспроизведение ретропателлярной или перипателлярной боли при приседаниях, подъеме по лестнице, длительном сидении или других функциональных действиях, которые воздействуют на пателлофеморальный сустав в положении сгибания.
- Исключение всех других заболеваний, которые могут привести к боли в передней части колена.
Диагностические тесты:
- Воспроизведение боли при приседаниях и функциональных действиях, которые нагружают пателлофеморальный сустав в согнутом положении (сильные доказательства).
- Тест с наклоном надколенника при наличии гипомобильности (слабые доказательства).
Что касается практики лечения, то различные руководства и обзоры вполне согласуются со следующими рекомендациями (Collins, 2018; Willy, 2019):
- Информирование и обучение управлению нагрузкой (в том числе, работа по снижению массы тела).
- Рациональный режим двигательной активности.
- Коррекция биомеханических факторов, способствующих перегрузке пателлофеморального сустава (Esculier, 2018; Rathleff, 2019).
Для уменьшения боли в краткосрочной, среднесрочной и долгосрочной перспективе рекомендуются лечебные упражнения. Они также необходимы для улучшения функции в среднесрочной и долгосрочной перспективе.
Для уменьшения боли и улучшения функции в краткосрочной, среднесрочной и долгосрочной перспективе рекомендуются упражнения для колена и бедра, например, для четырехглавой мышцы и абдукторов бедра. Причем такая комбинация более эффективна, чем только упражнения для коленного сустава (Rixe JA, 2013, Nascimento; 2018; Scali, 2018).
Для уменьшения боли у взрослых в краткосрочной и среднесрочной перспективе наряду с физическими упражнениями также могут рекомендоваться тейпирование надколенника (Logan, 2017) и ортезирование стопы (Barton, 2010).
Все лечебные мероприятия должны быть спланированы на основе индивидуальной оценки и направлены на устранение специфических для каждого пациента нарушений (дефицит подвижности, мышечной силы или координации движений, работа с травмой чрезмерного использования и прочее).
Исследования пателлофеморальной боли традиционно сосредоточены на изучении биомеханических характеристик проблемы (Powers, 2017). Однако это неизбежно приводит к «перекосу» в лечении, поскольку только периферическая ноцицепция недостаточно объясняет некоторые из доминирующих особенностей пателлофеморальной боли (Vicenzino, 2018; Sigmund, 2021).