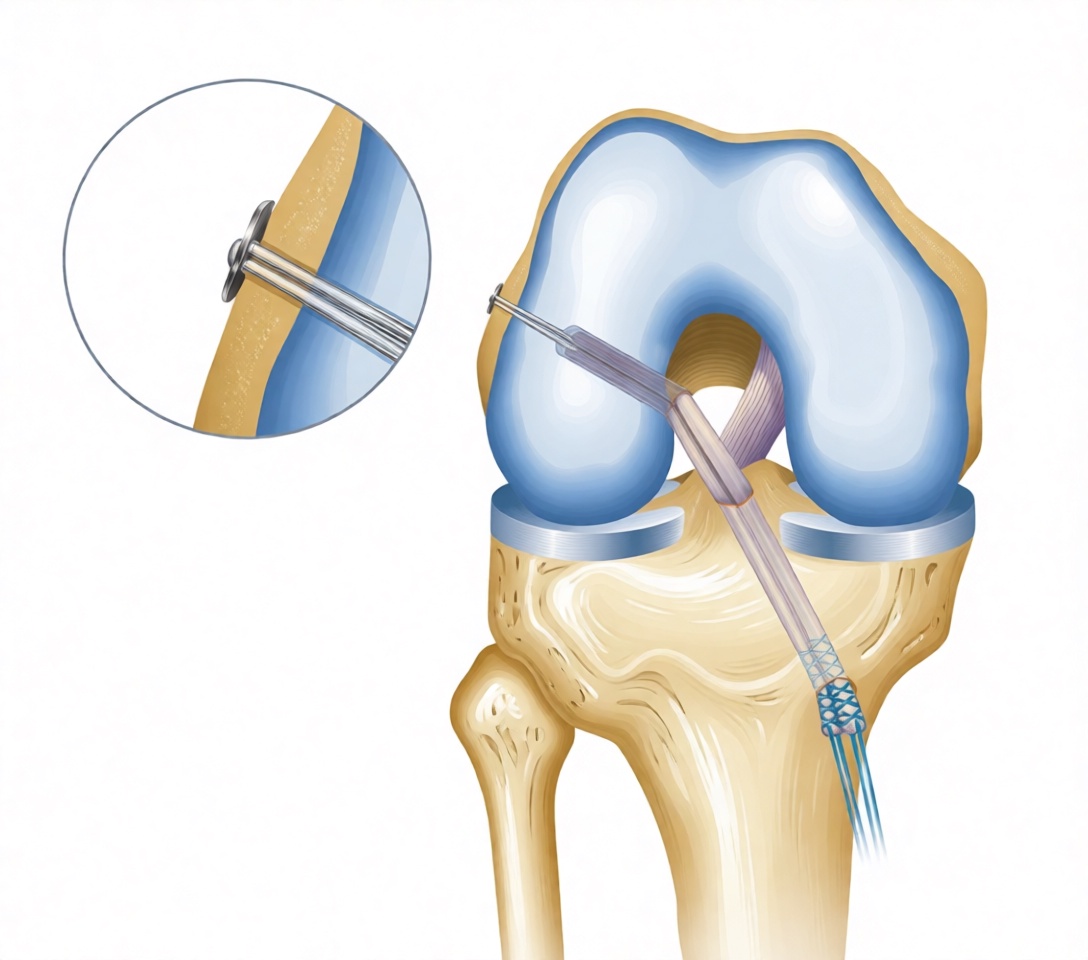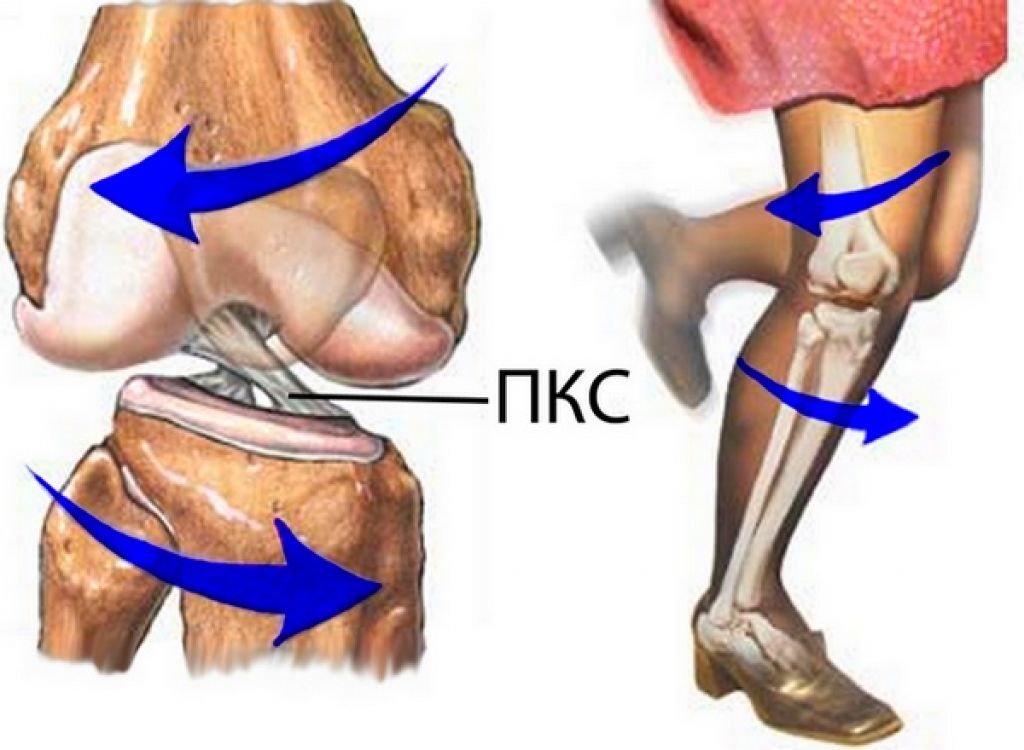
Повреждения передней крестообразной связки (ПКС) являются относительно распространенными травмами колена среди спортсменов. Они чаще всего встречаются у тех, кто занимается спортом, связанным с поворотами (например, футбол, баскетбол, гандбол, гимнастика, горные лыжи). Травмы могут варьироваться от легких (например, растяжения/небольшие надрывы) до тяжелых (когда связка полностью разорвана). Могут возникать как контактные, так и бесконтактные травмы, хотя чаще всего встречаются бесконтактные повреждения и разрывы. У женщин более высокая частота травм ПКС по сравнению с мужчинами, что в 2.4-9.7 раза выше у спортсменок, участвующих в вышеуказанных видах деятельности.
Клинически значимая анатомия
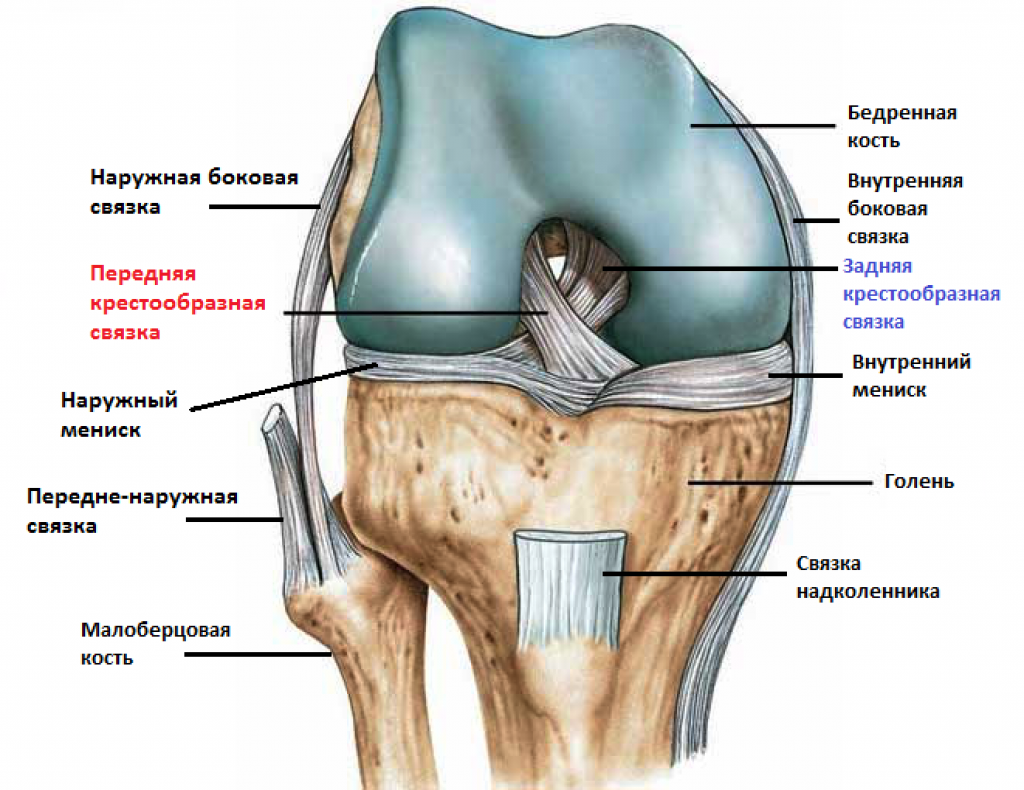
ПКС — это полоса плотной соединительной ткани, которая соединяет бедренную и большеберцовую кости. Данная связка рассматривается как ключевая структура в коленном суставе, поскольку оказывает сопротивление передней трансляции и ротации большеберцовой кости.
ПКС начинается от заднемедиального угла медиальной поверхности латерального мыщелка бедренной кости, проходит в межмыщелковой выемке и прикрепляется перед межмыщелковым возвышением большеберцовой кости, сливаясь с передним рогом медиального мениска. ПКС проходит кпереди, медиально и дистально через сустав, соединяя бедренную и большеберцовую кости. При этом она поворачивается латерально вокруг своей оси.
Друзья, у нас есть замечательный онлайн-курс «Реабилитация после пластики ПКС». Узнать подробнее…
Существует два компонента ПКС: меньший переднемедиальный пучок (ПМП) и больший заднелатеральный пучок (ЗЛП). Они названы так в соответствии с тем, где они прикрепляются к плато большеберцовой кости. Когда колено разогнуто, ЗЛП напряжен, а ПМП умеренно расслаблен. Однако, когда колено сгибается, бедренное крепление ПКС принимает более горизонтальную ориентацию, в результате чего ПМП натягивается, а ЗЛП ослабляется, и, таким образом, ПМП остается ограничителем смещения большеберцовой кости кпереди.
Функции ПКС
- Первичное ограничение переднего смещения большеберцовой кости: 85% сопротивления во время проведения теста переднего выдвижного ящика, когда колено удерживается в сгибании под 90 градусов.
- Вторичное ограничение вращения большеберцовой кости и варуса: вальгусная ангуляция при полном разгибании колена.
- Проприоцептивная функция: наличие механорецепторов в связках.
Механизм повреждения
Описаны три основных типа травм ПКС:
- Прямой контакт: 30% случаев.
- Непрямой контакт.
- Бесконтактные случаи: в 70% случаев (при неправильном движении).
Травмы ПКС часто встречаются у молодых людей, которые участвуют в спортивных мероприятиях, связанных с поворотами, замедлением и прыжками.
Наиболее распространенными являются бесконтактные травмы, вызванные силами, создаваемыми в теле спортсмена. Примерно 75% повреждений появляются при минимальном контакте или без него в момент травмы. В то же время большинство других спортивных травм связаны с передачей энергии от внешнего источника.
Типичный механизм разрыва ПКС представляет собой внезапное изменение направления или скорости при неподвижно стоящей стопе. Моменты быстрого замедления, в том числе те, которые включают резкое изменение направления, также были связаны с травмами ПКС. Сюда также относятся приземления после прыжка, повороты, скручивания и прямой удар в переднюю часть голени.
Женщины в три раза более склонны к травмам ПКС, чем мужчины, и считается, что это связано со следующими причинами:
- Малый размер и различная форма межмыщелковой выемки: узкая межмыщелковая выемка и особенности тибиального плато являются факторами риска предрасположенности женщин-не спортсменов с остеоартритом коленного сустава к травме ПКС в возрасте 41-65 лет.
- Более широкий таз и больший угол Q: более широкий таз требует, чтобы бедренная кость имела больший угол по отношению к колену, меньшая мышечная сила обеспечивает меньшую поддержку колена, гормональные изменения могут приводить к слабости связок.
- Слабость связок: молодые спортсмены с немодифицируемыми факторами риска, такими как слабость связок, подвергаются особенно повышенному риску повторной травмы после реконструкции ПКС.
- Поверхность обуви: объединенные данные трех исследований показывают, что вероятность получения травмы примерно в 2.5 раза выше, когда поверхность обуви генерирует более высокий уровень вращательной тяги.
- Нервно-мышечные факторы.
- Механизм повреждения ПКС может отличаться у женщин, особенно в отношении динамического позиционирования колена, поскольку женщины демонстрируют больший коллапс колена преимущественно во фронтальной плоскости.
Факторы риска
Факторы риска травм ПКС включают факторы окружающей среды (например, высокий уровень трения между обувью и игровой поверхностью) и анатомические факторы (например, узкая межмыщелковая выемка бедренной кости).
Повреждение характеризуется нестабильностью сустава, что может быть связано как с острой дисфункцией, так и с длительно существующими дегенеративными изменениями, такими как остеоартрит и повреждение мениска. Нестабильность коленного сустава приводит к снижению активности, что может привести к ухудшению качества жизни, связанного с коленом.
Наш Telegram-канал: https://t.me/kinesiopro
Факторы риска травмы ПКС принято рассматривать как внутренние или внешние по отношению к человеку. Внешние факторы риска включают тип соревнований, обувь и поверхность, а также условия окружающей среды. Внутренние факторы риска включают анатомические, гормональные и нервно-мышечные переменные.
Внешние факторы риска
Тип соревнований
Очень мало известно о влиянии типа соревнований на риск получения спортсменом травмы ПКС. Myklebust и соавт. (2004) сообщили, что спортсмены подвергаются более высокому риску получить травму ПКС во время игры, чем во время тренировки. Это открытие делает возможной гипотезу о том, что тип соревнований, способ, которым спортсмен участвует в соревнованиях, или некоторая комбинация этих двух факторов увеличивает риск получения спортсменом травмы ПКС.
Обувь и игровая поверхность
Хотя увеличение коэффициента трения между спортивной обувью и игровой поверхностью может улучшить сцепление и спортивные характеристики, оно также может увеличить риск получения повреждения ПКС. Lambson (1996) обнаружил, что риск получить травму ПКС выше у футбольных спортсменов, у которых ботинки с большим количеством шипов и связанным с этим более высоким сопротивлением кручению на границе раздела стопы и дерна. Olsen и соавт. (2004) сообщили, что риск получения травмы ПКС выше у гандболисток женской команды, которые соревнуются на искусственных поверхностях, которые имеют более высокое сопротивление кручению на границе между стопой и поверхностью, чем у тех, кто соревнуется на деревянных полах. Для спортсменов-мужчин такой связи обнаружено не было.
Защитное оборудование
Существует некоторая полемика по поводу использования функциональной фиксации для защиты колена с дефицитом ПКС. Например, Kocher и коллеги (2003) изучали профессиональных лыжников с дефицитом ПКС и обнаружили больший риск травмы колена у тех, кто не носил функциональный ортез, чем у тех, кто носил. McDevitt (2004) провел рандомизированное контролируемое исследование использования функциональных ортезов у курсантов, обучающихся в военных академиях США, которые прошли реконструкцию ПКС. В течение 1 года наблюдения использование функциональной фиксации не повлияло на частоту повторного повреждения трансплантата ПКС. Однако среди тех, кто находился в группе не использования ортезов, было только три травмы, а в группе с ортезами — две.
Метеорологические условия
Для видов спорта, которые проводятся на естественном или искусственном газоне, механическое взаимодействие между стопой и игровой поверхностью сильно зависит от метеорологических условий. Однако очень мало известно о влиянии этих переменных на риск получения спортсменом травмы ПКС. Orchard и соавт. (2001) сообщили, что бесконтактные травмы ПКС, полученные во время австралийского футбола, чаще встречаются в периоды низкого количества осадков и высокого испарения. В этой работе выдвигается гипотеза о том, что метеорологические условия оказывают прямое влияние на механическую границу раздела (или сцепление) между обувью и игровой поверхностью, а это, в свою очередь, оказывает прямое влияние на вероятность того, что спортсмен получит травму ПКС.
Внутренние факторы риска
Анатомические факторы риска
Неправильная постура и положение нижних конечностей (например, бедра, колена и голеностопа) могут предрасполагать человека к травме ПКС, способствуя увеличению значений напряжения на передней крестообразной связке. Поэтому при оценке факторов риска повреждения ПКС следует учитывать выравнивание всей нижней конечности. К сожалению, очень немногие исследования изучали эффект выравнивания всей нижней конечности и определяли, как это связано с риском травмы ПКС. Большая часть того, что известно, была получена в результате исследований конкретных анатомических структур.
Биомеханика повреждения ПКС
Поскольку 60-80% травм ПКС происходят в бесконтактных ситуациях, представляется вероятным, что необходимы соответствующие мероприятия по профилактике. Быстрые смены направления или маневры в сторону связаны с резким увеличением варусно-вальгусных и внутренних вращательных моментов. ПКС подвергается большему риску как с варусным, так и с моментом внутренней ротации. Типичная травма ПКС возникает при наружной ротации и сгибании колена на 10-30 градусов, когда спортсмен подпрыгивает и вращается вовнутрь с целью внезапного изменения направления. Сила реакции опоры ориентирована медиально по отношению к коленному суставу во время резкой смены направления, и эта добавленная сила ложится на уже напряженную ПКС, что, в конечном счете, может привести к ее повреждению. Точно также при травмах при приземлении колено близко к полному разгибанию. Высокоскоростные действия, такие как смены направления или приземления, требуют эксцентрического сокращения четырехглавой мышцы, чтобы противостоять дальнейшему сгибанию. Можно предположить, что энергичное эксцентрическое действие четырехглавой мышцы может играть определенную роль в нарушении функции ПКС. Хотя этого было бы недостаточно для разрыва ПКС, возможно, что добавление вальгусного положения колена и/или вращения может спровоцировать разрыв ПКС.
Спортсмен может быть выведен из равновесия, удерживаться соперником, избегать столкновения с соперником или чрезмерно широко ставить стопы. Это может способствовать возникновению травмы, что может усугубляться недостаточной защитой мышц и плохим нервно-мышечным контролем.
Усталость и потеря концентрации также могут быть факторами риска. Что стало общепризнанным, так это то, что могут возникать неблагоприятные движения тела при приземлениях и поворотах, приводящие к тому, что сейчас называют «Функциональный вальгус» или «Динамический вальгус» колена, — модель коллапса колена, когда коленный сустав смещается медиально по отношению к бедру и стопе. Также это известно, как «Позиция невозврата», или, возможно, ее следует назвать «Позицией, предрасполагающей к травмам», поскольку нет никаких доказательств того, что человек не может скорректировать это положение. Программы тренировок, направленные на снижение риска травмы ПКС, основаны на обучении более безопасным нейромышечным паттернам в простых маневрах, таких как смена направления и приземление.
Гипотеза о бесконтактном повреждении ПКС, заключается в том, что при вальгусной нагрузке медиальная коллатеральная связка становится натянутой и происходит боковое сжатие. Эта сжимающая нагрузка, а также передний вектор силы, вызванный сокращением четырехглавой мышцы бедра, вызывают смещение бедренной кости относительно большеберцовой кости, где латеральный мыщелок бедренной кости смещается назад, а большеберцовая кость перемещается вперед и вращается внутрь, что приводит к разрыву ПКС. После разрыва ПКС первичное ограничение переднего смещения большеберцовой кости исчезает. Это приводит к тому, что медиальный мыщелок бедренной кости также смещается назад, что приводит к наружной ротации большеберцовой кости. Вальгусная нагрузка является ключевым фактором в механизме травмы ПКС, и в то же время колено вращается кнутри. Механизм переднего выдвижного ящика также может способствовать травме ПКС, а также наружной ротации.
Потенциальные нервно-мышечные дисбалансы могут быть связаны с компонентами механизма повреждения. У женщин больше доминирующих нейромышечных паттернов четырехглавой мышцы, чем у мужчин. Было показано, что рекрутирование хамстрингов значительно выше у мужчин, чем у женщин. Отношение пикового крутящего момента хамстрингов к квадрицепсу, как правило, больше у мужчин, чем у женщин. Из-за вероятного механизма травмы спортсменам рекомендуется избегать вальгусного положения колена и приземляться с большим сгибанием колена.
Вероятно, в этом механизме участвуют вальгусная нагрузка на нижнюю конечность и переднее смещение большеберцовой кости. Будущие исследования должны объединить несколько исследовательских подходов для подтверждения результатов, таких как анализ видео, клинические исследования, лабораторный анализ движений, кадавер-моделирование и математическое моделирование.
Степени повреждения
Травма ПКС классифицируется как повреждение I, II или III степени.
- Повреждение I степени:
- Волокна связки растянуты, но разрыва нет.
- Есть небольшая болезненность и припухлость.
- Колено не ощущается неустойчивым или этого не наблюдается во время активности.
- Нет ощущения расслабленности, и есть твердое ощущение конца.
- Повреждение II степени:
- Волокна связки частично разорваны или неполный разрыв с кровоизлиянием.
- Наблюдается небольшая болезненность и умеренный отек с некоторой потерей функции.
- Сустав может ощущаться нестабильным или это может наблюдаться во время активности.
- Увеличение передней трансляции, но все еще есть ощущение твердой конечной точки.
- Болезненность и боль усиливаются при нагрузочных тестах Лахмана и переднего выдвижного ящика.
- Повреждение III степени:
- Волокна связки полностью разорваны, сама связка полностью разорвана на две части.
- Есть болезненность или боль.
- Может быть небольшая припухлость или отек.
- Связка не может контролировать движения колена. Колено ощущается неустойчивым или это наблюдается во время физической активности.
- Существует также нестабильность во время вращения, о чем свидетельствует положительный тест переднего подвывиха.
- Во время проведения тестирования никакой конечной точки не ощущается.
- Гемартроз возникает в течение 1-2 часов.
Авульсия происходит, когда ПКС отрывается либо от бедренной кости, либо от большеберцовой кости. Этот тип травмы чаще встречается у детей, чем у взрослых. Термин ПКС-дефицитарное колено относится к повреждению III степени, при котором происходит полный разрыв ПКС. Общепризнано, что разорванная ПКС не заживет.
Клиническая картина
- Происходит либо после маневра со сменой направления, либо после стояния на одной ноге, приземления или прыжка.
- В момент травмы может быть слышен хлопок или треск.
- Ощущение начальной нестабильности, которое позже может быть замаскировано обширным отеком.
- Эпизоды нестабильности колена, особенно при поворотных или скручивающих движениях. У пациента предсказуемая нестабильность поврежденного колена.
- Разрыв ПКС чрезвычайно болезнен, особенно сразу после получения травмы.
- Отек колена, как правило, быстрый и обширный, но может быть минимальным или отсроченным.
- Ограничение движений, особенно невозможность полностью разогнуть колено.
- Возможна распространенная вокруг колена болезненность.
- Болезненность на медиальной стороне сустава, которая может указывать на повреждение хряща.
Ассоциированные повреждения
Повреждения ПКС редко происходят изолированно. Наличие и степень других травм могут повлиять на клинику повреждения ПКС.
Повреждение мениска
- Более 50% всех разрывов ПКС связаны с повреждениями мениска. Если это рассматривать в сочетании с разрывом медиального мениска и травмой медиальной коллатеральной связки (МКС), то это называется триадой O’Donohue, которая включает 3 компонента:
- Повреждение ПКС.
- Повреждение МКС.
- Повреждение мениска.
Повреждение медиальной коллатеральной связки
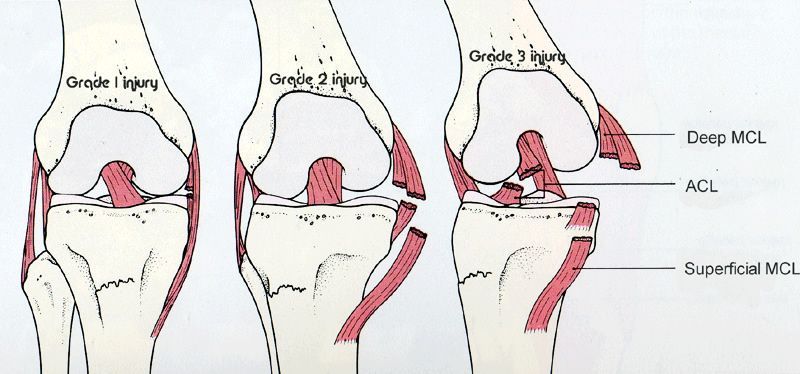
Связанная с этим травма МКС (степень I-III) представляет особую проблему, поскольку в этом случае возникает тенденция к развитию жесткости колена после травмы. Большинство хирургов-ортопедов сначала лечат травму МКС (в течение шести недель) с использованием ограничивающих подвижность колено ортезов. В течение этого времени спортсмен проходит комплексную программу реабилитации. Только после этого будет выполнена реконструкция ПКС.
Ушибы костей и микротрещины
Субкортикальная травма трабекулярной кости (ушиб кости) может возникнуть из-за давления, оказываемого на колено при травматической инциденте, и особенно связана с разрывом ПКС. Связанные с этим травмы менисков и МКС, как правило, увеличивают прогрессирование ушиба кости. Считается, что фокальные аномалии сигнала в субхондральной кости, наблюдаемые на МРТ (не обнаруживаемые на рентгенограммах), представляют собой микротрабекулярные переломы, кровоизлияния и отеки без нарушения соседних участков или суставного хряща. Ушибы костей могут возникать изолированно от повреждения связок или менисков.
Скрытые повреждения костей были зарегистрированы у 84-98% пациентов с разрывом ПКС. Большинство из них имеют повреждения латерального компартмента, включающие либо боковой мыщелок бедренной кости, либо боковое плато большеберцовой кости, либо и то, и другое. Хотя большинство костных повреждений рассасываются, могут остаться необратимые изменения. В литературе существует путаница относительно того, как долго сохраняются эти костные повреждения, но сообщалось, что они могут сохраняться на МРТ в течение многих лет. Реабилитация и долгосрочный прогноз могут быть неопределенными у пациентов с обширными костными и сопутствующими повреждениями суставного хряща. В случае сильного ушиба кости рекомендуется отложить возвращение к полной нагрузке, чтобы предотвратить дальнейшее разрушение субхондральной кости и дальнейшее усугубление повреждения суставного хряща.
Повреждение хряща
Hollis и соавт. (2012) предположили, что все пациенты после травматического нарушения ПКС получили хондральную травму во время первоначального удара с последующей продольной деградацией хряща в участках, не затронутых начальным ушибом кости (процесс, который ускоряется через 5-7 лет наблюдения).
Переломы плато большеберцовой кости
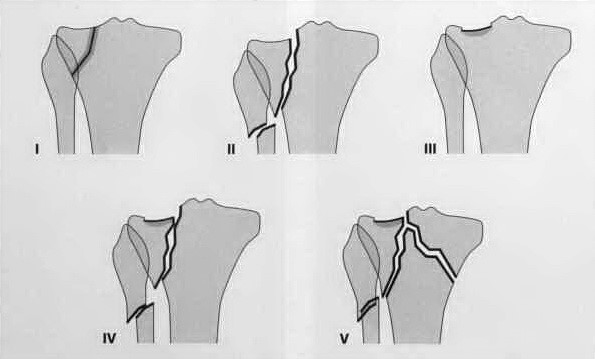
Перелом плато большеберцовой кости — это перелом кости или нарушение непрерывности кости, происходящее в проксимальном отделе большеберцовой кости, влияющее на коленный сустав, его стабильность и подвижность. Большеберцовое плато — это критическая область, несущая вес, расположенная на верхней части большеберцовой кости и состоящая из двух слегка вогнутых мыщелков (медиального и латерального мыщелков), разделенных межмыщелковым возвышением и наклонными областями спереди и позади него.
Его можно разделить на три региона:
- Медиальное большеберцовое плато (часть большеберцового плато, ближайшая к центру тела и содержащая медиальный мыщелок).
- Латеральное большеберцовое плато (часть большеберцового плато, наиболее удаленная от центра тела и содержащая латеральный мыщелок).
- Центральное большеберцовое плато (расположено между медиальным и латеральным плато и содержит межмыщелковое возвышение).
Эти переломы также вызваны варусными или вальгусными силами в сочетании с осевой нагрузкой на колено и в основном возникают при травмах ПКС, редко в одиночку. Перелом латерального плато большеберцовой кости также называют переломом Segond, который чаще всего возникает при травме ПКС.
Повреждение задне-латерального угла
Стабильность задне-латерального угла колена обеспечивается капсульными и некапсульными структурами, которые функционируют как статические и динамические стабилизаторы, включая латеральную коллатеральную связку, подколенную мышцу и сухожилие, включая ее прикрепление к малоберцовой кости (подколенно-малоберцовую связку), а также боковую и заднебоковую части капсулы. Травмы этой области, приводящие к нестабильности вращения задне-латеральной части, обычно связаны с одновременными повреждениями связок в других местах колена. Полноценные травмы задне-латерального угла обычно связаны с разрывом одной или обеих крестообразных связок. Важно отметить, что неспособность устранить нестабильность задне-латеральных угловых структур увеличивает силы в местах трансплантации передней и задней крестообразных связок и может в конечном итоге предрасполагать к неудаче при их реконструкции.
Подколенная киста
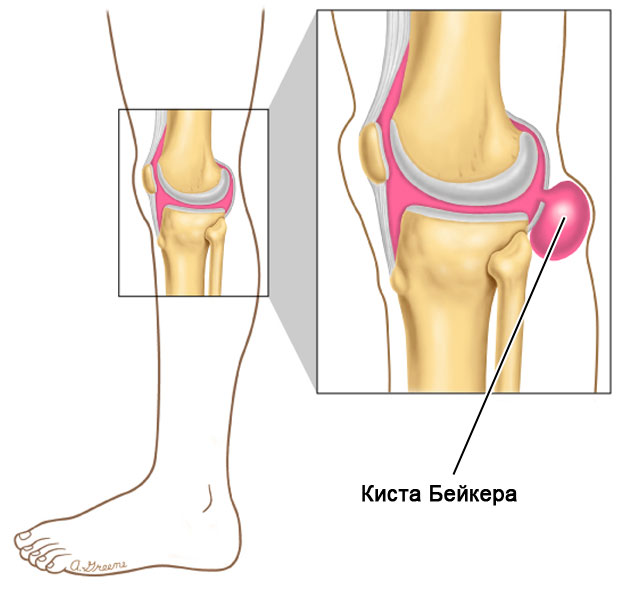
Подколенные кисты, первоначально называемые кистами Бейкера, образуются, когда бурса набухает синовиальной жидкостью, с или без явной провоцирующей этиологии. Проявление варьируется от бессимптомного до болезненного, с ограничением подвижности колена. Лечение варьируется в зависимости от симптомов и этиологии.
Подколенные кисты были описаны как взаимосвязь между коленным суставом и бурсой, возникающая в результате местной механики жидкости. Wolfe и Colloff заявили, что «для формирования кисты существует два требования: анатомическая коммуникация и хронический выпот, который делает возможной эту потенциальную коммуникацию». Патофизиология образования кисты была связана с травмой, артритом и инфекцией. Sansone (2013) установил, что 44 из 47 исследованных подколенных кист были связаны с внутрисуставными повреждениями. Эти повреждения включают разрывы медиального мениска и передней крестообразной связки, синовит, повреждения хряща; сюда также относится полное эндопротезирование коленного сустава. Внутрисуставная травма, артрит и инфекция приводят к выпоту из коленного сустава, что способствует образованию подколенной кисты.
Подколенные кисты были обнаружены в задне-латеральной и задне-медиальной части подколенной ямки, между икроножной мышцей и глубокой фасцией, а также между подошвенной и икроножной мышцами. Синовиальная жидкость вырабатывается синовиальной капсулой через богатую сеть фенестрированных микрососудов. Движущей силой для непрерывного производства синовиальной жидкости является физиологический осмотический градиент между микроциркуляторным руслом синовиальной оболочки и внутрисуставным пространством. Осмотическое давление внутрисуставного пространства вытягивает жидкость из микроциркуляторного русла в соответствии с силами Starling. В нормальном колене внутрисуставной объем и давление сводятся к минимуму за счет осмотического всасывания, оказываемого синовиальным матриксом. Затем синовиальная жидкость втягивается обратно в вены и лимфатические узлы синовиальной оболочки, откуда она откачивается движениями колена. Поврежденное колено, обусловленное травмой, артритом или инфекцией, включает в себя увеличение объема и давления синовиальной жидкости. Выпот возникает, когда клиренс синовиальной жидкости отстает от микрососудистого оттока.
Обычно у взрослого пациента присутствует основное внутрисуставное расстройство. У детей киста может быть изолирована, а коленный сустав в норме. Киста Бейкера менее распространена в детской ортопедической популяции, чем во взрослой. У детей, по-видимому, киста Бейкера редко связана с суставной жидкостью, разрывом мениска или разрывом ПКС. Sansone (1995) подтвердил, что подколенные кисты связаны с одним или несколькими нарушениями, выявленными с помощью МРТ. Наиболее распространенными поражениями были мениски (83%), часто с вовлечением заднего рога медиального мениска, суставного хряща (43%) и повреждениями ПКС (32%).
Диагностические процедуры
Точный диагноз может быть поставлен с помощью следующих процедур:
Физическая оценка, которая включает в себя следующие тесты:
- Тест Лахмана.
- Тест переднего выдвижного коленного сустава.
- Тест переднего подвывиха.
Рентгенологическое исследование
Рентгенограммы коленного сустава следует выполнять при подозрении на разрыв ПКС, в прямой и боковой проекции, а также в проекции надколенника. Вид стоя с опорой обеспечивает оценку суставного пространства между бедренной и большеберцовой костями. Это также позволяет измерять индекс межмыщелковой выемки, который обеспечивает важные прогностические значения для разрывов ПКС. Сухожилие надколенника и его высота измеряются на боковой рентгенограмме. Вид туннеля также может быть полезен. Рентгенограмма Merchant не только показывает суставное пространство между бедренной костью и надколенником, но и помогает определить, есть ли у пациента пателлофеморальное смещение. Наличие следующих факторов следует отметить по рентгеновским снимкам:
- Индекс межмыщелковой выемки.
- Остеохондральный перелом.
- Перелом Segond.
- Ушиб кости.
Индекс межмыщелковой выемки представляет собой отношение ширины межмыщелковой выемки к ширине дистального отдела бедренной кости на уровне подколенной ямки, измеренное на рентгенограмме коленного сустава с туннельным видом. Нормальное соотношение межмыщелковой выемки составляет 0.231 ± 0.044. Индекс межмыщелковой выемки у мужчин больше, чем у женщин. Было обнаружено, что у спортсменов с неконтактными травмами ПКС индекс выемки был по крайней мере на 1 стандартное отклонение ниже среднего, что означает, что у человека с травмой ПКС, скорее всего, будет небольшой индекс ширины выемки по сравнению с нормой. Он измеряется с помощью линейки, расположенной параллельно линии соединения. Измеряется самая узкая часть выемки на уровне линейки. При более хронических повреждениях ПКС может наблюдаться уменьшение межмыщелкового возвышения, гипертрофия или образование остеофитов фасетки надколенника.
Это также одна из причин, по которой женщины более склонны к травмам ПКС по сравнению с мужчинами. Также было замечено, что величина внутреннего угла латерального мыщелка бедренной кости была значительно выше у женщин-спортсменов с разрывом ПКС по сравнению с женщинами без него. Величина ширины межмыщелковой выемки была статистически меньше у спортсменов с повреждением ПКС по сравнению с теми, у кого ее не было. Также было замечено, что внутренний угол латерального мыщелка бедренной кости является лучшим прогностическим фактором для разрыва ПКС у молодых гандболисток по сравнению с шириной межмыщелковой выемки.
При более хронических повреждениях ПКС могут наблюдаться шпоры или гипертрофия межмыщелкового возвышения, образование остеофитов фасетки надколенника или сужение суставного пространства краевыми остеофитами. Особенно важно, чтобы у пациентов с незрелым скелетом была простая рентгенологическая оценка. Это связано с тем, что в этой возрастной группе часто наблюдается разрыв связок.
Магнитно-резонансная томография
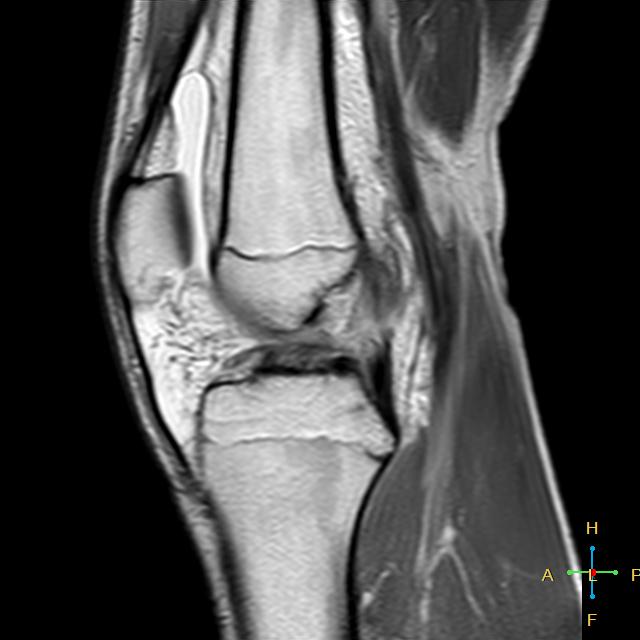
Преимущество МРТ заключается в том, что оно дает четко определенное изображение всех анатомических структур коленного сустава. Нормальная ПКС видна как четко определенная полоса низкой интенсивности сигнала на сагиттальном изображении через межмыщелковую выемку. При остром повреждении ПКС непрерывность волокон связки кажется нарушенной, и вещество связки плохо определено, со смешанной интенсивностью сигнала, представляющей местный отек и кровоизлияние.
МРТ позволяет диагностировать повреждения ПКС с точностью 95% или выше. МРТ также выявляет любые связанные с этим повреждения менисков, суставного хряща или ушибы костей.
Посмотреть эту публикацию в Instagram
Ушиб кости обычно присутствует в сочетании с травмой ПКС более чем в 80% случаев. Наиболее распространенный участок находится над латеральным мыщелком бедренной кости. Ушиб кости, скорее всего, вызван ударом между задней частью латерального плато большеберцовой кости и латеральным мыщелком бедренной кости во время смещения сустава во время травмы. Наличие ушиба кости указывает на ударную травму суставного хряща. Пациенты с ушибами костей более в последующем склонны к развитию остеоартрита. На МРТ наиболее отчетливо виден ушиб кости.
Инструментальное тестирование слабости/артрометрическая оценка коленного сустава
Дополнением к клиническим специальным тестам при оценке переднего смещения является использование инструментального тестирования на слабость. Наиболее часто цитируемым артрометром является KT1000 (Medmetric, Сан-Диего, Калифорния). Артрометр обеспечивает объективное измерение переднего смещения большеберцовой кости, что дополняет тест Лахмана при травме ПКС. Это может быть особенно полезно при обследовании пациентов с острыми травмами, у которых боль и мышечный спазм могут препятствовать оценке. У таких пациентов может быть трудно точно выполнить тесты Лахмана и другие тесты. Результаты артрометрии могут быть использованы в качестве диагностического инструмента для оценки целостности ПКС или в рамках последующего обследования после реконструкции ПКС. Результаты KT1000 и его собрата, KT2000, были отмечены как надежные и точные.
Динамическое ультразвуковое исследование
Ультразвук может помочь эксперту в определении наличия травмы ПКС. Ультразвук может быть использован для объективного измерения степени слабости связки в сочетании с функциональным тестированием (тесты Лахмана и переднего выдвижного ящика).
Были описаны три статических косвенных признака разрыва ПКС:
- Признак выемки бедренной кости. Данный признак характеризуется наличием гипоэхогенного скопления, прилегающего к латеральному мыщелку бедренной кости, куда должна прикрепляться ПКС.
- Другими косвенными признаками являются:
- Признак волны задней крестообразной связки.
- Признак капсульного выпячивания.
Валидность УЗ-знака бедренной выемки показывает чувствительность и специфичность в диапазоне от 88% до 96.2% и от 65% до 100% соответственно. Достоверность улучшается, когда симптоматическое колено сравнивается с бессимптомной стороной. Но достоверность признака волны ПКС и признака капсульного выпячивания не была изучена с помощью УЗИ с высоким разрешением.
Ультразвук не заменяет и не может заменить МРТ, но может помочь клиницистам принять решение о дальнейших диагностических тестах и лечении пациентов с острыми травмами коленного сустава. Эти признаки УЗИ легко определить неинвазивно, особенно в тех случаях, когда клиническое обследование затруднено или неоднозначно. Ультразвук может помочь уменьшить количество необнаруженных травм ПКС и избавить пациентов от ненужного лечения при предполагаемом диагнозе ушиба колена, растяжения или деформации. Кроме того, УЗИ в пункте оказания медицинской помощи является экономически эффективным по сравнению с МРТ и потенциально позволяет поставить пациентам диагноз в тот же день, избегая ненужной суеты и беспокойства. Также стоит отметить, что ультразвук может быть хорошим выбором для пациентов с металлическими имплантатами, т.к. артефакты МРТ могут помешать точной оценке ПКС.
Дифференциальная диагностика
Те же характеристики для травмы ПКС можно найти при
- вывихах колена;
- повреждениях менисков;
- повреждениях коллатеральных связок;
- травмах задней-латерального угла.
Другими проблемами, которые необходимо учитывать, являются:
- Вывих или перелом надколенника.
- Перелом бедренной, большеберцовой или малоберцовой костей.
Дифференциальный диагноз острого гемартроза коленного сустава из-за разрыва ПКС в дополнение к разрыву других связок будет включать разрыв мениска или вывих надколенника или костно-хрящевые переломы.
Дифференциация может быть проведена на основе тщательного обследования с уделением особого внимания механизму в момент травмы. Дополнительное МРТ-сканирование может помочь визуализировать травму.
Оценка
Обследование на предмет повреждения ПКС может быть проведено двумя способами:
- Физическое/клиническое обследование.
- Обследование под анестезией и артроскопия.
Физическое/клиническое обследование
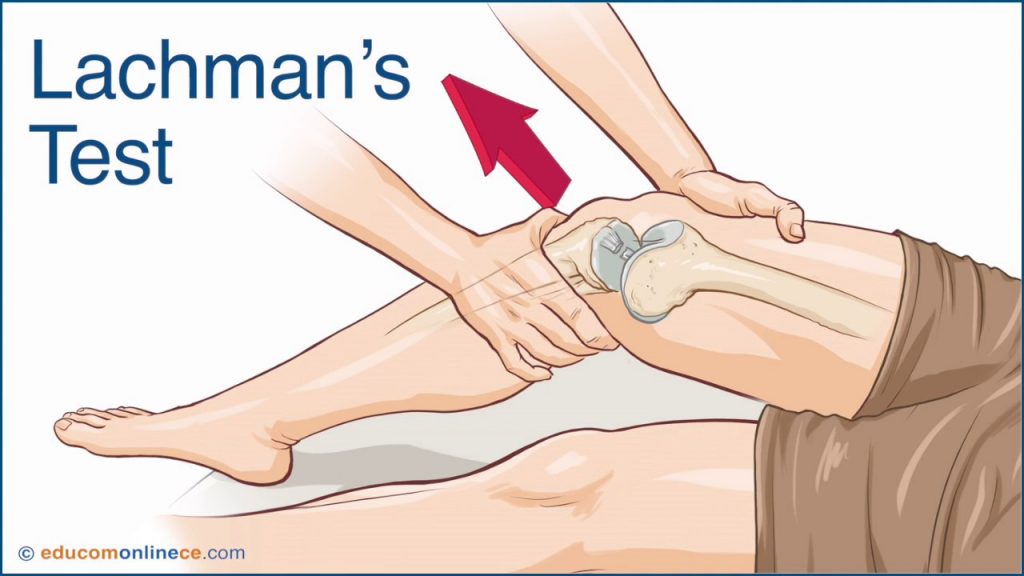
При осмотре любого сустава необходимо организованное, систематическое физическое обследование. Сразу после острой травмы физическое обследование может быть очень ограниченным из-за опасения и охранительного поведения пациента.
Во время проверки специалист должен обратить внимание на следующее:
- Конфигурация колена.
- Сильная деформация может представлять собой перелом дистального отдела бедренной кости или проксимального отдела большеберцовой кости или указывать на вывих колена.
- Любой грубый выпот, который чаще всего присутствует в течение нескольких часов после травмы ПКС. Отсутствие выпота не означает, что повреждение ПКС не произошло. На самом деле, при более серьезных травмах, которые включают суставную капсулу и мягкие ткани, гемартроз может выйти из колена, и степень отека может парадоксальным образом уменьшиться. Кроме того, наличие отека и выпота не гарантирует, что произошло повреждение ПКС. По данным Noyes при отсутствии костной травмы считается, что немедленный выпот имеет 72% — ную корреляцию с травмой ПКС определенной степени.
- Костная аномалия может свидетельствовать о сопутствующем переломе плато большеберцовой кости.
- Пальпация следует за осмотром и должна начинаться с не вовлеченной конечности. Пальпация подтверждает наличие и степень выпота и повреждения костей. Пальпация суставных линий и коллатеральных связок может исключить возможный связанный с ними разрыв мениска или растяжение связок.
- Следует изучить колено на предмет околосуставой болезненности.
- Оценка амплитуды движений пациента должна проводиться для выявления отсутствия полного разгибания, вторичного по отношению к возможному разрыву мениска по типу рукоятки ковша или связанному с ним отрывному фрагменту.
- Тестирование на слабость следует проводить либо с помощью специальных тестов, либо с помощью артрометра.
Обследование под анестезией и артроскопия
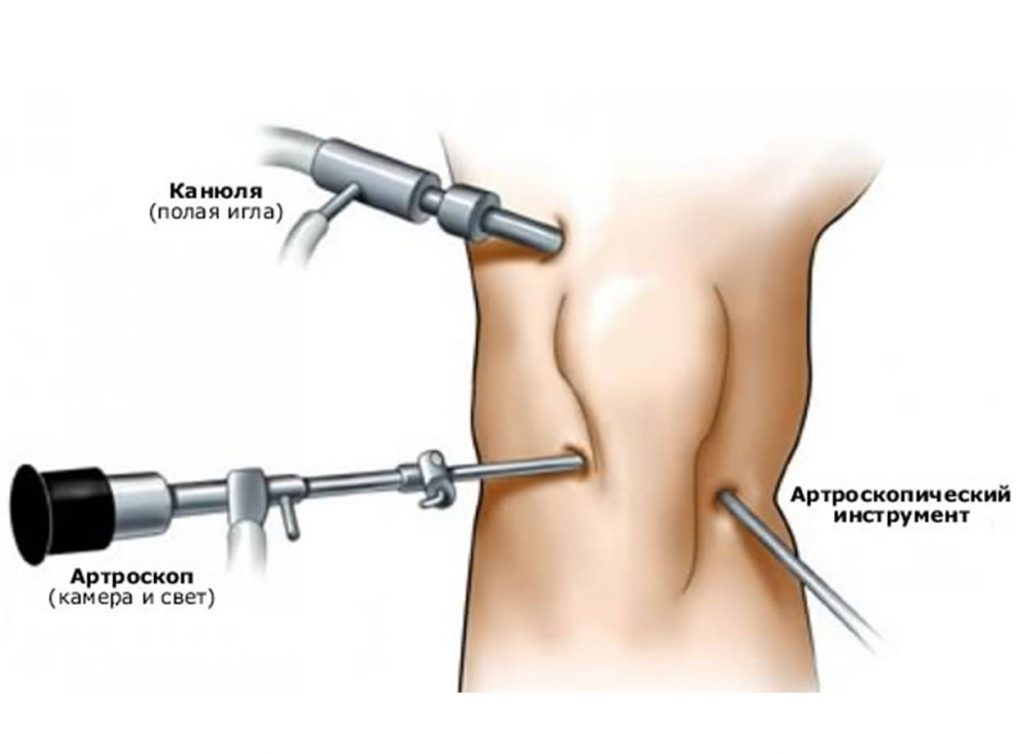
Артроскопия в сочетании с обследованием является точным способом диагностики разорванной ПКС. Это может быть показано в том случае, когда диагноз заподозрен на основании истории болезни пациента, но не очевиден при клиническом осмотре. Главная ценность использования артроскопии на основе обследования заключается в диагностике сопутствующих патологических состояний суставов, таких как разрывы менисков или повреждения хрящей.
Лечение
Хирургическое или нехирургическое лечение после разрыва ПКС было проанализировано с помощью систематических обзоров и мета-анализов, где оценивался наилучший стандарт эмпирических исследований результатов вмешательств. Недавние обзоры, основанные на фактических данных, обнаружили сходные результаты как в группах консервативного, так и хирургического подхода в отношении уровня боли, симптомов, функции, возвращения к участию в спорте, качества жизни, частоты разрыва мениска и операций, а также распространенности рентгенологического остеоартрита коленного сустава.
Профилактика травматизма
Показатели травматизма ПКС, по-видимому, растут, и вызывает озабоченность тот факт, что последние отчеты показывают, что показатели травматизма ПКС наиболее быстро росли на более молодом конце возрастного спектра. Поэтому своевременно пересмотреть эффективность учебных программ по профилактике травматизма ПКС и критически оценить состояние существующих доказательств их эффективности.
Частота бесконтактных травм ПКС выше среди женщин, чем среди мужчин. Было выявлено несколько факторов, объясняющих это неравенство полов. Гендерные различия были обнаружены в паттернах движений, положениях и мышечных силах, возникающих при различных скоординированных действиях нижних конечностей. Анатомические и гормональные факторы, такие как уменьшение окружности ПКС, небольшая и узкая ширина межмыщелковой выемки, уменьшение слабости суставов и предовуляторная фаза менструального цикла у женщин, были обсуждены в качестве факторов повышенного риска бесконтактных травм ПКС.
Однако изменение этих факторов риска является трудным, если не невозможным. Напротив, данные свидетельствуют о том, что нейромышечные факторы риска поддаются модификации. Нейромышечные факторы, такие как вальгусное положение колена, мышечный контроль (активация четырехглавой мышцы и хамстрингов) и контроль бедра и туловища, все чаще вовлекаются в этиологию этой травмы.
Реализация программы профилактики травм ПКС может быть чрезвычайно полезной для всех пациентов. Имейте в виду, что эта программа не предотвратит появление разрывов ПКС, но может помочь снизить риск. Есть пять ключевых шагов, которые должны быть включены в планирование этой программы:
- Идентификация.
- Упражнения.
- Тренировочная нагрузка и объем.
- Частота тренировок.
- Время выполнения упражнений.
Большинство травм ПКС происходит, когда к большеберцовой кости прикладывается сила, направленная вперед. Важно определить факторы риска, которые могут способствовать реализации этой силы, чтобы уменьшить вероятность травмы. Выявление факторов риска и механизмов травм, которые можно изменить с помощью программ профилактики травм на основе нервно-мышечной системы, позволит многим спортсменам продолжать участвовать в спортивных мероприятиях и снизить риск травм ПКС. Эти модифицируемые факторы риска сортируются по четырем различным категориям, включая движения и выравнивание, сила, сила реакции опоры и усталость.
- Движение и выравнивание. Существуют определенные факторы движения и выравнивания, которые могут предрасполагать пациента к разрыву ПКС. Сюда относятся приземление после прыжка с небольшим углом сгибания колена и большим углом вальгусного положения колена, снижение активного и пассивного контроля колена и динамическое вальгусное положение колена.
- Сила. Мышечная слабость является еще одним модифицируемым фактором риска, особенно это касается средней и малой ягодичных мышц, четырехглавой мышцы, хамстрингов и абдукторов бедра.
- Ослабленные четырехглавые мышцы могут уменьшить контроль сгибания колена.
- Слабые хамстринги и абдукторы бедра могут привести к увеличению вальгусной нагрузки на колено.
- Слабая мускулатура кора приведет к снижению стабильности туловища и/или боковому движению таза.
- Сила реакции опоры. Если у пациента слабые хамстринги или квадрицепсы, им может быть трудно контролировать эту силу, что приводит к большей нагрузке на ПКС.
- Усталость. Это приводит к потере двигательного контроля, особенно на этапе приземления после прыжка.
В 2018 году Arundale, Bizzini, Giordano и др. опубликовали «Руководство по клинической практике», в котором рассматриваются последние программы профилактики травм ПКС и других связок колена. Результаты были чрезвычайно положительными и свидетельствуют о том, что «существуют убедительные доказательства преимуществ программ профилактики травм колена, основанных на физических упражнениях, включая снижение риска всех травм колена и, в частности, травм ПКС, с небольшим риском побочных эффектов и минимальными затратами».
Профилактика, основанная на физических упражнениях, была определена как вмешательство, требующее от участника быть активным и двигаться. Это включает в себя физическую активность, укрепление мышц, растяжку, нервно-мышечные, проприоцептивные или плиометрические упражнения и другие методы тренировки. Но это исключает пассивные вмешательства, такие как ортезирование или программы, которые основаны только на обучении.
Рекомендации
- Рекомендуется внедрять программы профилактики травм коленного сустава на основе упражнений у спортсменов для профилактики травм коленного сустава и ПКС.
- Эти программы должны быть реализована перед тренировками или играми, т.е. в рамках разминки.
- Упомянутый выше протокол (Руководство по клинической практике) определяет три группы высокого риска и описывает различные программы, наиболее подходящие для каждой из них:
- Спортсменки <18 лет: PEP, Sportsmetric, HarmoKnee (Olsen, Petersen). См. ниже.
- Футболисты, особенно женщины: Sportsmetric (Caraffa).
- Гандболисты мужского и женского пола, особенно в возрасте 15-17 лет (Olsen, Achenbach).
- Дозировка. Для всех программ рекомендуется, чтобы они включали несколько компонентов, имели продолжительность сеанса >20 минут, имели еженедельный объем тренировок >30 минут, начинались в предсезонный период и продолжались в течение всего сезона с высоким соблюдением требований.
- Наиболее поддерживаемые программы включали несколько компонентов, таких как:
- Гибкость — четырехглавые мышцы, хамстринги, приводящие мышцы бедра, сгибатели бедра и икроножные мышцы.
- Укрепление — приседания на двух ногах, приседания на одной ноге, выпады, упражнения для хамстрингов.
- Плиометрика — прыжки на одной ноге, конькобежный спорт, ловля мяча над головой.
- Баланс и ловкость.
- Бег — вперед и назад, зигзагообразный бег, прыжки вперед и назад.
- Руководство по клинической практике фактически дает убедительные доказательства того, что программы профилактики, основанные на физических упражнениях, снижают риск всех травм колена, а не только травм ПКС. «Объединенный коэффициент частоты инцидентов показал, что программы профилактики, основанные на физических упражнениях, эффективны в снижении частоты травм колена (0.73, 95% доверительный интервал)» (Arundale, Bizzini, Giordano; 2018). Для ПКС программы также эффективны в снижении травматизма, но коэффициент объединенного коэффициента ниже в диапазоне 0.38-0.49.
- Эта информация включает в себя все травмы колена, а не только травмы ПКС. Рекомендации руководства следует использовать для обучения и поддержки тренеров, родителей, спортсменов и врачей, чтобы включить программы профилактики травм, основанные на физических упражнениях, в свои методы обучения. Представляется очень важным обеспечить, чтобы это сообщение дошло до наших молодых спортсменок, поскольку они были идентифицированы в каждой группе высокого риска. Несмотря на то, что были определены три группы высокого риска, эти рекомендации должны быть выполнены для всех молодых спортсменов, особенно в возрасте 12-25 лет, занимающихся такими видами спорта, как регби, нетбол, футбол, баскетбол и лыжный спорт.
Фаза I: Динамическая разминка
Разминка и охлаждение являются важной частью тренировочной программы. Цель фазы динамической разминки состоит в том, чтобы позволить спортсмену подготовиться к занятиям, и это значительно снижает риск получения травм.
Часть II: Функциональная тренировка
Этот сегмент программы направлен на увеличение силы ног и обеспечение стабильности коленного сустава. Техника — это все. Пристальное внимание должно быть уделено выполнению упражнений, чтобы избежать травм.
Часть III: Координация движений, замедление, смена направления и плиометрическая тренировка
Эти упражнения крайне интенсивны и помогают развить силу, мощность и скорость. Наиболее важным компонентом является приземление. Оно должно быть мягким! При приземлении после прыжка перенесите вес на подушечки стоп, медленно откатываясь на пятку с согнутым коленом и бедром.
Эти упражнения являются базовыми. Однако важно выполнять их правильно. Начните выполнять эти упражнения с плоского конуса (10 см) или с визуальной линии на поле.
Приведенное выше видео программы спортивных тренировок на поле было подготовлено и опубликовано JOSPT и представляет собой целостную программу, соответствующую рекомендациям настоящего руководства по клинической практике для профилактики травм коленного сустава и передней крестообразной связки. Рекомендуемая последовательность разминочных упражнений для спортсменов, готовящихся к соревнованиям в полевых видах спорта, таких как футбол, лакросс, хоккей на траве, софтбол и т.д.
Другие программы для снижения травматизма ПКС включают HarmoKnee, FIFA 11+, Предотвращение травм и повышение производительности (PEP) и Sportsmetrics, а также те, которые рекомендуются Caraffa и Olsen.
Fifa 11+, Harmoknee, PEP и Sportsmetric имеют свои собственные программы профилактики травматизма, но в таблице ниже вы, вероятно, увидите, что ни одна программа не включает в себя все, и, согласно Руководству по клинической практике, ни одна программа не была рекомендована в качестве программы номер один.
|
| Flexibility | Running | Strength | Plyometrics | Core | Balance |
| Harmoknee | + | + | + | + | + |
|
| PEP | + | + | + | + |
|
|
| Sportsmetric | + | + | + | + | + |
|
| FIFA 11+ |
| + | + | + |
| + |
| Olsen |
| + | + | + |
| + |
| Achenbach |
|
| + | + | + | + |
| Caraffa |
|
| + |
|
| + |
Ниже приведен краткий обзор ключевых программ, представленных в этом Руководстве по клинической практике, а также описание дозировки каждого упражнения.
FIFA 11+
Программа F-MARC 11+ может быть более эффективной в улучшении некоторых факторов риска травм ПКС среди женщин-спортсменов дошкольного возраста, чем у спортсменов-подростков, в частности, за счет уменьшения угла вальгусного положения колена и момента во время приземления прыжка на двух ногах.
PEP: Программа предотвращения травм и повышения производительности
Данная представляет собой весьма специфическую 15-минутную тренировку, которая в основном направлена на обучение спортсмена стратегиям предотвращения травм и включает в себя конкретные упражнения, направленные на решение проблем, выявленных в предыдущих исследованиях.
- Избегание уязвимых позиций.
- Увеличение гибкости.
- Увеличение силы.
- Включение в программу тренировок плиометрических упражнений.
- Улучшение проприоцепции и ловкости.
Эта профилактическая программа включает в себя динамическую разминку, улучшение гибкости, укрепление мышц, плиометрику и специальные спортивные тренировки для борьбы с потенциальным дефицитом силы и координации стабилизаторов коленного сустава. Тренерам и коучам необходимо сосредоточиться на правильной постуре, прыжках вверх и вниз без чрезмерных движений из стороны в сторону и мягких приземлениях. Оптимально программу следует выполнять минимум 2-3 раза в неделю в течение сезона.
Sportsmetric
- Гибкость: икроножная и камбаловидная мышцы, четырехглавая мышца, хамстринги, приводящие мышцы бедра, сгибатели бедра, широчайшая мышца спины, задняя часть дельтовидной мышцы и большая грудная мышца.
- Сила: гиперэкстензия спины, жимы ногами, подъемы на носок, пулловер, жим лежа, тяга блока вниз, сгибание локтя.
- Мышцы кора: кранчи.
- Бег: вприпрыжку, боковое перемещение.
- Плиометрика: прыжки с поднятыми руками у стены (wall jump), прыжки с подтягиванием коленей к груди (tuck jumps), прыжки в длину (broad jumps), приседания с выпрыгиванием (squat jumps), прыжки на двух ногах из стороны в сторону (double leg cone jumps side to side) и другие.
Harmoknee
- Гибкость: растяжка икры стоя, растяжка четырехглавой мышцы стоя, растяжка хамстрингов стоя на одном колене, растяжка сгибателей бедра стоя на одном колене, растяжка паха в положении бабочки и растяжка грушевидной мышцы в положении лежа на спине.
- Бег трусцой: бег назад на носках задом наперед, бег с высоким пониманием колена, бег зигзагом назад (zig zig backwards), попеременный бег вперед зигзагом и назад зигзагом.
- Сила: выпады, укрепление хамстрингов и приседания на одной ноге с подъемом на носок.
- Стабильность кора: приседания, планка на локтях и мостик.
- Плиометрика: прыжки вперед и назад на двух ногах, боковые прыжки на одной ноге, прыжки вперед и назад на одной ноге, прыжки на двух ногах с мячом или без него.
Таким образом, не существует единой программы, которую можно было бы рекомендовать как лучшую программу профилактики травм, основанную на физических упражнениях. В целом, есть убедительные доказательства того, что все эти программы очень эффективны в профилактике травм ПКС. В заключение, результаты анализа показали, что программы по снижению травм ПКС снижают риск всех травм ПКС наполовину, а бесконтактных травм ПКС у спортсменок — на две трети.
Для успешного завершения этих профилактических программ наиболее важны время и приверженность. Руководство по клинической практике подтверждает, насколько важно научить наших молодых спортсменов тому, что эти разминки являются основой для безопасных тренировок и игр, а также для снижения риска травм. Это не та область, в которой мы должны идти на компромисс. На самом деле, это может быть самой ценной частью посещения тренировок, а в долгосрочной перспективе и дольше удерживать людей в том виде спорта, который они любят.
Инструменты клинической оценки для выявления спортсменов из группы риска
Разработка инструментов клинической оценки для выявления спортсменов, подверженных риску получения травмы ПКС, поможет клиницистам ориентироваться на группы населения, которые в наибольшей степени выиграют от этих мероприятий. Хотя предикторы травмы ПКС, которые потенциально могут быть изменены, такие как измерения высокого момента отведения колена во время приземления, использовали дорогие измерительные инструменты (например, системы анализа движения, силовые пластины) и трудоемкие методы сбора и сокращения данных для выявления важных биомеханических факторов риска.
Идентификация спортсменов с высокими моментами отведения колена возможна при меньших затратах оборудования и времени. Эти инструменты клинического прогнозирования демонстрируют от умеренной до высокой межклассовой надежности (коэффициент корреляции внутри класса 0.60‐0.97) и продолжают упрощать и оптимизировать инструменты скрининга, включая калиброванную шкалу врача, стандартную измерительную ленту, стандартную видеокамеру, программное обеспечение для обработки изображений и изокинетический динамометр. Эти оптимизированные меры предсказывают высокий статус моментов отведения колена с чувствительностью 84% и специфичностью 67%. Удобный для клинициста инструмент номограммы демонстрирует более чем 75%‐ную точность прогнозирования для выявления моментов высокого отведения колена у отдельных спортсменов. Создание удобных для врача, недорогих методов для выявления и последующего включения спортсменов в соответствующие программы профилактики травм может помочь уменьшить количество травм ПКС у спортсменов.
Оценка эффективности вмешательства
Используются общие инструменты оценки, такие как тест движения траектории звезды, прыжковые тесты, а также показатели силы, баланса и устойчивости и динамометрия. Эти инструменты, а также стандартные тесты производительности (например, силовые упражнения, жим лежа, жим ногами) были использованы для выявления биомеханических и нервно-мышечных факторов риска травмы ПКС и обеспечения показателей спортивных результатов. Инструменты клинической оценки, такие как оценка прыжка с подтягиванием коленей к груди и номограмма, которая предсказывает высокие показатели отведения колена, также могут помочь специалистам по реабилитации, работающим со спортсменами, контролировать функциональный дефицит и определять уровень готовности к удовлетворению функциональных требований спорта с минимальным риском повторной травмы.
Заключение
Чтобы обеспечить травмированному спортсмену наилучший уход, физиотерапевты должны обладать глубокими знаниями об анатомии и функционировании ПКС. Краеугольным камнем правильного ухода за травмой ПКС является постановка правильного диагноза в течение первого часа после травмы до развития значительного гемартроза. Это также должно включать выявление и диагностику связанных с этим травм колена. Лечение травм и возвращение к деятельности для человека полностью зависит от степени повреждения ПКС и любых связанных с ней травм.