В период от 7 до 24 месяцев месяцев ребёнок переживает важный этап — переход от сосания к жеванию и навыку самостоятельного приёма пищи. Именно в это время часто проявляются проблемы с кормлением и возникают трудности с глотанием.
Почему период 7–24 месяцев критичен?
В возрасте 7–24 месяцев происходит смена ведущих навыков приема пищи:
- от сосания (грудь/бутылочка) к активному жеванию и управлению кусочками;
- от полностью зависимого кормления взрослым к увеличению доли самостоятельного приёма пищи (рука–рот, кружка, ложка);
- активное введение прикорма, увеличение разнообразия текстур, объёма и частоты приёмов пищи.
Если ребёнок в этот период из‑за неврологической патологии, соматических проблем или неорального кормления не получает достаточного сенсомоторного опыта, формируется задержка или искажение навыков приема пищи и глотания. Это особенно актуально для детей с церебральным параличом, нервно-мышечными заболеваниями, глубокой недоношенностью и длительным нахождением на ИВЛ.
Клинические проявления проблем кормления
Для раннего возраста (вторая половина первого года и второй год жизни) характерны следующие признаки:
- длительное кормление, «возня с ложкой», необходимость в стимулировании ребёнка, чтобы он ел;
- неоднократные попытки проглотить один и тот же кусочек, «застревание» пищи во рту, выпадение болюса;
- кашель, поперхивание, перерывы в дыхании во время или сразу после глотка, «булькающий» голос;
- отказ от кусочков и твёрдой пищи, предпочтение только пюре и йогуртообразных текстур при наличии зубов;
- выраженное слюнотечение, открытый рот, плохое смыкание губ, трудности удержания жидкости во рту;
- выгибание, застывание тела, плач и выраженное беспокойство во время кормления (часто сочетание моторных, сенсорных и эмоциональных факторов).
Важно отличать дисфагию (структурно‑функциональную проблему глотания) от чистой пищевой аверсии, при которой ребёнок отказывается от еды при сохранных базовых оральных навыках; однако на практике эти состояния часто сочетаются.
Ориентиры развития нормального питания
- 6–8 месяцев: активное сосание, формирование переносов языка (перед–назад, начало латеральных движений), начало приёма пюре и мягких комочков с ложки.
- 9–12 месяцев: более уверенное управление густыми пюре, мягкими кусочками, поэтапное введение кусочков, попытки пить из открытого стакана/поильника.
- 12–18 месяцев: развитие жевания с участием боковых зубов, более разнообразная «семейная» пища с адаптацией по размеру, активная самостоятельность (рука–рот, ложка).
- 18–24 месяцев: улучшение жевания, координации глотания и дыхания при различных текстурах, постепенное приближение к варианту «семейного стола» с возрастными оговорками.
Читайте также статью: Этапы перехода от сосания к жеванию и питью.
Задержка или выраженное отставание более чем на 3–6 месяцев по этим вехам на фоне неврологического диагноза — основание для углублённой оценки кормления и глотания.
Особенности кормления детей с неврологической патологией
У младенцев и детей раннего возраста неврологические нарушения препятствуют получению нормального сенсомоторного опыта кормления:
- у детей с церебральным параличом могут доминировать патологические позотонические реакции, затрудняющие сидение, стабилизацию головы и координацию дыхания;
- при нервно-мышечных заболеваниях — слабость мышц лица, языка, шеи, быстрая утомляемость при сосании и жевании, сложности с переходом к более плотной пище;
- у недоношенных детей и детей с длительным нахождением на ИВЛ — задержка или нарушение формирования сосательно‑глотательного паттерна, повышенная чувствительность во рту, аверсивные реакции на кормление.
Важно помнить: младенец с неврологическим заболеванием часто не успевает освоить навык, а не «теряет» его, как взрослый после инсульта; стратегия реабилитации будет не только «восстановление», но и первичное обучение навыку.
Диагностический подход
Клинический алгоритм у ребёнка в возрасте 7–24 месяцев с подозрением на дисфагию/проблемы кормления:
- Анамнез: беременность и роды, неврологический диагноз, история кормления (грудь/бутылочка/зонд), возраст введения прикорма, длительность кормлений, признаки аспирации, динамика веса и роста.
- Наблюдение кормления в «типичных» для семьи условиях: поза, тип еды и посуды, поведение ребёнка, темп, участие взрослого.
- Оценка позы и контроля головы/туловища, орально‑моторной функции (губы, язык, щёки, мягкое нёбо, слюнотечение).
- Решение о необходимости инструментальной диагностики (видеофлюороскопическое исследование глотания/фиброэндоскопическая оценка глотания) при выраженных признаках аспирации, сложных неврологических состояниях или перед изменением тактики кормления (например, попыткой расширить консистенции).
В этом возрасте крайне важно оценивать и сенсорный компонент: избирательность по текстурам, гипо‑/гиперчувствительность во рту, аверсивные реакции на ложку и прикосновение.
Практические направления реабилитации
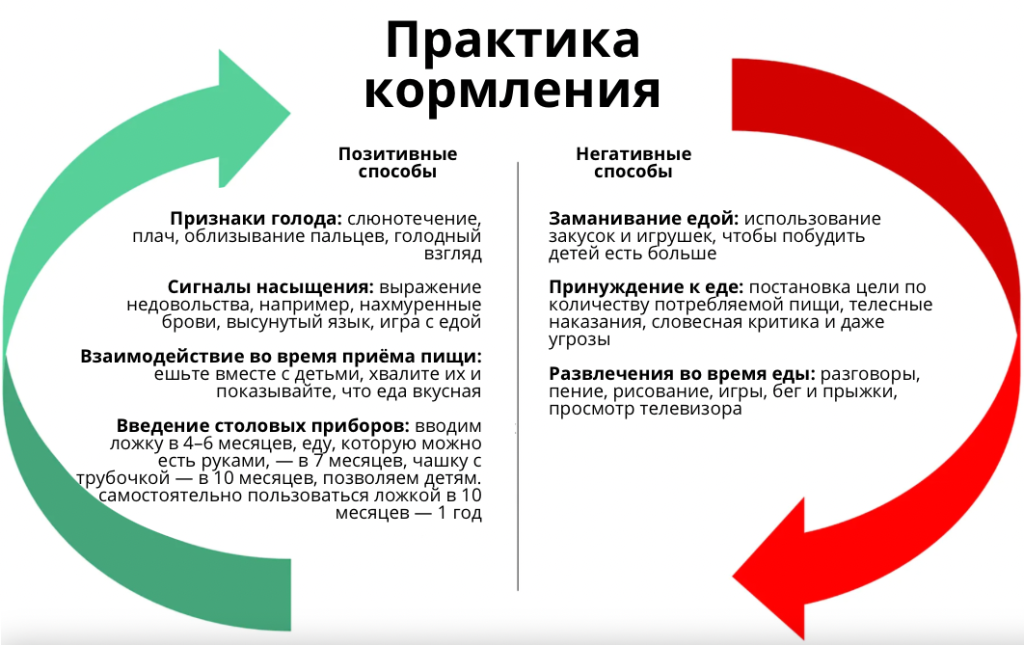
У детей в возрасте 7–24 месяцев работа всегда должна строиться на оси «развитие–безопасность–участие». Ниже — основные блоки, которые поддерживаются современной практикой и обзорами.
Поза и организация среды
- обеспечить стабильное сидение (высокий стул, система позиционирования, опора для таза и стоп), избегать кормления в полулёжа у детей старше 8–9 месяцев, если это не необходимо по медицинским причинам;
- адаптировать угол наклона туловища и головы, чтобы уменьшить риск аспирации и облегчить работу дыхания;
- минимизировать отвлекающие факторы, использовать «отзывчивое кормление» (responsive feeding): взрослый ориентируется на сигналы ребёнка, а не форсирует объём.
Работа с текстурой и структурой пищи
- вводить прикорм и новые текстуры постепенно, учитывая неврологический статус и сенсорную чувствительность ребёнка;
- чаще использовать изменённую консистенцию (загущённые жидкости, более гомогенные пюре) при склонности к аспирации жидкостей;
- избегать чрезмерного «застревания» только на пюре при наличии возможности безопасно тренировать на мягких комочках и мелко нарезанной пище: иначе ограничивается развитие жевания.
Орально‑сенсомоторная и сенсорная работа
- мягкая тактильная стимуляция губ, щёк, языка, десен перед кормлением для подготовки к приёму пищи, особенно у детей с неврологическими нарушениями и гипочувствительностью;
- постепенное расширение сенсорного опыта во рту (разные текстуры, температуры, вкусы) при поддержке и контроле безопасности;
- работа с гиперчувствительностью и пищевой аверсией — через очень малые дозы контакта с едой (трогать, нюхать, облизывать), без давления «съесть всё».
Роль родителей и домашние программы
Семья — главный «терапевт» в этой возрастной группе. Здесь важно:
- научиться распознавать ранние признаки усталости и дискомфорта, прекращать кормление до появления выраженного отказа или аспирации;
- использовать последовательный, предсказуемый ритуал кормления, избегая принуждения и длительных «боёв за ложку»;
- следовать индивидуальному плану по позе, текстурой пищи и упражнениям, составленному мультидисциплинарной командой.
Когда думать о неоральном кормлении?
Если ребёнок в возрасте 7–24 месяцев:
- не может безопасно принимать достаточный объём пищи/жидкости;
- имеет повторные эпизоды аспирационной пневмонии;
- демонстрирует выраженное отставание в массе и росте, несмотря на адаптацию диеты и реабилитацию.
Тогда показано обсуждение временного или более длительного неорального питания (зонд/гастростома) на фоне продолжающейся орально‑сенсомоторной работы и, при возможности, ограниченного безопасного орального питания.