Best Practice Guide
Друзья, в журнале British Journal of Sports Medicine опубликовано оригинальное исследование, в котором представлено обновлённое руководство по наилучшей клинической практике (Best Practice Guide, BPG) для ведения пациентов с пателлофеморальной болью (PFP). Авторы объединили данные высококачественных рандомизированных контролируемых исследований и качественных исследований (интервью и фокус-группы) с участием пациентов и междисциплинарных клинических экспертов. Ниже будет представлена структурированная выжимка для специалистов по реабилитации: как именно проведено исследование, что оно показало и как эти выводы применять в работе.
Оригинал исследования доступен по ссылке: https://bjsm.bmj.com/content/bjsports/58/24/1486.full.pdf
1. Как проводилось исследование (дизайн, источники, процедуры)
Дизайн смешанных методов. Авторы выполнили convergent segregated synthesis: отдельно проанализировали и затем синтезировали (1) систематический обзор с метаанализом РКИ и (2) качественные данные — полуструктурированные интервью с пациентами и экспертами, а также де-ново фокус-группы клиницистов. Компонент систематического обзора и метаанализа был предварительно зарегистрирован в PROSPERO (CRD42019152252) и проведён по PRISMA; качественные компоненты — по стандартам SRQR; итоговая подача BPG ориентирована на критерии AGREE II.
Поисковая стратегия и критерии включения РКИ. Поиск проводили в MEDLINE, Web of Science, Scopus (от инцепции до мая 2022 г.), плюс цитат-треккинг в Google Scholar. Использовали только ключевые слова (без MeSH): (patell OR femoropat* OR anterior knee pain) AND (pain OR syndrome OR dysfunction) AND (clinical trial OR controlled trial OR random*)*. Включали РКИ с участием людей с PFP и несургикальные вмешательства. Качество оценивали по PEDro; к синтезу допускали РКИ с суммарной оценкой >7 (высокое качество). Риск систематической ошибки — по RoB2. Длины наблюдения: краткосрочная <3 мес; среднесрочная >3 и <12 мес; долгосрочная >12 мес. Для метаанализа использовали модели случайных эффектов; непрерывные исходы боли/функции — стандартизированные средние различия (SMD) с 95% ДИ; номинальные исходы — отношение шансов (OR) с 95% ДИ. Уровень достоверности — по GRADE. Статистически и методологически недостаточно мощные данные (n<22 в группе или одиночные маломощные РКИ) помечались как «неадекватно протестированные».
Качественные данные.
— Пациенты: 12 человек с PFP (7 женщин, 5 мужчин), международная выборка; темы: ценность диагноза; потребность в индивидуализированной помощи; роль образования.
— Клинические эксперты: 19 специалистов из разных стран и дисциплин (включая физиотерапевтов, ортопедов, подиатров и др.); темы: оценка и диагностика PFP; информирование пациента; активная реабилитация; вспомогательные методы. Среди представленных экспертами стран: Великобритания — 13, США — 2, Австралия — 1, Индия — 1, Канада — 1, Нидерланды — 1. Средний стаж работы 18,6 ± 8,6 лет.
— Фокус-группы экспертов: три 90-минутные онлайн-сессии (9 специалистов, междисциплинарно), задачи — прояснение «как/когда/почему/кому» назначать вмешательства из синтеза; результат — четыре темы: выбор вмешательств под цели; образование как вмешательство; дефицит-ориентированный выбор; учет особенностей популяций. Итоговый проект BPG прошёл триангуляцию участниками фокус-групп.
Алгоритм включения вмешательств в BPG.
- Если вмешательство адекватно протестировано метаанализом и показало эффективность (значимый SMD/OR) — включали.
- Если вмешательство неадекватно протестировано метаанализом, но одновременно поддержано пациентами и рекомендовано экспертами — включали.
- Если метаанализ показал неэффективность или отсутствие дополнительной пользы — относили к неподходящим для рутинной практики.
Сила клинической рекомендации ранжировалась (очень высокая/высокая/умеренная/низкая/очень низкая) с учётом уровня доказательств и согласованности с качественными данными; повышение на одну категорию — при наличии поддержки и пациентов, и экспертов; ещё на одну — при наличии понятных «правил применения» из фокус-групп.
2. Результаты систематического обзора и метаанализа
Объём найденных исследований: 5740 наименований для скрининга; после удаления дубликатов и добавления 30 работ через цитат-поиск — 170 РКИ для оценки качества; в итоговый метаанализ вошли 65 высококачественных РКИ (n=3796). Адекватно протестированы 11 вмешательств/комбинаций на краткосрочном горизонте; высококачественных РКИ с адекватной оценкой в средне-/долгосрочной перспективе не выявлено.
Вмешательства с первичной эффективностью (vs «наблюдать и ждать»/плацебо/ имитационное вмешательство):
- Упражнения, таргетированные на колено — высокая достоверность для снижения боли (SMD 1,16; 95% ДИ 0,66–1,66) и умеренная — для улучшения функции (SMD 1,19; 95% ДИ 0,51–1,88).
- Комбинация упражнений для тазобедренного и коленного суставов, биологическая обратная связь для косых волокон медиальной широкой мышцы бедра (vastus medialis oblique, VMO), растяжка мягких тканей и тейпирование надколенника по МакКоннелл;
- Ортопедические стельки (prefabricated foot orthoses) — низкая достоверность; положительный краткосрочный исход по шкале глобального изменения (OR 4,31; 95% ДИ 1,48–12,56).
- Мануальная терапия нижней четверти — умеренная достоверность для улучшения функции; значимого влияния на боль не показано.
Вмешательства с вторичной эффективностью (по сравнению с «упражнениями для колена»):
- Комбинированные упражнения «бедро+колено» — очень низкая/низкая достоверность для боли/функции;
- Упражнения для колена + периневральная инъекция декстрозы — умеренная достоверность для снижения боли и улучшения функции.
Не дают дополнительной пользы при добавлении к эффективным программам:
— Ортопедические стельки (в составе широкой комбинированной программы);
— Сухое иглоукалывание;
— Вибротерапия.
Неэффективны:
— Комбинация упражнений «бедро+колено» + инъекция гиалуроновой кислоты (vs та же программа + фиктивное введение физиологического раствора);
— Сухое иглоукалывание (vs sham).
Кроме того, также были представлены подробности по двум популярным вмешательствам:
· Переобучение движения/бега: недостаточно проверено метаанализом, но поддержано пациентами и рекомендовано экспертами.
· Тейпирование: также недостаточно проверено метаанализом, но признано полезным пациентами и экспертами для краткосрочного облегчения боли.
Сводная матрица рекомендаций: наивысшая сила у упражнений, таргетированных на колено, подкреплённых информированием пациента, его образованием; высокая — у упражнений «бедро+колено» и ортопедических стелек; умеренная — у мануальной терапии и «колено + декстроза»; низкая — у переобучения движений и тейпирования; «к использованию вне клинических испытаний не рекомендованы» — сложные комбинации со стельками, сухое иглоукалывание, вибротерапия, гиалуроновая кислота в комбинации с упражнениями.
3. Как использовать это в работе
3.1. Начать необходимо с клинического мышления и оценки
- Понять контекст пациента: к какой популяции относится (спортсмен в сезоне/сидячая работа и т. п.), как симптомы влияют на жизнь (работа, быт, спорт), каков анамнез и прежние эпизоды помощи;
- Выяснить представления пациента об этиологии, характеристику и выраженность боли (включая суточный профиль), длительность — для гипотезы о доминирующем механизме боли.
- Сформулировать цели (например, ходьба по лестнице, бег 5 км) и определить барьеры: боль, страх движения, завышенные ожидания, низкая самоэффективность, «устойчивость» ПФС (толерантность к нагрузке).
- Объективно оценить дефициты: сила (бедро, колено), двигательные паттерны нижней конечности (присед на одной ноге, беговая дорожка), биомеханику стопы, толерантность тканей к нагрузке (провокационные тесты, выпот), особенности ПФС (patella alta, гипермобильность), поведенческие реакции (избегание).
3.2. Базовая стратегия вмешательства
— Упражнения, таргетированные на колено (± бедро) — ядро программы. Параметры (тип, дозировка, частота, прогрессия) адаптируем к тяжести и «раздражимости» симптомов. Если плохо переносится сгибание под нагрузкой — на старте больший акцент на бедро; при атрофии квадрицепса и переносимости нагрузок на колено — ранний фокус на квадрицепсе.
— Образование пациента — обязательный компонент всех вмешательств: коррекция неверных убеждений, объяснение несоответствия «боль ≠ повреждение», ожидаемые сроки восстановления, саморегуляция нагрузки, повышение автономии и снижение страха.
3.3. Вспомогательные подходы — по показаниям
— Ортопедические стельки: назначать при положительных тестах, указывающих целесообразность вмешательства (улучшение симптомов в функциональном задании «со стелькой vs без»); подгонять под комфорт (плотность/геометрия). Особенно уместны в краткосроке.
— Переобучение движений/бега: если симптомы логично связаны с задачеспецифической биомеханикой (напр., низкий каденс — рекомендация повысить частоту шага).
— Тейпирование: когда выраженность симптомов и раздражимость мешают реабилитации/КЖ или высок страх движения; без эффекта за разумный срок — пересмотреть гипотезы и адгезию.
— Мануальная терапия: есть эффект на функцию в краткосроке (без чёткого влияния на боль); конкретные «правила применения» из интервью/фокусов не выведены — использовать как адъювант к активной программе.
— Комбинация «упражнения + периневральная декстроза»: показала пользу в краткосроке, но без клинических указаний из качественного компонента — применять с осторожностью и чёткими показаниями.
3.4. Чего не делать в рутинной практике
— Сухое иглоукалывание (в одиночку или в комбинации с упражнениями) — неэффективно/без дополнительной пользы.
— Вибротерапия (в составе программы упражнений) — без доп.пользы.
— Комбинации со стельками на фоне широкой «мультикомпонентной» программы — без добавочного эффекта.
— Инъекции гиалуроновой кислоты (в сочетании с упражнениями) — неэффективны. Эти стратегии авторы относят к неподходящим вне рамок клинических испытаний.
3.5. Контроль динамики и пересмотр плана
Если нет благоприятных исходов в разумные сроки (минимум 6 недель), вернитесь к исходным гипотезам и совместно с пациентом проверьте: соответствуют ли вмешательства выявленным дефицитам и целям? какова приверженность? нужна ли корректировка дозировки/прогрессии или выбор другого адъюванта?
Коротко о главном, что дает это исследование
- База лечения PFP — упражнения для колена (± бедро) + образование.
- Стельки, мануальная терапия, переобучение движений, тейпирование — по показаниям, чтобы поддержать выполнение активной программы.
- Избегать в рутине: сухие иглы (соло/в составе), вибротерапию, сложные комбинации со стельками, гиалуроновую кислоту в программе упражнений.
- Индивидуализация — ключ: решение строится на чёткой субъективной и объективной оценке, целях пациента и измеримых дефицитах.
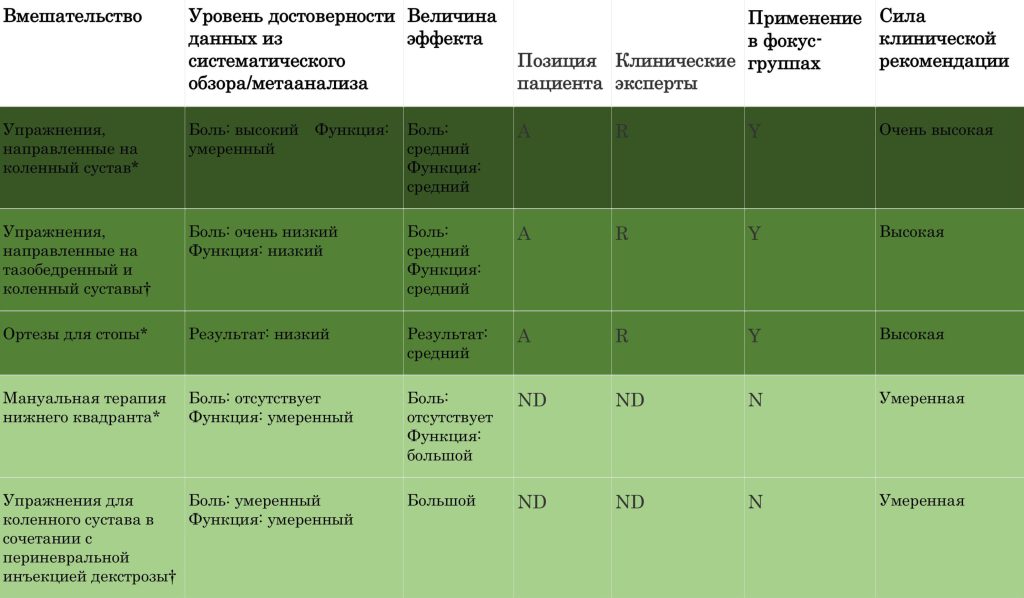
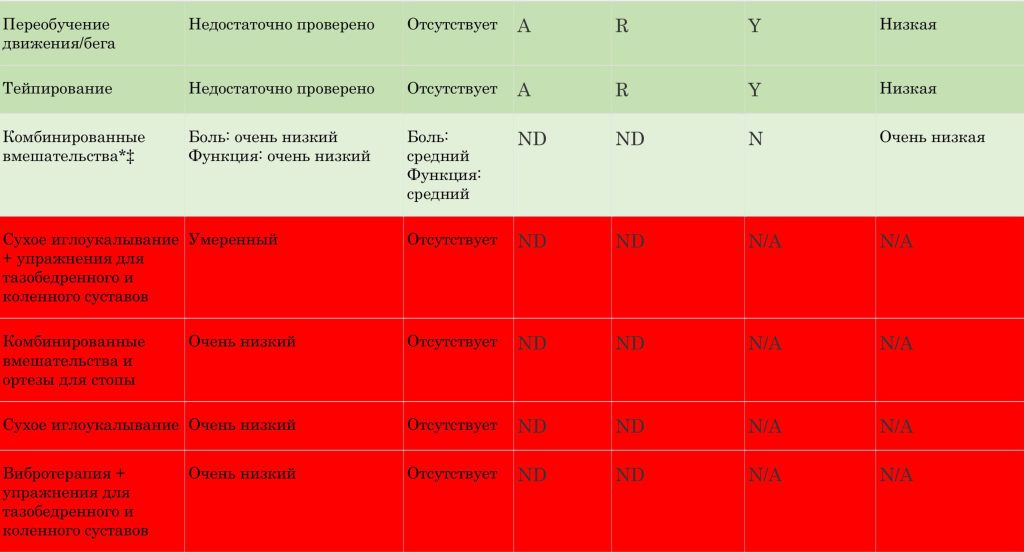

Зелёный и красный цвет отражают (соответственно) вмешательства с положительной клинической рекомендацией и вмешательства, неприемлемые вне условий клинического исследования.
*Первичная эффективность.
†Вторичная эффективность.
‡Комбинация упражнений, направленных на тазобедренный и коленный суставы, биологической обратной связи для VMO, растяжки мягких тканей и тейпирования надколенника.
A — поддержано (advocated);
HA — гиалуроновая кислота (hyaluronic acid);
IT — недостаточно проверено метаанализом (inadequately tested by meta-analysis);
N — нет (no);
NA — не поддержано (not advocated);
N/A — не применимо (not applicable);
ND — не описано (not described);
R — рекомендовано (recommended);
SR/MA — систематический обзор с метаанализом (systematic review with meta-analysis);
Y — да (yes).
Источник: Neal BS , Lack SD , Bartholomew C , et al
Best practice guide for patellofemoral pain based on synthesis of a systematic review, the patient voice and expert clinical reasoning
British Journal of Sports Medicine 2024; 58: 1486-1495.

