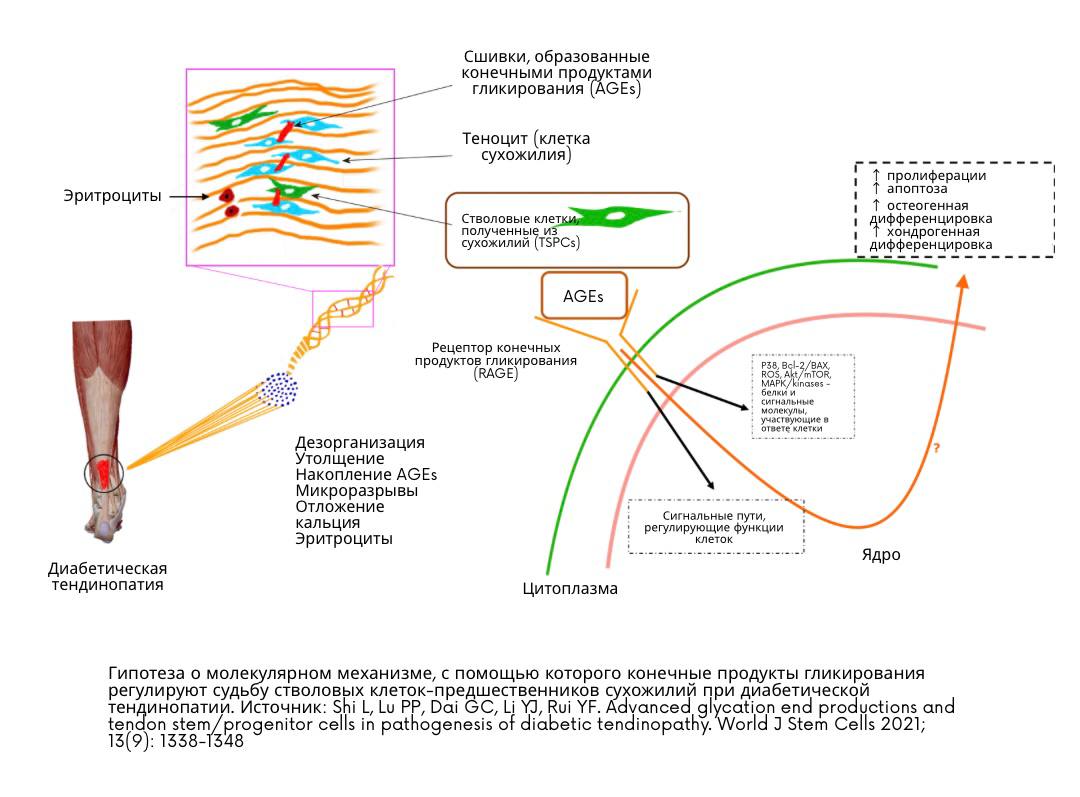
Состояние, известное в клинической практике как Hallux Rigidus (HR), представляет собой наиболее распространенную форму дегенеративного артрита первого плюснефалангового сустава (1-й ПФС). Впервые описанное в 1887 году Дэвисом-Колли (Davies-Colley) как «Hallux Flexus» и дополненное в том же году Коттериллом (Cotterill) термином «Hallux Rigidus» (от латинского «stiff toe» — тугоподвижный или ригидный палец), данное заболевание характеризуется прогрессирующим ограничением движений в сагиттальной плоскости, образованием периартикулярных остеофитов и значительным снижением качества жизни. Несмотря на десятилетия исследований, работа с HR остается сложной задачей для реабилитологов и хирургов из-за своей многофакторной природы и выраженного влияния на биомеханику всей нижней конечности.
Эпидемиологический профиль и демографические характеристики
Hallux Rigidus занимает второе место по распространенности среди патологий первого луча стопы после Hallux Valgus. Данные популяционных исследований указывают на то, что заболеваемость HR увеличивается с возрастом. Среди населения старше 50 лет она достигает 20-30%, а частота остеоартрита 1-го ПФС в этой возрастной группе составляет 1:40. У лиц моложе 35 лет заболевание встречается примерно в 10% случаев, тогда как у пациентов старше 80 лет показатель возрастает до 44%. При двустороннем поражении часто прослеживается наследственный компонент.
Распределение заболевания в популяции демонстрирует четкие гендерные и возрастные закономерности. Женщины страдают от данной патологии в два раза чаще мужчин. Средний возраст манифестации симптомов составляет 43–50 лет, однако выделяется подгруппа молодых пациентов, у которых HR часто ассоциирован с остеохондральными поражениями (osteochondritis dissecans).
Этиология и патогенетические механизмы
Этиология возникновения ригидного пальца стопы носит мультифакторный характер. Традиционно выделяют анатомические особенности, динамические факторы и травматические повреждения как основные драйверы дегенеративного процесса.
Генетическая предрасположенность и анатомические факторы
Исследования подтверждают высокую корреляцию между семейным анамнезом и развитием двустороннего HR. Наличие заболевания у родственников первой линии увеличивает риск билатерального поражения до 95%. Среди анатомических предикторов выделяют форму суставных поверхностей: согласно теории Дювриза (DuVries), плоский сустав является более стабильным, но при этом более подверженным развитию Hallux Rigidus, в то время как округлый сустав чаще ассоциируется с Hallux Valgus.
Длина первой плюсневой кости также является предметом дискуссий. Хотя некоторые авторы указывают на «длинный первый луч» как причину повышенного механического стресса, современные мета-анализы не находят строгой корреляции. Однако такое состояние, как metatarsus primus elevatus (приподнятая первая плюсневая кость) часто наблюдается на поздних стадиях, хотя остается неясным, является ли это причиной или следствием заболевания.
Мы рекомендуем

Биомеханическая роль гипермобильности и плоскостопия
Гипермобильность первого луча в сочетании с плоскостопием (pes planus) создает условия для патологического стресса в суставе. Математическое моделирование показывает, что у таких пациентов напряжение в хряще может достигать 6.5 MPa, что вплотную приближается к критическому порогу прочности суставного хряща (5–7 MPa). Регулярное превышение этого порога инициирует дегенерацию мягких тканей и субхондральной кости.
Травматический путь развития
Острая травма или повторяющиеся микротравмы (например, у спортсменов) приводят к прямому повреждению хряща. Форсированное тыльное сгибание (дорсифлексия) при осевой нагрузке вызывает компрессию дорсального края головки плюсневой кости проксимальной фалангой, что со временем приводит к образованию остеохондральных дефектов и краевых остеофитов.
Биомеханика ходьбы и компенсаторные механизмы
Первый плюснефаланговый сустав играет ключевую роль в пропульсивной фазе шага. В норме 1-й ПФС выдерживает нагрузку, эквивалентную 40–60% веса тела при ходьбе, и до 800% веса тела при прыжках. Для нормального переката требуется минимум 65-75° пассивной дорсифлексии большого пальца.
Изменения паттерна ходьбы
При развитии Hallux Rigidus ограничение подвижности заставляет организм искать компенсаторные стратегии для завершения цикла ходьбы:
- Латеральный перекат: Пациент переносит вес на внешнюю сторону стопы, чтобы избежать болезненного сгибания большого пальца. Это часто ведет к метатарзалгии (боли под головками 2-5 плюсневых костей).
- Наружная ротация: Разворот стопы кнаружи в фазе отталкивания.
- Раннее отрывание пятки: Попытка сократить время нагрузки на передний отдел стопы.
- Укорочение шага и снижение силы отталкивания.
Вторичные патологии
Ограничение движений в 1-м ПФС неизбежно влияет на проксимальные суставы. Может возникать боль в первом плюсне-клиновидном суставе и избыточное напряжение в икроножной мышце, что еще больше усиливает натяжение подошвенной фасции и ограничивает мобильность первого луча. Часто наблюдается болезненная гиперэкстензия межфалангового сустава большого пальца как попытка компенсировать тугоподвижность 1-го ПФС.
Клиническая картина и диагностика
Диагностика ригидного пальца стопы основывается на тщательном сборе анамнеза, физикальном осмотре и рентгенологических данных.
Жалобы и физикальный осмотр
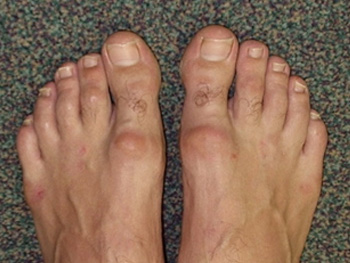
Пациенты обычно сообщают о таких симптомах, как:
- Боль: Локализуется в области 1-го ПФС, усиливается при ходьбе, особенно в фазе отталкивания, при ношении обуви с жесткой подошвой или на каблуке. В далеко зашедших случаях боль может становиться постоянной.
- Скованность и уменьшение амплитуды движений: Пациенты отмечают трудности при приседании, подъеме по лестнице, беге. Ограничение дорсифлексии – патогномоничный признак артрита 1-го ПФС.
- Визуальные изменения: Утолщение и деформация сустава за счет костных разрастаний (остеофитов), локальный отек и гиперемия в периоды обострения.
- Нарушение походки: Формируется щадящая хромота, боль часто возникает в других отделах стопы, коленном или тазобедренном суставах вследствие биомеханической компенсации.
Диагностика
Основывается на комбинации клинического осмотра и инструментальных методов.
Клинический осмотр. Оценка амплитуды активных и пассивных движений 1-го ПФС (особенно дорсифлексии), пальпация на предмет отека и костных разрастаний, проведение grind-теста (боль при осевой нагрузке и вращении фаланги указывает на глобальную потерю хряща), неврологический осмотр (сдавление медиального тыльного кожного нерва остеофитами может вызывать парестезии и положительный симптом Тинеля).
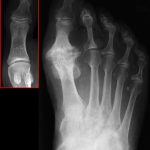
Рентгенография. Является основным методом визуализации для подтверждения диагноза и определения стадии. Снимки выполняются под нагрузкой в прямой, боковой и аксиальной проекциях. Ключевые признаки: сужение суставной щели, остеофиты, субхондральный склероз, кисты. КТ может быть полезна для оценки объема костных разрастаний при планировании хейлэктомии. МРТ применяется редко, в основном для исключения других патологий (остеохондральные дефекты, аваскулярный некроз).
Рентгенологическая классификация
Золотым стандартом является рентгенография стопы в трех проекциях под нагрузкой. Наиболее распространенной в клинической практике является классификация Колина и Шурнаса (Coughlin and Shurnas), модифицированная в 2003 году.
Клинико-рентгенологическая классификация Hallux Rigidus (Coughlin и Shurnas)
| Стадия | Дорсифлексия (∘) | Рентгенологическиепризнаки | Клинические проявления |
| 0 | 40–60° | Нормальная рентгенограмма | Нет боли и нарушений подвижности, в том числе при осмотре |
| 1 | 30–40° | Минимальное сужение суставной щели, мелкие остеофиты, минимальный субхондральный склероз | Периодически возникающая легкая боль и некоторая тугоподвижность, при осмотре боль возникает в крайних положениях сустава |
| 2 | 10–30° | Умеренное сужение суставной щели (< 50%), средние остеофиты на дорсальной поверхности плюсневой кости, умеренный субхондральный склероз, возможны субхондральные кисты | Периодически возникающая умеренная/сильная боль и более выраженная тугоподвижность, при осмотре боль возникает около крайних положений сустава |
| 3 | <10° | Значительное сужение суставной щели (> 50%), крупные остеофиты по всей периферии сустава, субхондральный склероз, субхондральные кисты | Почти постоянная боль и значительная тугоподвижность, при осмотре боль возникает на протяжении всей амплитуды движений |
| 4 | <10° | Полная утрата суставной щели (возможен анкилоз), крупные остеофиты | Постоянная боль, движения в суставе резко ограничены или отсутствуют |
Термин Hallux Limitus иногда используется для описания начальных стадий, подчеркивая именно ограничение движения, однако в современной литературе он часто рассматривается как синоним или ранняя фаза того же патологического процесса.
Консервативное лечение ригидного пальца стопы
Консервативная терапия – первая линия лечения для пациентов с начальными стадиями заболевания (1-2 по Coughlin).
Модификация обуви и ортезирование
Основной целью является минимизация движений в пораженном суставе и защита дорсального экзостоза от давления:
- Обувь с жесткой подошвой и перекатом: Снижает потребность в дорсифлексии 1-го ПФС при ходьбе.
- Индивидуальные ортопедические стельки с поддержкой свода и метатарзальным пелотом. Используются для стабилизации переднего отдела стопы.
- Morton’s Extension: Жесткая прокладка под большой палец, ограничивающая его подвижность.
- Обувь с широким мыском: Предотвращает механическое раздражение остеофитов обувью.
Исследования показывают, что, несмотря на широкое применение, убедительных доказательств высокой эффективности только ортезирования недостаточно, и около 50% пациентов в конечном итоге приходят к операции.
Фармакотерапия
- Применение НПВП эффективно для купирования острого воспаления (синовита), но не влияет на прогрессирование болезни.
- Кортикостероиды: Внутрисуставные инъекции обеспечивают краткосрочное (несколько недель или месяцев) уменьшение боли и уменьшение воспаления при синовите, но не влияют на прогрессирование остеоартрита. Есть риски дегенерации хряща.
- Гиалуроновая кислота: Систематический обзор 2024 года, включавший 209 пациентов, показал ограниченные доказательства эффективности внутрисуставного введения гиалуроновой кислоты при HR. Авторы обзора пришли к выводу, что имеющихся данных недостаточно для рутинной рекомендации этого метода.
Физическая реабилитация
Роль реабилитолога заключается в восстановлении функции «кора стопы» и мобилизации сустава и мягких тканей.
Мануальная терапия
Доказано, что мануальные техники превосходят обычные упражнения в снижении болевого синдрома.
Варианты мобилизации большого пальца
Например, протокол Брантингема включает такие мобилизации, как:
- Аксиальная дистракция: Растяжение сустава вдоль его оси для снятия компрессии.
- Дорсальные и плантарные скольжения: Мобилизация проксимальной фаланги относительно плюсневой кости (степени III–IV).
- Мобилизация сесамовидных костей: Необходима для восстановления нормального скольжения сухожилий сгибателей.
ЛФК при Hallux Rigidus
Упражнения для стопы — от простого к сложному
Программа упражнений фокусируется на укреплении собственных мышц стопы и длинного сгибателя большого пальца:
- Йога для пальцев: Изолированное поднятие большого пальца при прижатых 2-5 пальцах, и наоборот. Это тренирует нейромышечный контроль.
- Упражнение «короткая стопа»: Приподнимание свода стопы путем подтягивания головок плюсневых костей к пятке без сгибания пальцев.
- Разведение пальцев веером с целью активации мышцы, отводящей большой палец.
- Скручивание полотенца пальцами: Эффективно для укрепления коротких сгибателей.
- Подъемы на носки: Прогрессия из положения сидя к положению стоя на одной ноге для восстановления пропульсивной силы.
Общая эффективность консервативного лечения HR тесно связана с исходной стадией заболевания. На ранних этапах оно может обеспечивать длительную ремиссию, однако при прогрессировании до 2-3 стадии большинству пациентов (по некоторым данным, до 50% в течение 1-2 лет) в конечном итоге рекомендуется хирургическое вмешательство.
Хирургическое лечение: стратегии и исходы
Хирургия показана при неэффективности консервативного лечения в течение 6 месяцев или при стадиях 3-4. Выбор метода зависит от стадии заболевания и ожиданий пациента.
Органосохраняющие операции
Подходят для начальных и умеренных стадий (стадии 1–2, иногда 3).
- Хейлэктомия: Удаление дорсальных остеофитов с головки первой плюсневой кости и основания проксимальной фаланги, что увеличивает объем движений и устраняет механический конфликт. Это «золотой стандарт» для лечения 1-2 стадий Hallux Rigidus. У 92–97% пациентов наблюдается значительное уменьшение боли. Однако через 10 лет риск рецидива или перехода к артродезу составляет 8–29%.
- Малоинвазивная (перкутанная) хейлэктомия: Выполняется через проколы с использованием бура под флюороскопией. Имеет более низкий риск осложнений (6.1% против 18% при открытой хирургии) и более быстрое восстановление.
- Остеотомии (Youngswick, Watermann, Moberg) могут применяться изолированно или в сочетании с хейлэктомией на 1-2 стадиях для декомпрессии сустава и изменения биомеханики. Исследование 2025 года показало, что после остеотомии по Youngswick (хирургическая коррекция длины первой плюсневой кости) 94.2% физически активных пациентов смогли вернуться к спорту, а показатели по боли и функции значительно улучшились.
Радикальные операции
Показаны при стадии 4 и неэффективности хейлэктомии.
- Артродез (сращение) 1-го ПФС: Золотой стандарт для лечения тяжелого HR (3-4 стадии), особенно у молодых, активных пациентов, а также при неудаче при выполнении других операций. Исследования, посвященные изучению цикла ходьбы показывают, что артродез восстанавливает пропульсивную силу стопы лучше, чем любое другое вмешательство.
- Артропластика (эндопротезирование): Рассматривается как альтернатива артродезу для пациентов с умеренным и тяжелым остеоартритом (2-3 стадии), которые хотят сохранить подвижность в суставе (например, для определенных видов деятельности или культурных практик). При данной операции производится «прокладки» из собственных тканей или синтетических материалов (например, импланты типа Cartiva). Несмотря на сохранение движений, риск повторных операций при использовании синтетических имплантов достигает 11–37% из-за их расшатывания.
Сравнительная характеристика хирургических вмешательств
| Метод | Целевая стадия | Ожидаемый успех (%) | Риск ревизии | Влияние на походку |
| Хейлэктомия | 1–2 | 92 | Умеренный (8–29%) | Сохраняет естественный перекат |
| Артродез | 3–4 | > 90 | Низкий (3.9%) | Увеличивает силу отталкивания |
| Артропластика | 3–4 | 75–85 | Высокий (до 37%) | Сохраняет подвижность пальца |
Послеоперационная реабилитация
Протоколы реабилитации существенно различаются в зависимости от выполненной операции.
Реабилитация после хейлэктомии
| Фаза | Цель | Допустимая нагрузка | Обувь | Упражнения | Дополнительные рекомендации |
| Фаза I: Острая послеоперационная (0–14 дней) | Контроль боли и отека, защита операционной зоны, начало мобилизации. | Полная нагрузка на пятку или в послеоперационной обуви разрешена сразу после операции. | Ношение послеоперационной обуви обязательно. | 1. Активные и пассивные движения в голеностопном суставе для профилактики тромбозов (с первого дня). 2. С 3-го дня после операции: начало изометрических упражнений и пассивной разработки 1-го ПФС с акцентом на дорсифлексию. | Возвышенное положение конечности, криотерапия. Возвращение к сидячей работе возможно через 3-7 дней при условии возможности держать ногу возвышенно. Вождение автомобиля при операции на левой стопе возможно через 3 дня после отмены анальгетиков, на правой — через 1-2 недели в нормальной обуви. |
| Фаза II: Раннее восстановление (2–6 недель) | Восстановление полного объема движений (дорсифлексии до 65-70°), переход к нормальной обуви. | Полная нагрузка. | Отказ от послеоперационной обуви и переход на обувь с гибкой подошвой на 3-4 неделе. | Упражнения 5 раз в день: 1. Подъемы на носок в положении сидя (20 повт.). 2. Подъемы пальцев (20 повт.). 3. Сгибания пальцев (20 повт.). 4. Пассивное сгибание и разгибание пальца (20 повт., удержание 3 сек.). 5. С 2 недель: подъемы на носок стоя на двух, а затем на одной ноге (у опоры). | Возвращение к работе, связанной с ходьбой или стоянием, через 2-4 недели, к физическому труду — через 4-6 недель. |
| Фаза III: Позднее восстановление и укрепление (6–12 недель) | Нормализация цикла ходьбы, укрепление мышц стопы и голени, возврат к повседневной активности. | Без ограничений. | Ношение обычной обуви. | Продолжение и усложнение упражнений из фазы II. Добавление проприоцептивных тренировок (баланс на одной ноге, использование балансировочных платформ). Начало легкого бега трусцой на мягкой поверхности (с 8-й недели). | Можно принимать ванны, плавать, использовать велотренажер. Отеки после нагрузки могут сохраняться до 3-6 месяцев. |
| Фаза IV: Возврат к спорту (с 12 недель) | Полное восстановление для занятий спортом. Критерии перехода: нормальная ходьба без боли, объем дорсифлексии >65°, достаточная сила мышц голени. | Постепенное включение в специфические спортивные нагрузки. Возврат к контактным видам спорта и бегу на длинные дистанции не ранее 4-6 месяцев |
Реабилитация после артродеза 1-го ПФС
| Фаза | Цель | Допустимая нагрузка | Обувь | Упражнения | Дополнительные рекомендации |
| Фаза I: Иммобилизация и защита (0–6 недель) | Обеспечение покоя для сращения, контроль отека и боли. | Зависит от метода фиксации. Традиционный протокол: период полной разгрузки (ходьба с опорой на пятку) в течение 6 недель. Современный подход: При стабильной фиксации винтами и пластиной допускается немедленная полная нагрузка в жестком ортезе или ботинке (CAM-walker). | Жесткая иммобилизация в ботинке (CAM-walker) или гипсовой повязке. Полное исключение движений в 1-м ПФС. | Движения в смежных суставах (голеностопном, коленном, тазобедренном) для поддержания кровообращения. Изометрические сокращения мышц голени. | Постоянное ношение иммобилизационного ботинка. Вождение автомобиля запрещено в течение 6 недель при операции на правой стопе. |
| Фаза II: Переход к нормальной обуви (6–12 недель) | Постепенная адаптация к нормальной нагрузке и обуви. | При рентгенологических признаках сращения — переход к полной нагрузке. | Отказ от ортеза и начало ношения широкой обуви с жесткой подошвой. | Активная реабилитация, направленная на укрепление мышц стопы и голени, восстановление проприоцепции. Упражнения на баланс. | Возвращение к сидячей работе через 2-3 недели, к работе «на ногах» — не ранее 6-8 недель. |
| Фаза III: Функциональное восстановление (3–6 месяцев) | Возвращение к обычной повседневной и профессиональной активности. | Без ограничений. | Полноценные тренировки, включая силовые упражнения для нижних конечностей. Возможно использование перекрёстных тренировок (плавание, велосипед). | Ношение обуви на каблуке высотой до 3-4 см возможно при хорошем результате. Отеки могут периодически возникать при длительной нагрузке. |
Реабилитация после артропластики 1-го ПФС
| Фаза | Цель | Допустимая нагрузка | Обувь | Упражнения |
| Фаза I: Ранняя защита и начало движений (0–2 недели) | Заживление мягких тканей, профилактика тромбозов, начало пассивных движений. | Ходьба с нагрузкой на пятку или в послеоперационной обуви. | Ношение послеоперационной обуви обязательно. | Пассивная и пассивно-активная дорсифлексия пальца в безболезненных пределах. Движения в голеностопном суставе. |
| Фаза II: Восстановление подвижности и силы (2–6 недель) | Постепенное увеличение амплитуды активных движений. | Постепенный переход к полной нагрузке. | Смена послеоперационной обуви на удобную обувь с поддерживающим верхом. | Активные упражнения для 1-го ПФС. Добавление упражнений с эластичной лентой на сопротивление (сгибание, разгибание). Укрепление мышц стопы (собирание полотенца пальцами ног). |
| Фаза III: Функциональная интеграция (6–12 недель и далее) | Нормализация цикла ходьбы, возвращение к бытовой активности. | Без ограничений. | Тренировка проприоцепции и сложно координированных движений. Упражнения на нестабильных поверхностях. Возврат к активности: Возврат к бегу и прыжковым видам спорта крайне индивидуален и часто ограничен. При тотальном эндопротезировании с керамическими парами трения отдаленные результаты лучше, что потенциально позволяет более активный образ жизни. |
Прогноз и качество жизни
Hallux Rigidus – прогрессирующее заболевание. Консервативное лечение может замедлить развитие симптомов, но часто не останавливает дегенерацию хряща. Качество жизни пациентов значительно страдает из-за хронической боли, ограничения подвижности и сложностей с подбором обуви.
Исследования показывают, что стандартные опросники для оценки исходов (AOFAS, MOXFQ) могут не полностью отражать аспекты, важные для пациентов, такие как эстетический вид стопы после операции или боль в других отделах опорно-двигательного аппарата.
После успешного хирургического лечения (особенно артродеза) большинство пациентов отмечает значительное улучшение качества жизни, возможность вернуться к активной деятельности и высокий уровень удовлетворенности, несмотря на возможные ограничения в выборе обуви.
Заключение
HR является распространенным и клинически значимым дегенеративным заболеванием первого плюснефалангового сустава, ведущим к хронической боли и нарушению функции. Диагностика основывается на клинической картине и рентгенографии, с использованием утвержденных классификаций для определения стадии.
Консервативное лечение (подбор/модификация обуви, ортезирование, физическая терапия, медикаментозное лечение) является методом выбора при 1-2 стадиях, однако его возможности ограничены, и многие пациенты в среднесрочной перспективе приходят в операции.
Хирургическая тактика должна быть индивидуальной. Хейлэктомия остается золотым стандартом для начальных стадий с хорошими кратко- и среднесрочными результатами. Артродез демонстрирует превосходные долгосрочные результаты по обезболиванию и функциональному восстановлению при тяжелом остеоартрите и является наиболее экономически эффективным. Артропластика, в частности с использованием имплантов типа Cartiva, предлагает альтернативу с сохранением подвижности, но сопряжена с более высоким риском осложнений и повторных операций, а также уступает артродезу в эффективности обезболивания.
Таким образом, выбор оптимального метода лечения требует учета стадии заболевания, возраста, уровня активности и ожиданий пациента.