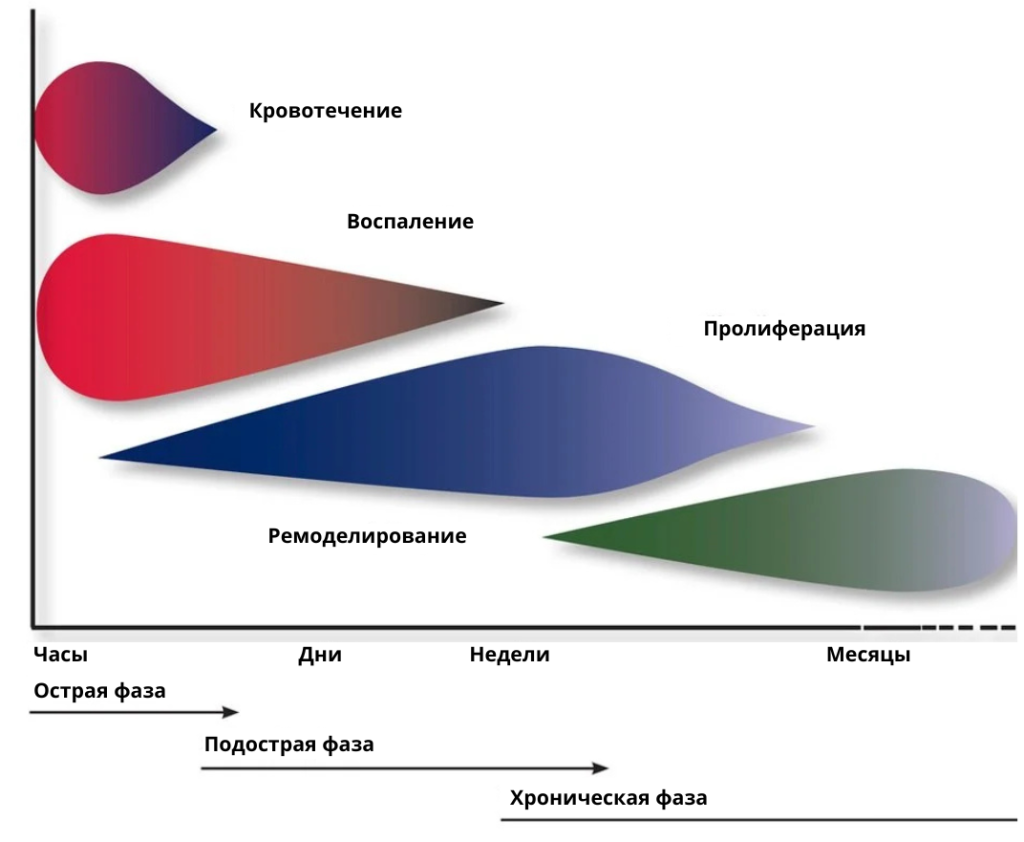
Несмотря на различия между мышцей, сухожилием, связкой, костью и трансплантатом, базовая логика репарации одинакова: фаза воспаления, пролиферации и ремоделирования (часто выделяют также отдельную фазу гемостаза/кровотечения и подострую фазу). Эти стадии перекрываются по времени, а механические свойства ткани «догоняют» морфологическое заживление с задержкой, что критично при планировании нагрузки.[9][10][2][3][6][7][8]
Ключевые практические выводы для реабилитации:
- ранняя фаза — приоритет контроля боли и отека, защиты ткани;
- подострая (репаративная) — дозированная механическая стимуляция, направленная на правильную ориентацию коллагеновых волокон;
- поздняя — прогрессирующая нагрузка до спортивных и профессиональных требований.[2][3][4][7][8]
Мы рекомендуем

Заживление скелетной мышцы
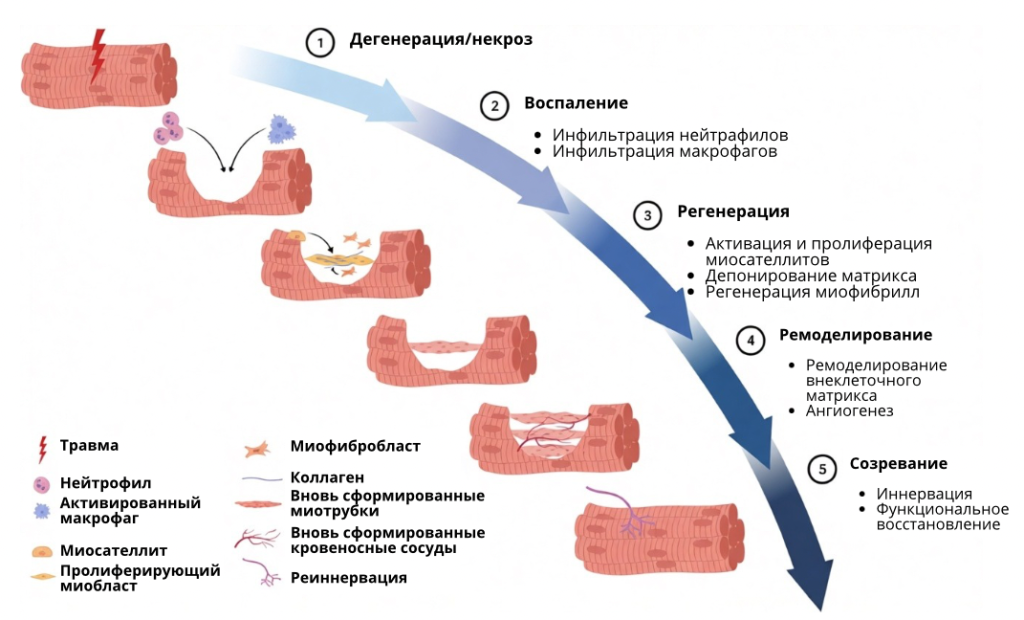
Современные обзоры выделяют 4–5 взаимосвязанных этапов: дегенерация (некроз), воспаление, регенерация, созревание/ремоделирование и функциональное восстановление.[1]
- Дегенерация/воспаление: первые часы–3–5 дней — некроз волокон, инфильтрация нейтрофилами и М1-макрофагами, очищение от некротических масс.[11][1]
- Регенерация: с 2–3 дня активируются спутниковые клетки, дифференцируются в миобласты и миотрубки; пик пролиферации примерно на 1–2 неделе.[12][11][1]
- Созревание/ремоделирование: продолжается неделями и месяцами, идет рост и ориентация новых волокон, ремоделирование соединительнотканного рубца, восстановление иннервации мышцы.[12][1]
Практически это означает:
- 0–5 день: приоритет — защита, ограничение интенсивной растяжки и силовых нагрузок, но допускаются мягкие активные движения в безболезненном диапазоне.[7][1][12]
- 5–14 день: постепенное введение изометрических и затем низкоинтенсивных концентрических нагрузок, мягкая растяжка мышцы.[7][12]
- С 2–3 недели и далее (до нескольких месяцев) — прогрессирующая силовая работа с акцентом на эксцентрические нагрузки и специфичность к виду спорта и физической активности.[1][12][7]
Даже при клиническом улучшении к 3–4 неделям механическая прочность мышечно-сухожильного комплекса остается сниженной, что обосновывает постепенный, а не «скачкообразный» возврат к спорту.[12][7][1]
Заживление сухожилия и связки
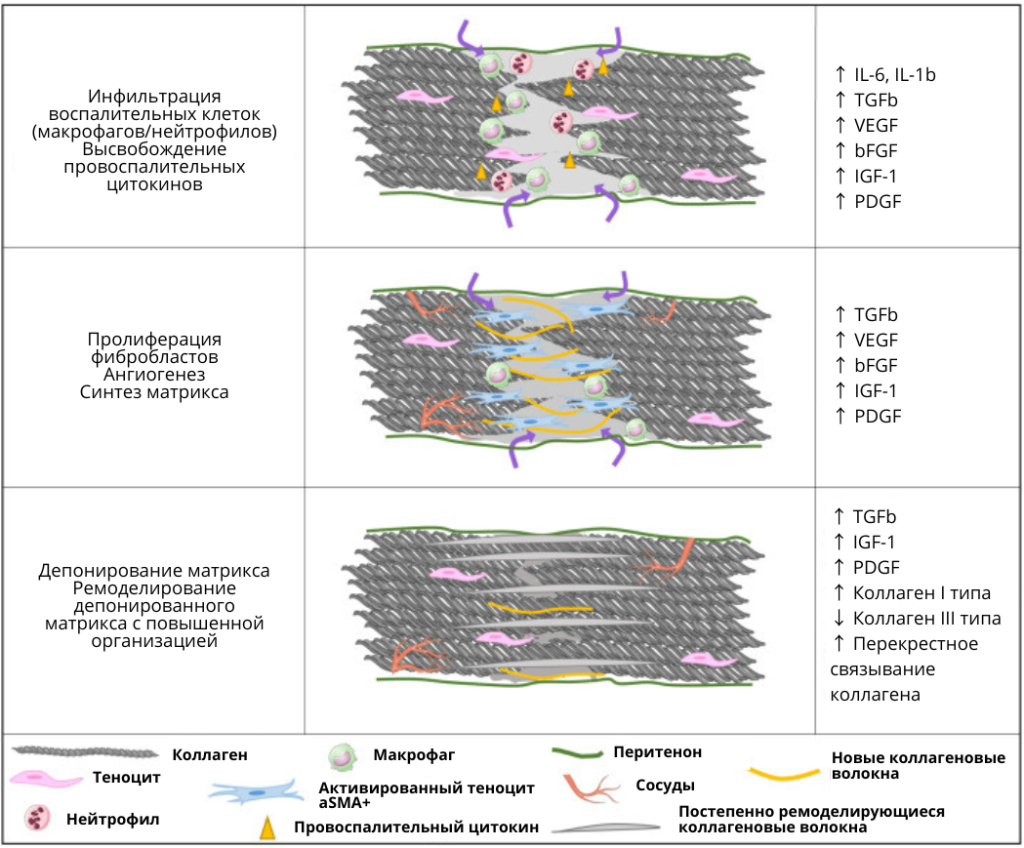
Большинство обзоров описывают три перекрывающиеся фазы: воспалительная (≈1 неделя), пролиферативная (несколько недель) и ремоделирующая (месяцы).[5][8][2]
- Воспалительная стадия: примерно 3–7 дней, формирование сгустка, миграция нейтрофилов, моноцитов, М1-макрофагов, запуск синтеза цитокинов и факторов роста.[4][8][2][5]
- Пролиферация: начинается с конца первой недели и продолжается 3–6 недель, характеризуется активной пролиферацией фибробластов/теноцитов, синтезом коллагена III типа и неоваскуляризацией.[8][2][4]
- Ремоделирование: стартует примерно с 3–4 недели и длится месяцы, происходит преобразование коллагена III в I, снижение клеточности и васкуляризации, рост прочности за счет перекрестного сшивания и ориентации волокон по линиям нагрузки.[2][4][5][8][7]
Клинически:
- В первые 1–2 недели после острой травмы или операции — защита шва сухожилия или связки, ограничение растяжения и пиковых нагрузок, допускаются низконагрузочные движения в безопасном диапазоне.[5][8][2]
- В период 2–6 недель — постепенная мобилизация, введение дозированных изометрических и затем динамических упражнений, избегая болевых и высокоамплитудных рывковых нагрузок.[8][2][5][7]
- С 6–8 недель до 6–12 месяцев — прогрессирующее увеличение нагрузки (в т. ч. эксцентрической), специфические упражнения для возвращения к спорту; важно учитывать, что полная нормализация механических свойств возможна только через многие месяцы.[4][2][5][8]
Для связок данные по стадиям и срокам во многом экстраполируются из исследований по сухожилиям и по реконструкции, например, передней крестообразной связки (ПКС), где перестройка трансплантата (лигаментизация) длится 6–12 месяцев и более.[4][8]
Заживление кости (переломы) и костных трансплантатов
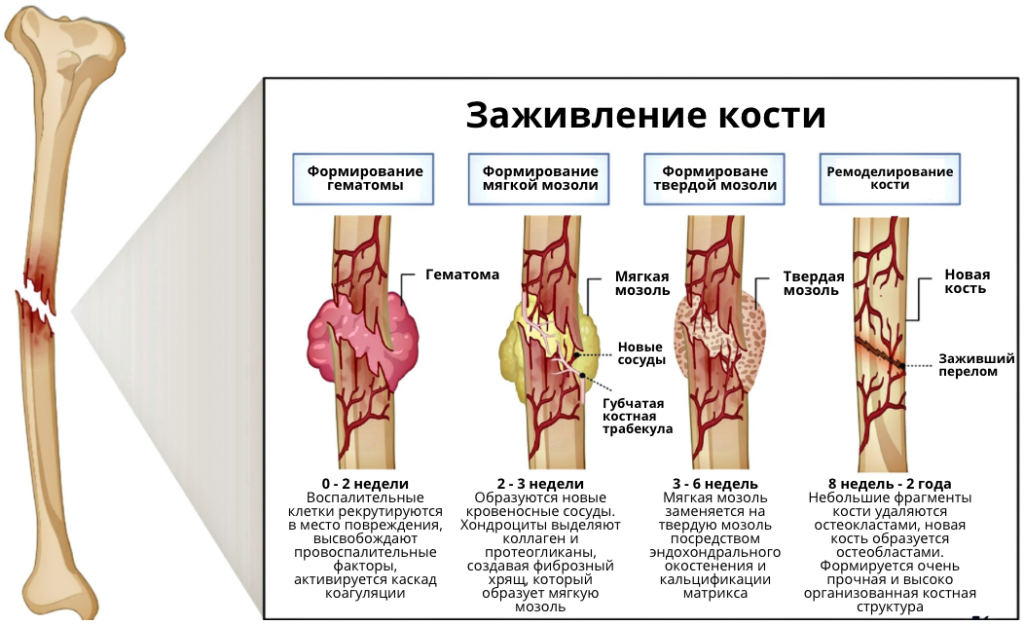
Переломы: вторичное заживление
Классическая модель вторичного (индиректного) заживления перелома кости включает: воспалительную фазу, формирование мягкой и затем твердой костной мозоли и ремоделирование.[3][13][6]
- Воспалительная стадия (0–7 дней): гематома, выделение медиаторов, рекрутирование воспалительных клеток и мезенхимальных предшественников.[6][3]
- Ремонт (reparative phase):
- мягкая мозоль (1–3 недели) — формирование фиброхрящевой и хрящевой мозоли, частичная стабилизация.[13][3][6]
- твердая мозоль (3–8, иногда до 12 недель) — замещение мягкой мозоли плетеной костью, рост механической прочности и возможность увеличения функциональной нагрузки.[3][13][6]
- Ремоделирование: от нескольких месяцев до лет, превращение плетеной кости в ламеллярную, восстановление нормальной архитектуры и прочности.[13][6][3]
Практические ориентиры:
- 0–2 недели — защита, контроль боли и отека, ранняя безопасная мобилизация соседних суставов.[6][3]
- 2–6 недель — при рентгенологически формирующейся мозоли допустимо постепенное увеличение осевой нагрузки с учетом рекомендаций хирурга.[3][13][6]
- 6–12 недель и далее — прогрессирующее укрепление, тренировка баланса и координации; при сложных переломах нагрузка до «полной» нередко смещается к 3–6 месяцам.[13][6][3]
Костные трансплантаты
Заживление ауто- и аллотрансплантатов включает реваскуляризацию, резорбцию и «заселение» клетками реципиента, формирование новой кости. В стоматологии и челюстно-лицевой хирургии часто указывают диапазон 3–6 месяцев для замещения и интеграции трансплантата при умеренном объеме, и 6–9 месяцев при больших реконструкциях.[14][15][3]
Для реабилитации это означает более длительный период ограничения нагрузки на зону трансплантата (особенно при восстановлении костей нижней конечности) и необходимость тесной координации с хирургом с опорой на данные визуализации.[6][3][13]
Заживление трансплантатов связок и сухожилий (пример, ПКС)
При реконструкции передней крестообразной связки классически описывают последовательность: некроз трансплантата, репопуляция клетками реципиента, неоваскуляризация, ремоделирование и «лигаментизация» (превращение по структуре в «связкоподобную» ткань). Процессы на границе «сухожилие–кость» проходят через стадии воспаления, пролиферации, ремоделирования и созревания, аналогично общему описанию заживления сухожилий, но с дополнительной задачей формирования энтезоподобной зоны.[8][4]
По данным современных обзоров, существенная перестройка трансплантата продолжается многие месяцы:
- первые 6–12 недель — преобладает некроз и ранняя репопуляция, механические свойства снижаются относительно сразу после фиксации;
- 3–6 месяцев — выраженное ремоделирование, рост прочности, но ткани все еще биомеханически уязвимы;
- 6–12 месяцев и далее — продолжающаяся «лигаментизация» и улучшение механических характеристик.[4][8]
Отсюда вытекают современные протоколы, позволяющие раннюю контролируемую нагрузку и восстановление объема движений, но откладывающие возврат к высокорискованным видам спорта (pivoting, cutting) на 9–12+ месяцев.[8][4]
Сводная таблица ориентировочных сроков заживления
| Ткань / процесс | Фаза воспаления | Фаза пролиферации / «мягкий ремонт» | Ремоделирование / созревание |
| Скелетная мышца | Часы–3–5 дней [1] | ≈ 5–14 дней [1][12] | Недели–месяцы до функционального восстановления [1][12] |
| Сухожилие / связка | ≈ 3–7 дней [2][5][8] | ≈ 1–6 недель [2][4][8] | Месяцы (до 6–12+) [2][4][5][8] |
| Перелом кости (вторичное) | 0–7 дней [3][6] | Мягкая мозоль 1–3 нед [3][13][6] | Твердая мозоль 3–8(12) нед + ремоделирование месяцами [3][13][6] |
| Костный трансплантат | Первые недели [14][15] | Активное замещение 1–3 мес [14][15] | Полная интеграция 3–9 мес и более [14][15][3] |
| Трансплантат связки (ПКС и др.) | Недели [4][8] | Выраженная перестройка 3–6 мес [4][8] | «Лигаментизация» 6–12+ мес [4][8] |
Цифры в таблице — ориентиры; конкретные сроки зависят от возраста, коморбидности, типа травмы и операции, качества фиксации, уровня активности и соблюдения протоколов.[2][3][6][4][8]
Читайте также статью: Прогрессия нагрузки в реабилитации после травм и операций.
Практические акценты для реабилитации
- Понимать, что «отсутствие боли ≠ зажило». Клиническое улучшение по боли и отеку опережает восстановление механической прочности, особенно для сухожилий, связок и реконструированных структур.[5][2][4][8]
- Соотносить этап реабилитации с фазой биологического заживления. Например, эксцентрическая нагрузка и высокие циклические нагрузки уместны в поздней пролиферативной и ремоделирующей фазах, но чрезмерны в первые 1–2 недели.[7][2][12][8]
- Использовать «тесты допуска» к следующему уровню нагрузки. Это могут быть критерии по объему движений, силе, контролю боли, отека и функциональным тестам, а не только по сроку после травмы/операции.[2][7][4][8]
- Учитывать системные факторы. Курение, диабет, дефицит витамина D, прием глюкокортикоидов и НПВП (в ранней фазе) могут замедлять регенераторные процессы, особенно в кости и сухожилиях.[3][6][2][8]
- Коммуникация с пациентом. Объяснение стадий заживления тканей и причин ограничения нагрузки повышает приверженность и снижает риск преждевременного возврата к высокорискованной активности.[16][7]