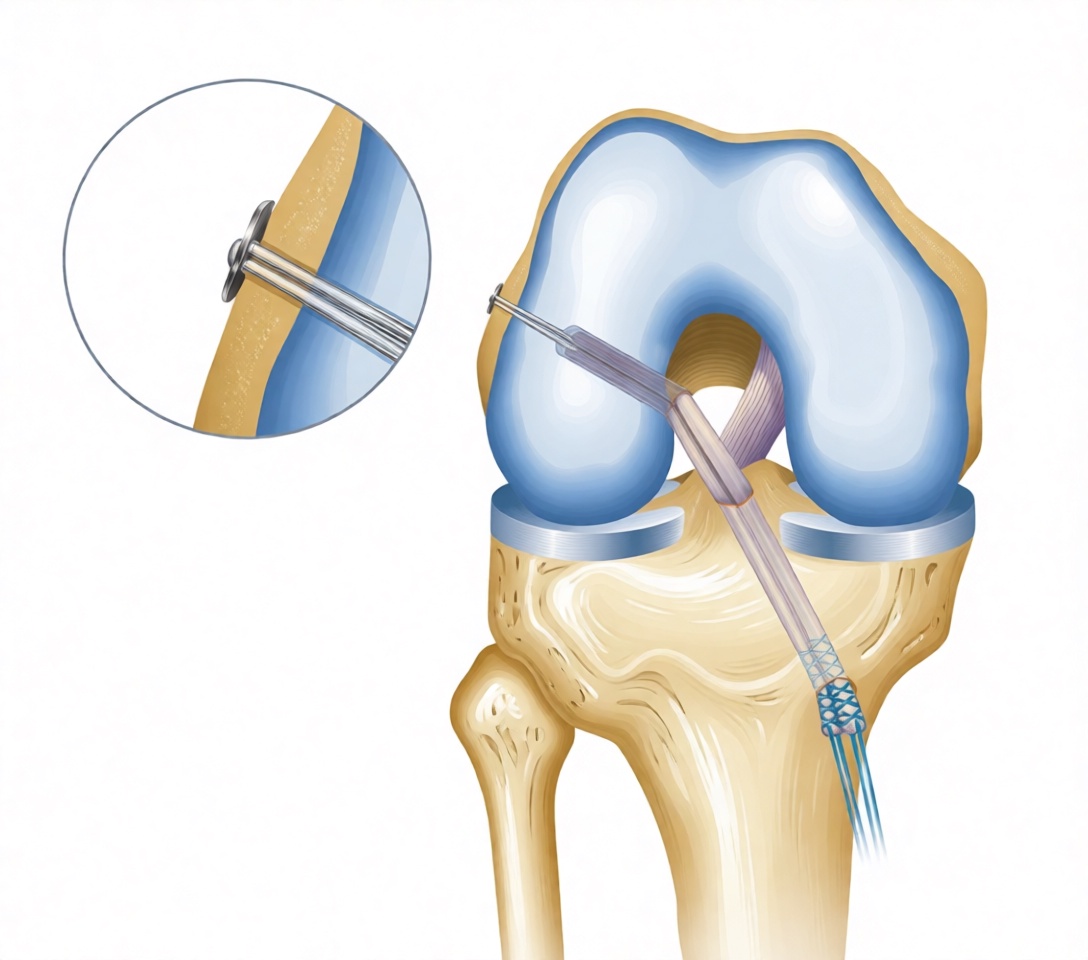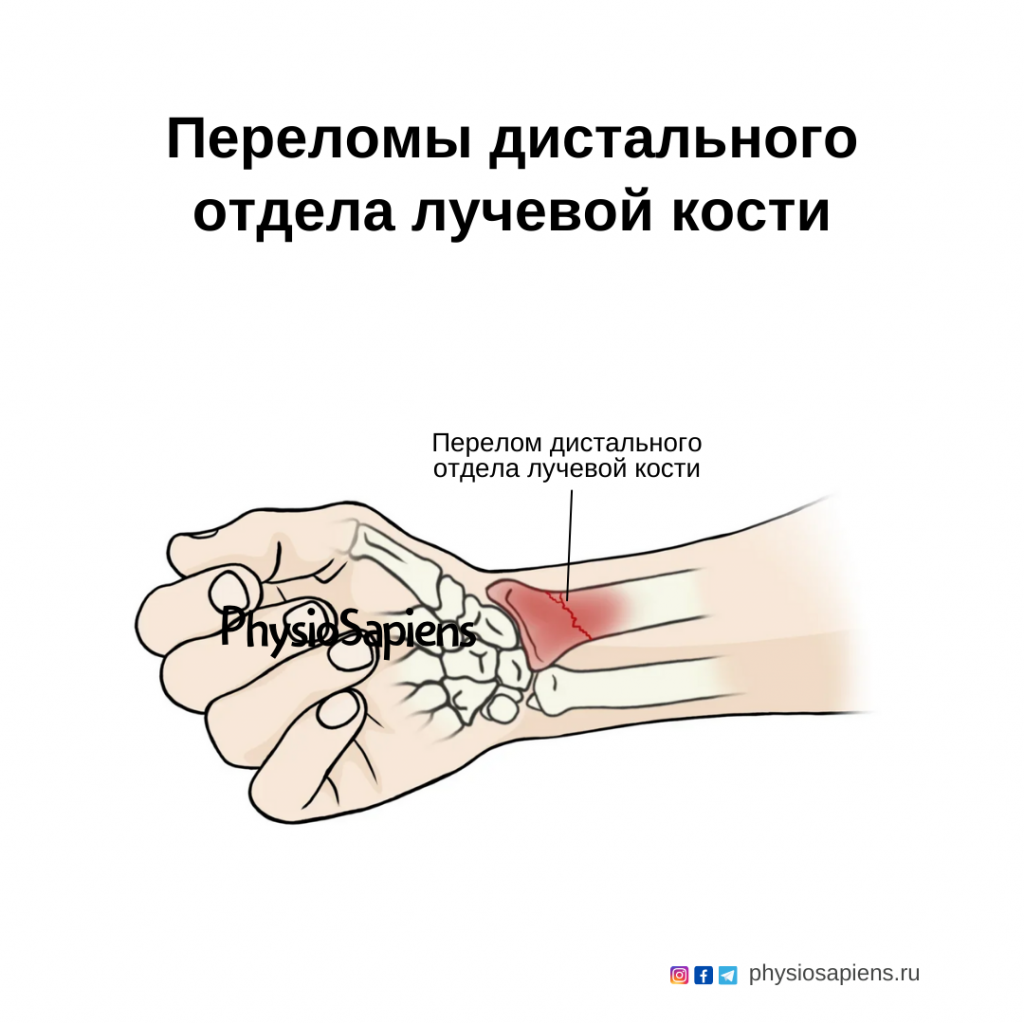
Лучевая кость — это большая из двух костей предплечья, которая расположена радиально. Дистальный конец лучевой кости определяется как область на три сантиметра проксимальнее лучезапястного сустава, где лучевая кость соприкасается с полулунной и ладьевидной костями запястья. Перелом дистального отдела лучевой кости (ДОЛК) обычно происходит в результате падения на вытянутую руку. Большинство переломов ДОЛК — это закрытые переломы, при которых кожа остается неповрежденной. Лучевая кость является наиболее часто ломаемой костью руки.
На протяжении веков этот перелом классифицировался как вывих запястья, но это описание остается неясным. В 1814 году ирландский хирург и анатом Abraham Colles (Абрахам Коллес) переопределил его как перелом и впоследствии дал ему название «перелом Коллеса».
Клинически значимая анатомия
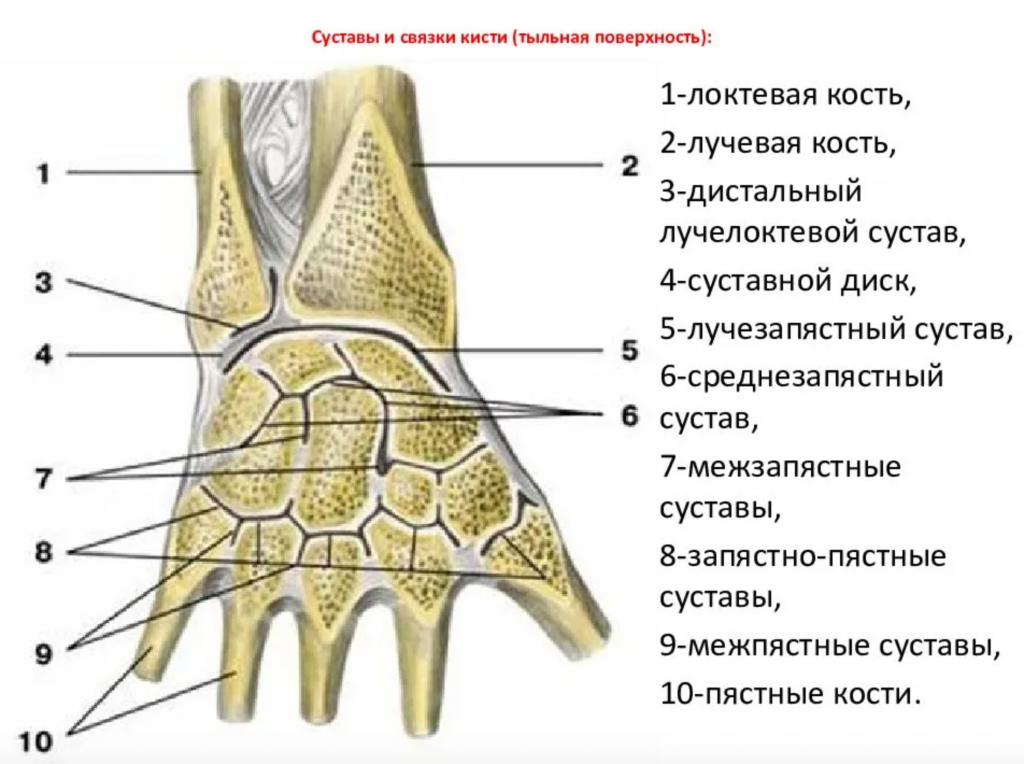
Кистевой сустав, который часто называют лучезапястным суставом, — это синовиальный сустав, располагающийся между предплечьем и кистью. Дистально он сустав образован проксимальным рядом костей запястья (кроме гороховидной):
- ладьевидная кость;
- полулунная кость;
- трехгранная кость.
Проксимально лучезапястный сустав образован ДОЛК и суставным диском.
Многоплоскостное движение запястья основано на трех сочленениях:
- Лучеладьевидное сочленение.
- Лучеполулунное сочленение.
- Дистальный лучелоктевой сустав.
Локтевая кость не является частью лучезапястного сустава — она сочленяется с лучевой костью в двух местах, — в верхнем и нижнем лучелоктевом суставе. Восемьдесят процентов осевой нагрузки приходится на ДОЛК и двадцать процентов — на локтевую кость.
Между локтевой костью и костями запястья располагается фиброхрящевой диск, который также называют суставным диском. Вместе кости запястья образуют выпуклую поверхность, которая сочленяется с вогнутой поверхностью лучевой кости и суставного диска.
Друзья, совсем скоро состоится семинар Анны Овсянниковой «Реабилитация кисти после перелома дистального отдела лучевой кости (перелом «луча в типичном месте») и переломов пястных костей». Узнать подробнее…
Существует несколько связок, прикрепляющихся к ДОЛК. Волярные связки сильнее, чем дорсальные связки. Они обеспечивают большую стабильность лучезапястному сочленению. При переломах ДОЛК связки часто остаются неповрежденными.
Эпидемиология/Этиология

Переломы ДОЛК — это одни из самых распространенных переломов верхней конечности у взрослых. В отделении неотложной помощи они составляют шестую часть всех переломов. Обычно они связаны с падением на вытянутую руку. Часто они сопровождаются болью и отеком. Также возможны гематомы и деформация запястья или предплечья.
У женщин частота переломов ДОЛК увеличивается с возрастом (начиная с 40 лет). До 40 лет частота таких переломов значительно выше у мужчин. Переломы ДОЛК у молодых людей обычно являются результатом высокоэнергетической травмы, например, автомобильной аварии, падения с высоты или занятий спортом. У пожилых людей они часто являются результатом низко- или умеренно энергетической травмы, такой как падение с высоты собственного роста. Обычно это связано с остеопорозом.
Клиническая картина
Переломы ДОЛК можно классифицировать на основании клинической картины и типичной деформации. Дорсальное смещение, дорсальная ангуляция, дорсальное размельчение и укорочение лучевой кости могут быть использованы для описания формы перелома. Также может использоваться классификация по характеру перелома, например, внутрисуставной (разрушенные суставные поверхности) или внесуставной (суставная поверхность лучевой кости цела).
Классификация внутрисуставных переломов
- Тип Ι: стабильный, без размельчения.
- Тип ΙΙΙ: нестабильный вдавленный перелом, дорсальный или волярный; ΙΙa: репонируемый, ΙΙb: нерепонируемый.
- Тип ΙΙΙΙ: «Спайк-перелом»; ушиб волярных структур.
- Тип ΙV: оскольчатый перелом; перелом медиального комплекса со смещением дорсальных и волярных фрагментов по отдельности.
- Тип V: взрывной перелом; множественные повреждения мягких тканей.
Классификация внесуставных переломов
- Тип А: внесуставной.
- Тип А 1: внесуставной перелом локтевой кости, лучевая кость неповреждена.
- Тип А 2: внесуставной перелом лучевой кости, локтевая кость неповреждена.
- Тип A 3: внесуставной, множественный фрагментарный перелом лучевой кости.
Типы переломов
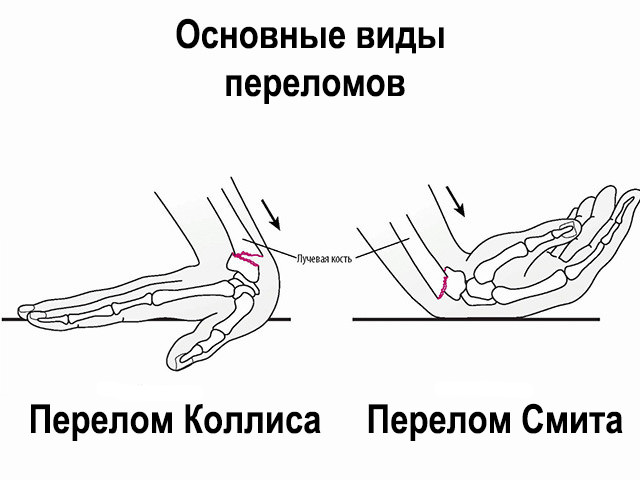
Перелом Коллиса
Обычно это происходит из-за падения на вытянутую руку и приводит к дорсальному внесуставному или внутрисуставному смещению сломанной лучевой кости:
- Внутрисуставные переломы обычно наблюдаются в более молодой возрастной группе в результате воздействия более высоких энергетических сил.
- Более 90% переломов ДОЛК — это переломы Коллеса.
Перелом Смита
Это «обратный перелом Коллеса» с волярным смещением, возникающее в результате падения на согнутое запястье с фиксированным в супинации предплечьем.
Перелом Бартона
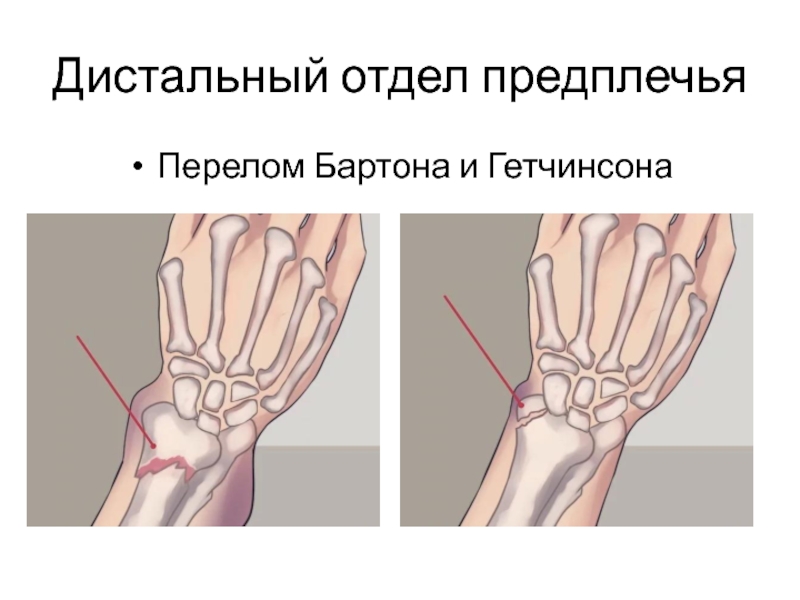
Это внутрисуставной перелом с подвывихом или вывихом кости запястья. Из восьми категорий переломов ДОЛК в системе классификации Фрайкмана половина включает в себя перелом шиловидного отростка локтевой кости.
При этом осложнения распространены и разнообразны. Они могут быть результатом травмы или лечения и связаны с ухудшением исходов. Они могут включать:
- Ограничение подвижности в лучезапястном суставе
- Синдром запястного канала или поражение срединного нерва.
- Малюнион (состояние при котором сломанная кость не срастается должным образом).
- Нестабильность запястья.
- Дисфункция дистального лучелоктевого сустава.
- Болезнь Дюпюитрена.
- Артрит лучезапястного сустава.
- Посттравматический остеоартрит.
- Повреждения сухожилий/связок.
- Компартмент-синдром.
- Воспаление (в основном при открытых переломах).
- Комплексный регионарный болевой синдром.
Дифференциальная диагностика
Поскольку механизмом травмы при переломе ДОЛК обычно является высокоэнергетический травматический инцидент, необходимо сделать рентгенографию для подтверждения диагноза и убедиться, что окружающие ткани не повреждены. Другие травмы, вызывающие боль в этом месте, могут включать разрыв триангулярного фиброзно-хрящевого комплекса или перфорацию, перелом Галеацци (перелом дистальной 2/3 лучевой кости), перелом ладьевидной кости или повреждение лучезапястной связки.
- Малунион ДОЛК является наиболее распространенным осложнением, поражающим до 17% пациентов. Физиотерапевты могут оценить последствия малуниона, чтобы определить целесообразность хирургического вмешательства, путем проведения подробного физического обследования, включающего в себя сбор предоперационного анамнеза, определения локализации и выраженности болевого синдрома, а также функциональных нарушений.
- Компартмент-синдром — это осложнение встречается только у 1% пациентов. При подозрении на компартмент-синдром следует немедленно приподнять конечность, ослабить гипс и наблюдать за симптомами.
- Комплексный региональный болевой синдром (КРБС) — это осложнение наблюдается у 8-35% пациентов. КРБС следует подозревать, если боль, ограничение амплитуды движений и отек непропорциональны травме. Также могут наблюдаться изменения температуры кожи и потливость. Для достижения хорошего функционального результата у этой категории пациентов необходимо раннее распознавание и многопрофильный подход к лечению. Он должен включать участие физического терапевта / кистевого терапевта, а также психотерапевта. Цель — устранение боли и функциональных ограничений.
- Болезнь Дюпюитрена — в течение шести месяцев после перелома ДОЛК у пациентов может развиваться легкая контрактура 4-го и 5-го пальцев кисти. Тяжесть контрактуры определяет характер лечебных мероприятий.
- Патология нервов. Нейропатия может проявляться остро или в процессе лечения. Чаще всего поражается срединный нерв (4%), однако у 1% пациентов могут поражаться локтевой или лучевой нервы. Физическим терапевтам может понадобиться направить пациента к хирургу-ортопеду.
- Острый синдром запястного канала. Физические терапевты должны уметь идентифицировать острый синдром запястного канала, поскольку несвоевременное лечение связано с плохими исходами, неполным восстановлением или длительным временем функционального восстановления.
- Поражения сухожилий. Физические терапевты должны быть готовы направить пациентов на операцию в случае развития осложнений со стороны сухожилий, вторичных по отношению к воспалению или разрыву в результате импинджмента.
- Контрактура капсулы. Даже после физиотерапевтического лечения у некоторых пациентов не восстанавливается полная ротация предплечья из-за контрактуры капсулы дистального лучелоктевого сустава. Дорсальная контрактура ограничивает пронацию, волярная контрактура ограничивает супинацию. Часто они возникают одновременно. Если функциональная амплитуды движений не восстанавливается, может быть рассмотрена возможность капсулэктомии триангулярного фиброзно-хрящевого комплекса.
Диагностические процедуры
Для выявления анатомических аномалий может быть использовано рентгенологическое исследование.
Существует множество систем классификации, описывающих переломы ДОЛК. Классификационные системы должны следовать двум принципам:
- Классификация должна определять лечение.
- Классификация должна прогнозировать долгосрочные, функциональные результаты лечения или коррелировать с этими ожидаемыми результатами.
Итоговые показатели
Для улучшения проспективного сбора данных был разработан контрольный список осложнений перелома ДОЛК и оценочный лист. Контрольный список включает классификацию всех осложнений ПДОЛК, каждое из которых оценивается по степени тяжести (легкая = 1, умеренная = 2, тяжелая = 3). Затем подсчитывается общий балл. Категории опросника следующие:
- Осложнения ос стороны нервов.
- Осложнения сод стороны костей и суставов.
- Осложнения ос стороны сухожилий.
Показатели результатов самоотчета
- Визуальная аналоговая шкала (ВАШ) для оценки боли.
- Опросник по оценке инвалидности руки, плеча и кисти (DASH).
- Оценка запястья по рейтингу пациента (PRWE).
- Мичиганский опросник результатов работы рук (MHQ) — это инструмент для оценки результатов работы рук, разделенный на шесть шкал:
- общая функция рук;
- повседневная деятельность;
- боль;
- производительность труда;
- эстетика;
- удовлетворенность пациента функцией руки.
Физические показатели результатов
- Амплитуда движений запястья, измеренная гониометром.
- Сила захвата является важным показателем, поскольку это значимая функция в повседневной деятельности, она может быть измерена с помощью динамометра.
Оценка
Физические терапевты должны провести тщательное физическое обследование, включающее сбор субъективной и объективной информации.
- Субъективная оценка включает в себя любую информацию, предоставленную пациентом, такую как испытываемая боль, ограничения амплитуды движений запястья и ограничения активности.
- Объективное обследование включает оценку амплитуду движений запястья и пальцев, силы захвата и предплечья, костных и мягкотканных аномалий, целостности кожи и вовлечения нервов. Помните, что контралатеральная конечность может быть ненадежным ориентиром.
Специалисты здравоохранения должны как можно раньше оценить целостность связок при наличии постоянной боли, связанной с подозрением на нестабильность запястья, чтобы избежать плохих функциональных результатов и длительного восстановления. Специфические модели переломов и высокоэнергетические травмы в значительной степени указывают на повреждение связок лучезапястного сустава.
С помощью рентгенологического исследования можно определить перелом, смещение, а также количество костных фрагментов.
Лечение
Нехирургическое лечение
Если перелом находится в приемлемом положении, можно наложить гипсовую повязку. Если перелом со смещением, то отломки вправляются, после чего накладывается шина или гипс. Гипс меняют через две-три недели после наложения (по мере уменьшения отека), а через шесть недель снимают (при условии, что произошел приемлемый уровень заживления). После этого можно начать физическую терапию для улучшения функции травмированного запястья.
Хирургическое лечение
Если смещение перелома настолько велико, что одного вправления недостаточно для достижения приемлемого положения костей, требуется хирургическое вмешательство.
Хирурги-ортопеды обычно рекомендуют хирургическое исправление положения смещенных внутрисуставных переломов ДОЛК активным, здоровым людям. Существует огромное разнообразие вариантов вправления и фиксации (учитывая публикацию серии из пяти Кохрейновских обзоров, посвященных только этой теме). Методы хирургического лечения включают: 1) закрытое вправление и чрескожная фиксация (внеочаговая или внутриочаговая), 2) мостовидная наружная фиксация с дополнительной фиксацией спицами Киршнера, 3) дорсальная пластина, 4) специфическая фиксация фрагмента, 5) открытое вправление и внутренняя фиксация волярной пластиной через классический подход Генри, 6) комбинация этих методов. Согласно Bushnell и Bynum (2007), хирургические «осложнения включают отек, гематому, ригидность, воспаление, повреждение сосудисто-нервных пучков, потерю фиксации, рецидивирующий малунион, недостаточно прочное сращение или отсроченное сращение, нестабильность, раздражение или разрыв сухожилий, остеоартрит, остаточные боли, невропатию срединного нерва, комплексный региональный болевой синдром и проблемы с местом забора костного трансплантата».
- Наружная фиксация обычно представляет собой закрытый, минимально инвазивный метод, при котором металлические штифты или винты вбиваются в кость через небольшие разрезы в коже. Затем эти штифты могут быть зафиксированы снаружи гипсовой повязкой или закреплены в раме внешнего фиксатора. По сравнению со стандартной процедурой иммобилизации наружная фиксация переломов ДОЛК уменьшает повторное смещение и дает лучшие анатомические результаты. Однако имеющиеся доказательства функциональных результатов при наружной фиксации слабы, а также связаны с высоким риском осложнений, таких как воспаление в месте установки штифта и повреждения лучевого нерва.
- Внутренняя фиксация предполагает открытую операцию, при которой поврежденная кость обнажается. Могут быть использованы дорсальные, волярные или Т-образные пластины с винтами. Однако из-за инвазивного и сложного характера открытой операции существует повышенный риск инфекции и повреждения мягких тканей, поэтому этот вид фиксации обычно применяется при более тяжелых травмах.
- Костные трансплантаты. При вправлении переломов ДОЛК часто возникают костные пустоты, которые можно уменьшить путем использования костных трансплантатов или заменителей костных трансплантатов. Аутогенный костный материал, полученный от самого пациента, или аллогенный костный материал, полученный от трупных или живых доноров, может быть использован в качестве наполнителя для уменьшения костных пустот. Однако существует риск осложнений, включая инфекцию, повреждение нервов или боль в донорском месте, и существует ограниченное количество доказательств того, что костная пластика может улучшить анатомические или функциональные результаты.
- Чрескожный штифт. Другой стратегией стабилизации переломов является чрескожное штифтование, которое предполагает введение штифтов, нитей или спиц через кожу в кость. Эта процедура обычно менее инвазивна, вправление перелома закрытое, после чего штифты, установленные в кости, используются для фиксации дистального лучевого фрагмента. Текущие показания к наилучшей технике штифтования, степень и продолжительность иммобилизации неясны, поэтому риск осложнений, вероятно, перевешивает терапевтические преимущества данного варианта лечения.
- Закрытая редукция. При закрытой редукции смещенные фрагменты лучевой кости вправляются с помощью различных маневров, пока рука находится на вытяжении. Этот подход включает ручное вправление, при котором два человека тянут в противоположных направлениях для создания и поддержания продольной тяги, и механическое вправление, включая использование «пальцевых фиксаторов». Однако доказательств эффективности различных методов закрытого вправления при лечении переломов ДОЛК недостаточно.
- Артроскопически-ассистированное вправление. Эта техника имеет много преимуществ перед открытым вправлением. Помимо того, что она менее инвазивна, она позволяет непосредственно визуализировать и уменьшать смещение сустава, диагностировать и лечить сопутствующие повреждения связок, удалять обломки суставного хряща, а также промывать лучезапястный сустав. Основные ограничения для артроскопического вправления связаны с ограниченным числом хирургов с опытом, более длительной и сложной процедурой, а также возможностью развития компартмент-синдрома или острого синдрома запястного канала с экстравазацией жидкости.
Физическая терапия
Современное физиотерапевтическое лечение переломов ДОЛК включает в себя послеоперационное или иммобилизационное лечение. Лечение переломов ДОЛК является спорным и требует дальнейших исследований. Существует большая потребность в разнообразии вариантов лечения, и золотого стандарта не существует. Лучший вариант лечения должен быть выбран в соответствии с типом перелома, оцененным по рентгенограммам после временного вправления.
Существует несколько позиций лечения ДОЛК. Выбор зависит от:
- характера перелома;
- возраста пациента;
- уровня активности пациента;
- личных предпочтений хирурга.
Обучение
Использование подходов к самоуправлению помогает развивать позитивное поведение в отношении здоровья во время реабилитации. Программы самоуправления могут обеспечить преимущества в знаниях участников, управлении симптомами, самоэффективности и аспектах состояния здоровья. Эти программы обычно проводятся пациентам с хроническими заболеваниями.
Управление болью
Для облегчения боли при этом виде травмы обычно достаточно льда, приподнятого положения конечности и лекарств, отпускаемых без рецепта.
Реабилитация
Kay и соавт. обнаружили, что реабилитационная программа, состоящая из консультаций и упражнений под руководством физического терапевта, дает некоторые дополнительные преимущества по сравнению с отсутствием физиотерапевтического вмешательства для взрослых после наложения гипса и/или штифта при переломе ДОЛК. Эти преимущества заключались в уменьшении боли по сравнению с контрольной группой на 3-й и 6-й неделе, увеличении активности по сравнению с контрольной группой на 3-й неделе и большей удовлетворенности лечением по сравнению с контрольной группой. Обе группы не отличались по восстановлению активной амплитуды движений запястья или силы захвата.
Michlovitz и соавт. опубликовали результаты опроса физических терапевтов, эрготерапевтов и сертифицированных терапевтов по уходу за руками, чтобы определить общие методы реабилитации пациентов с переломом ДОЛК.
Во время иммобилизации
На этом этапе менее 10% пациентов с переломом ДОЛК направляются на реабилитационное лечение. Приоритеты во время иммобилизации включают борьбу с отеком и ригидностью пальцев, а также обучение пациентов. Обычно предлагаются программы домашних упражнений, направленные на увеличение амплитуды движений плеча, локтя и пальцев. Для уменьшения боли могут применяться тепловые / холодовые процедуры. Для снятия отека могут использоваться компрессионные обертывания и массаж. В 50% случаев для поддержки и защиты использовались шины.
После иммобилизации
Девяносто процентов опрошенных терапевтов включают на этом этапе тепловые / холодовые процедуры и упражнения на амплитуду движений. Восемьдесят процентов используют компрессионные обертывания с массажем, упражнения на ловкость, мобилизацию суставов и мягких тканей. Почти 90% также используют укрепляющие упражнения для улучшения силы и функции. Для устранения тугоподвижности сустава можно использовать статические или динамические шины (или и те, и другие).
Smith и соавт. представили следующее краткое описание методов послеоперационной реабилитации.
Наружная фиксация
- Контроль боли и отека на раннем этапе.
- Уход за поврежденным местом.
- Поддержание активной амплитуды не вовлеченных суставов, ротация предплечья затруднена, активная амплитуда движений в запястье невозможна.
- Десенситизация пораженных нервов, устранение комплексного регионарного болевого синдрома.
- После удаления оборудования для фиксации: активная/активно-ассистивная/пассивная амплитуда движений запястья и предплечья; сосредоточьтесь на сгибании и разгибании запястья, ульнарной девиации и супинации; статические прогрессивные шины; прогрессирующая активность и активность повседневной жизни.
Дорсальная пластина
- Контроль отека на раннем этапе.
- Статическая шина на запястье.
- Поддержание активной амплитуды не
- вовлеченных суставов.
- Градуированная ранняя активная амплитуда движений в запястье.
- После заживления костей: активная/активно-ассистивная/пассивная амплитуда движений запястья с акцентом на активное сгибание запястья; программа предварительной нагрузки и расслабления сухожилий разгибателей; статические прогрессивные шины.
- Прогрессирующая активность и активность повседневной жизни.
Волярная фиксированно-угловая пластина
- Контроль отека, активная амплитуда движений запястья и не вовлеченных суставов.
- Статическая шина для запястья в положении покоя с разгибанием на 30°.
- После заживления костей: прогрессирующее активное/активно-ассистивное/пассивное восстановление амплитуды запястья; защитная статическая шина на запястье; редко показано статическое прогрессирующее шинирование.
- Прогрессирующая активность и активность повседневной жизни.
Восстановление
Поскольку переломы ДОЛК настолько разнообразны, а варианты лечения настолько широки, восстановление у каждого человека проходит по-разному. Для определения сроков возвращения к различным видам деятельности может потребоваться консультация лечащего хирурга.
В течение первых двух месяцев после операции пациенты сообщают о сильной боли при движении и выраженной недееспособности при выполнении повседневной деятельности, что оценивается с помощью валидных и надежных показателей результатов, таких как оценка запястья по рейтингу пациента (PRWE) и опросник по оценке инвалидности руки, плеча и кисти (DASH). Эти самоописанные недостатки отражаются в снижении амплитуды движений и снижении силы захвата, причем сила больше коррелирует с функцией. Большинство пациентов достигают полного восстановления в течение первых шести месяцев. У небольшого количества пациентов сохраняется боль и нарушение дееспособности в течение одного года после травмы независимо от протокола лечения, особенно при отжимании из положения сидя и стоя, а также при переносе тяжестей. Пациенты с нетипичным восстановлением после переломов дистального лучевого сустава нуждаются в модифицированных программах лечения, направленных на повышение уровня функции.
Ключевые исследования
Handoll и др. провели восемь Кохрейновских обзоров, посвященных переломам ДОЛК. Было получено недостаточно данных, на основании которых можно было сделать выводы. Это может быть связано с плохим дизайном исследований и неоднородностью самих травм.
- Различные методы внешней наружной при лечении ДОЛК у взрослых (Handoll, Huntley, Madhok; 2008).
- Внешняя фиксация в сравнении с консервативным лечением при переломах ДОЛК у взрослых (Handoll, Huntley, Madhok; 2008).
- Внутренняя фиксация и сравнение различных методов фиксации при лечении ДОЛК у взрослых (Handoll, Madhok; 2008).
- Методы закрытой редукции при лечении ДОЛК у взрослых (Patel, Paksima; 2010).
- Чрескожное штифтование при лечении ДОЛК у взрослых (Herzberg; 2010).
- Костные трансплантаты и костные заменители для лечения ДОЛК у взрослых (Handoll, Watts; 2008).
- Консервативные вмешательства при лечении ДОЛК у взрослых (Handoll, Huntley, Madhok; 2008).
- Реабилитация при ДОЛК у взрослых (Handoll, Vaghela, Madhok; 2008).
В рандомизированном контролируемом исследовании Kay и соавт. поддержали физиотерапевтическое вмешательство, хотя в исследовании было много ограничений. Хотя в экспериментальной группе не было обнаружено значительных различий в силе захвата и разгибании запястья, важно отметить, что некоторые вторичные показатели показали значительное улучшение по сравнению с контрольной группой. К ним относятся улучшение активности, уменьшение боли и увеличение удовлетворенности.
Заключение
В связи с тем, что переломы ДОЛК являются одной из наиболее распространенных травм в ортопедии, для физиотерапевтов важно понимать факторы риска и варианты лечения. Хотя для определения правильного послеоперационного ведения необходимы исследования, на основании имеющихся данных рекомендуется регулярно направлять пациентов к физиотерапевту для обучения и составления программы упражнений.