Корешковый синдром поясничного отдела позвоночника представляет собой симптомокомплекс, возникающий вследствие раздражения или сдавления корешков спинномозговых нервов на уровне поясничного отдела. Это состояние является одной из наиболее частых причин выраженного болевого синдрома и функциональных ограничений, что требует от врачей-реабилитологов не только знания современных алгоритмов диагностики и комплексного лечения, но также глубокого понимания нейробиологических процессов, происходящих в нервной ткани.
- Эпидемиология, факторы риска и социальная значимость
- Классификация и терминологические нюансы
- Патогенез: роль nervi nervorum и нейрогенного воспаления
- Клиническая картина поясничного корешкового синдрома
- Диагностика корешкового синдрома
- Дифференциальная диагностика
- Лечение корешкового синдрома
- Медикаментозное лечение
- Физическая терапия и методики мануальной терапии
- Метод Маккензи (Mechanical Diagnosis and Therapy, MDT)
- Концепция Маллигана (Mulligan Concept)
- Концепция Мейтленда (Maitland Concept)
- Концепция Шаклока (Shacklock Concept, клиническая нейродинамика)
- Обучение пациента
- Хирургическое лечение
- Заключение и практические рекомендации
Эпидемиология, факторы риска и социальная значимость
Анализ эпидемиологических данных показывает, что пожизненная распространенность боли в нижней части спины в общей популяции составляет от 60% до 90%. Из этого огромного массива пациентов от 5% до 10% страдают именно от радикулопатии. Ежегодная заболеваемость поясничной радикулопатией оценивается в 4,9 случая на 1000 человеко-лет, а совокупный риск развития заболевания в течение жизни варьируется от 3% до 5%.
Ключевыми модифицируемыми факторами риска возникновения корешкового синдрома являются высокая физическая нагрузка (особенно частый подъем тяжестей), ожирение и курение. Немодифицируемые факторы включают возраст, дегенеративные изменения позвоночника и генетическую предрасположенность.
Пик заболеваемости поясничной радикулопатией приходится на трудоспособный возраст, чаще всего между 45 и 64 годами. При этом у пациентов моложе 50 лет основной причиной чаще выступает грыжа межпозвонкового диска, тогда как после 50 лет на первый план выходит дегенеративный центральный стеноз позвоночного канала или сужение межпозвонкового отверстия. Важно отметить, что в молодом возрасте (до 20 лет) и у пациентов старшей возрастной группы (старше 60 лет) начало заболевания рассматривается как требующее особого внимания из-за риска атипичных этиологий.
Что касается гендерного распределения, то большинство исследований указывают на относительно равное распределение между мужчинами и женщинами в общей популяции, хотя в определенных возрастных группах и профессиональных категориях могут наблюдаться отклонения.
Классификация и терминологические нюансы
В клинической практике важно четко различать понятия «корешковая боль» (radicular pain), «радикулопатия» (radiculopathy) и «стеноз позвоночного канала».
Корешковая боль — это симптом, описывающий распространение боли по ходу дерматома, вызванное раздражением нервного корешка.
Радикулопатия же является более широким неврологическим понятием, подразумевающим наличие помимо боли объективного дефицита: потери чувствительности (гипестезии), снижения глубоких сухожильных рефлексов или мышечной слабости (пареза).
Стеноз позвоночного канала представляет собой сужение пространств, в которых проходят спинной мозг или нервные корешки, что приводит к их компрессии. Нейрогенная перемежающаяся хромота является классическим клиническим проявлением стеноза, при котором боль и слабость в ногах усиливаются при ходьбе и уменьшаются при наклоне вперед или сидении.
Патогенез: роль nervi nervorum и нейрогенного воспаления
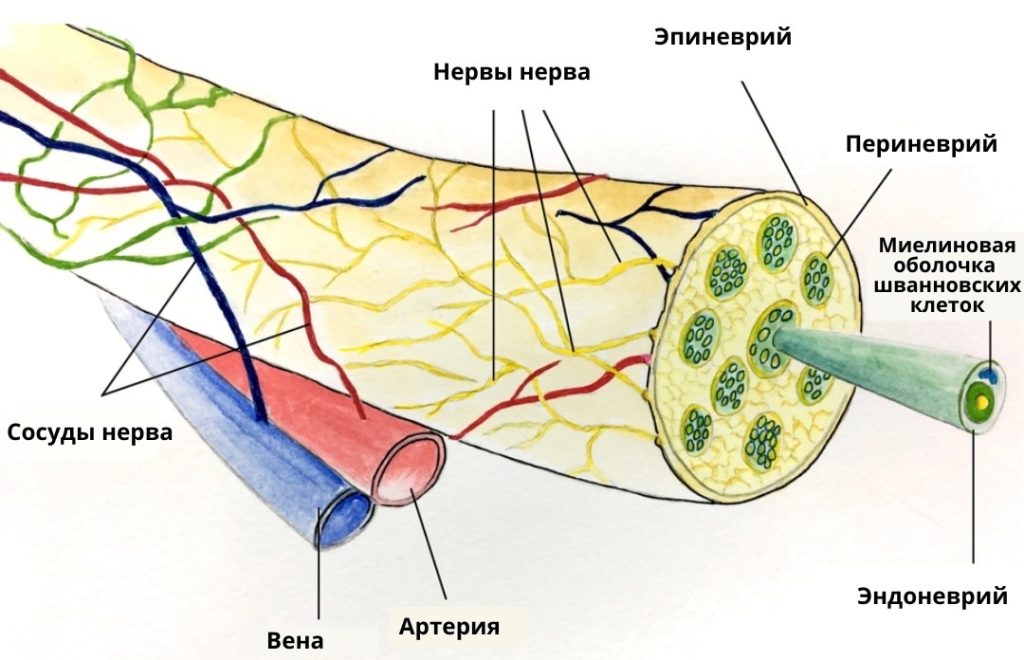
Современное понимание патогенеза корешкового синдрома значительно расширилось благодаря изучению nervi nervorum (нервов нервов). Это мелкие афферентные волокна, иннервирующие оболочки самих нервных стволов (эпиневрий и периневрий). В условиях компрессии или химического раздражения (например, при грыже межпозвонкового диска) именно эти волокна становятся источником ноцицептивной информации.
Механизмы сенситизации и воспаления
Когда образуется грыжа, происходит не только механическое сдавливание нервных волокон, но и высвобождение агрессивных воспалительных медиаторов из пульпозного ядра. Это запускает каскад нейрогенного воспаления, в котором участвуют субстанция P и пептид, связанный с геном кальцитонина (CGRP). Эти вещества вызывают вазодилатацию и пропотевание плазмы, что ведет к отеку нервного корешка и повышению его механосенситивности.
Мы рекомендуем

Интересный аспект патогенеза — способность грыжи диска к спонтанному регрессу (резорбции), особенно в случае экструзий и секвестраций, благодаря фагоцитарной активности макрофагов.
Ишемия и нейропатодинамика
Длительная компрессия нарушает интраневральную микроциркуляцию и аксоплазматический ток. Это приводит к эктопической активности в поврежденных волокнах, что субъективно воспринимается пациентом как жгучая боль или удары током.
При стенозе позвоночного канала основным патогенетическим фактором является повышение гидростатического давления в корешках при нагрузке, что вызывает транзиторную ишемию и характерную симптоматику перемежающейся хромоты.
Клиническая картина поясничного корешкового синдрома
Клиническая картина может включать симптомы раздражения и выпадения функции корешка.
К симптомам раздражения относят:
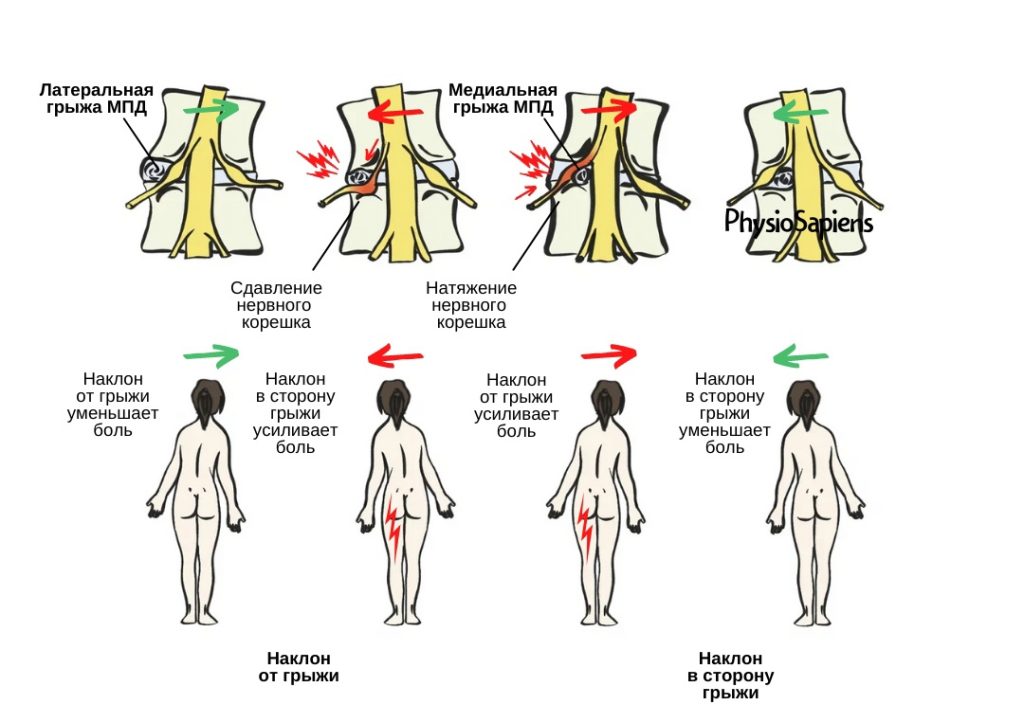
- Боль: типично жгучая, стреляющая, пекущая. Характерен закон «периферизации-централизации»: боль распространяется от позвоночника к дистальным отделам конечности (периферизация) при прогрессировании заболевания или, наоборот, при успешном лечении отступает к центру (централизация).
- Мышечно-тоническое напряжение и анталгическая поза.
- Парестезии (ощущение покалывания, «ползания мурашек»).
Симптомы выпадения включают снижение чувствительности (гипестезию), снижение или выпадение сухожильных рефлексов (гипо- или арефлексию), парезы, гипотрофию мышц.
Дерматомная иннервация ключевых пояснично-крестцовых корешков:
- L4: Медиальная поверхность голени, внутренний край стопы, коленный рефлекс.
- L5: Передне-латеральная поверхность голени, тыл стопы, I–III пальцы. Часто страдает сила разгибателя большого пальца стопы.
- S1: Задняя поверхность бедра и голени, латеральный край стопы, V палец, ахиллов рефлекс.
По длительности симптомов выделяют острую (до 4 недель), подострую (5–12 недель) и хроническую (более 12 недель) фазы заболевания. Естественное течение корешкового синдрома в большинстве случаев благоприятное: у 55–70% пациентов значительное улучшение наступает в течение года, а спонтанная резорбция грыжи наблюдается у 60–70% пациентов.
Диагностика корешкового синдрома
Диагностика базируется на тщательном клиническом осмотре, функциональном тестировании и методах визуализации. Ключевым аспектом является сопоставление жалоб пациента с объективными находками, а также исключение «красных флагов» (red flags), указывающих на специфическую патологию (опухоль, инфекционных процесс, синдром конского хвоста).
Неврологический осмотр и нейродинамические тесты
Неврологическое обследование включает оценку мышечной силы, чувствительности, рефлексов. Особое место занимают нейродинамические тесты, направленные на оценку способности нервной ткани адаптироваться к механическим нагрузкам.
- Тест подъема прямой ноги (Straight Leg Raise Test, SLR) — основной тест для выявления компрессии корешков L5–S1. Пациент лежит на спине; исследователь поднимает выпрямленную ногу. Тест считается положительным при воспроизведении привычной иррадиирующей боли. Его чувствительность высока, но специфичность умеренно низкая. Добавление тыльного сгибания стопы или сгибание шеи усиливает симптомы.
- Перекрестный тест SLR (Crossed SLR) обладает меньшей чувствительностью, но высокой специфичностью для диагностики грыжи диска.
- Slump-тест — комплексный нейродинамический тест, оценивающий чувствительность всей невральной системы. Обладает высокой чувствительностью, но низкой специфичностью.
- Тест Брагарда — SLR до боли, затем опускание ноги чуть ниже порога боли и резкая дорсифлексия стопы.
- Тест натяжения бедренного нерва (Femoral Nerve Stretch Test) используется для оценки корешков L2–L4. Обладает очень высокой чувствительностью и специфичностью.
Общий вывод систематических обзоров, посвященных нейродинамическим тестам, заключается в том, что ни один клинический тест не обладает абсолютной диагностической точностью, и их следует использовать в комбинации для повышения достоверности.
Оценка с помощью опросников
Использование валидированных опросников помогает объективизировать оценку боли и выявить ее механизмы.
- Лидская шкала оценки нейропатической боли (LANSS). Опросник состоит из двух частей: оценка симптомов (5 вопросов) и клиническое тестирование (2 пункта). Сумма баллов >12 указывает на вероятный нейропатический (корешковый) компонент боли.
- Опросник Douleur Neuropathique 4 (DN4). Данный опросник также состоит из двух частей: оценка симптомов (7 вопросов) и клиническое тестирование (3 пункта). Оценка 4 и более баллов говорит о наличии нейропатической боли или нейропатическом компоненте боли (при смешанных ноцицептивно-нейропатических болевых синдромах).
- Опросник центральной сенситизации (Central Sensitization Inventory, CSI). Оценивает симптомы, ассоциированные с феноменом центральной сенситизации — повышенной возбудимости центральной нервной системы, которая часто сопутствует хронической боли. Оценка ≥40 баллов указывает на значимую центральную сенситизацию. Выявление центральной сенситизации важно для выбора тактики лечения, включая методы нейромодуляции и когнитивно-поведенческую терапию.
Инструментальная диагностика
Магнитно-резонансная томография (МРТ) — «золотой стандарт» визуализации для подтверждения грыжи диска, оценки степени компрессии корешка и исключения других причин. Важно помнить, что находки на МРТ часто встречаются у бессимптомных лиц, поэтому результаты должны строго коррелировать с клинической картиной.
Электромиография (ЭМГ) и электронейромиография (ЭНМГ) — могут быть полезны для подтверждения уровня поражения и дифференциальной диагностики с полинейропатией. Наличие признаков денервации (фибрилляций) в мышцах одного миотома подтверждает аксональное повреждение корешка.
Дифференциальная диагностика
Дифференциальный диагноз проводится со следующими состояниями:
- Псевдорадикулярный синдром (боль, исходящая из фасеточных суставов, межостистой связки, крестцово-подвздошного сочленения, мышц и сухожилий).
- Патология тазобедренного сустава: боль в паху, ограничение внутренней ротации бедра, положительный FABER-тест.
- Синдром конского хвоста — неотложное состояние (недержание мочи/кала, седловидная анестезия, двусторонняя слабость в ногах).
- Онкопатология (первичные опухоли, метастазы).
- Инфекции (спондилодисцит, эпидуральный абсцесс).
- Метаболические и системные заболевания (диабетическая полинейропатия, болезнь Педжета).
Лечение корешкового синдрома
Стратегия лечения определяется фазой заболевания, выраженностью симптомов и наличием неврологического дефицита. Консервативная терапия эффективна в более чем 90% случаев.
Медикаментозное лечение
Данные современных систематических обзоров клинических рекомендаций показывают значительные расхождения в подходах к фармакотерапии.
- Нестероидные противовоспалительные препараты (НПВП). Рекомендуются большинством руководств в качестве терапии первой линии для уменьшения боли и воспаления. Однако обзоры подчеркивают, что их эффект в долгосрочной перспективе часто оказывается клинически незначимым, а риски со стороны ЖКТ и сердечно-сосудистой системы требуют осторожности.
- Габапентиноиды (Габапентин, Прегабалин). Традиционно используются для лечения нейропатической боли. Однако некоторые высококачественные доказательства (мета-анализы) демонстрируют незначительное их превосходства над плацебо в лечении поясничной радикулопатии, при этом они сопряжены с повышенным риском побочных эффектов (седация, головокружение). Аналогичная ситуация наблюдается с трициклическими антидепрессантами и селективными ингибиторами обратного захвата серотонина и норадреналина.
- Кортикостероиды. Эпидуральные инъекции стероидов (ЭИС) демонстрируют некоторую краткосрочную эффективность (до 3 месяцев) в снижении корешковой боли и улучшении функции по сравнению с плацебо, однако долгосрочный эффект (более 6–12 месяцев) отсутствует. Трансфораминальный доступ считается несколько более эффективным, чем интерламинарный или каудальный доступы. Системный обзор 2024 года подтверждает, что ЭИС, вероятно, немного эффективнее плацебо, но разница может не достигать клинической значимости.
Физическая терапия и методики мануальной терапии
Это краеугольный камень консервативного лечения, эффективность которого подтверждена многочисленными исследованиями.
Общие принципы и фазы реабилитации:
- Острая/Защитная фаза (0-2 недели). Основные цели: контроль боли и воспаления, защита поврежденного сегмента, обучение пациента. Упражнения: шифт поясницы в здоровую сторону, тазовые часы, перекаты на четвереньках, изометрическое сокращение глубоких мышц живота, разгибание поясницы в положении лежа на животе (по Маккензи). Активность: короткие прогулки, отказ от поз и движений, провоцирующих боль.
- Подострая фаза (2-6 недель). Основные цели: восстановление безболезненной подвижности, начало стабилизации кора, улучшение нейродинамики. Упражнения: Ягодичный мостик, планка на коленях (либо прямая и боковая), «птица-собака», приседания у стены с контролем поясницы, нейродинамические упражнения (например, подъем прямой ноги из положения лежа до ощущения натяжения). Активность: постепенное увеличение продолжительности ходьбы.
- Реабилитационная фаза (6-12 недель). Основные цели: восстановление силы и мышечной выносливости, интеграция функциональных паттернов движений. Упражнения: прогрессия упражнений 2-й фазы с отягощением (гири, эспандеры), выпады, румынская тяга, тяга в наклоне, упражнения с ротацией. Активность: велотренажер, эллипс.
- Спорт-специфическая фаза (12+ недель). Основные цели: достигнуть достаточной силы и гибкости, чтобы вернуться к спорту/активной деятельности. Упражнения: плиометрические упражнения (прыжки, броски мяча), спринтерские ускорения, упражнения на реакцию (reactive drills), спорт-специфическая имитация. Критерий перехода: полное отсутствие симптомов при выполнении целевых нагрузок.
Метод Маккензи (Mechanical Diagnosis and Therapy, MDT)
Система оценки и лечения, основной целью которой является достижение феномена централизации, когда боль перемещается из дистальных отделов ноги ближе к центру спины. Централизация считается мощным прогностическим признаком успешного консервативного лечения.
Метод основан на концепции «предпочтительного направления движения» (directional preference) и классификации синдромов.
- Синдром смещения (Derangement Syndrome) — наиболее частый (до 70% случаев). Боль централизуется или уменьшается при повторных движениях в определенном направлении (чаще всего в разгибании). Лечение: повторные движения в предпочтительном направлении (например, разгибание в положении лежа или стоя).
- Синдром дисфункции (Dysfunction Syndrome). Боль возникает только в конце диапазона движения из-за контрактуры тканей. Лечение: растяжение в болезненном направлении для ремоделирования тканей.
- Постуральный синдром (Postural Syndrome). Боль возникает при длительном пребывании в определенной позе и быстро проходит при ее смене. Лечение: коррекция постуры.
Систематические обзоры показывают, что метод Маккензи эффективен для снижения боли и инвалидизации, особенно при подборе упражнений согласно классификации, однако он не всегда превосходит другие формы активной терапии.
Концепция Маллигана (Mulligan Concept)
Метод включает мобилизацию с движением (Mobilisation with Movement, MWM) — пассивная мобилизация сустава в безболезненном направлении сочетается с активным движением пациента, которое ранее вызывало боль.
Для поясничного отдела ключевыми являются:
- SNAG (Sustained Natural Apophyseal Glide) — поддерживаемое естественное апофизарное скольжение, выполняемое вдоль плоскости сустава во время активного движения пациента.
- SMWLM (Spinal Mobilization with Leg Movement) — мобилизация сегмента позвоночника с одновременным движением ноги.
Рандомизированные контролируемые испытания (РКИ) демонстрируют, что техники Маллигана эффективно уменьшают боль и улучшают функциональность у пациентов с корешковой болью, часто показывая быстрый эффект. Исследование 2023 года показало, что SMWLM приводит к немедленному увеличению безболезненного диапазона при тесте SLR. Сравнительные исследования с техниками Мейтленда показывают противоречивые результаты, но в целом оба метода эффективны.
Концепция Мейтленда (Maitland Concept)
Основана на детальной оценке суставной и невральной механики с последующей градуированной мобилизацией. Используется шкала из 5 степеней (I-V) амплитуды и ритма пассивных колебательных движений, направленных на уменьшение боли (низкие степени) или увеличение подвижности (высокие степени).
Систематические обзоры подтверждают эффективность мобилизаций по Мейтленду для снижения боли и улучшения функции при поясничной радикулопатии.
Концепция Шаклока (Shacklock Concept, клиническая нейродинамика)
Диагностика и лечение, сфокусированные на восстановлении оптимальной механической и физиологической функции нервной системы. Основное внимание уделяется механосенситивности нерва — его способности переносить механические нагрузки (растяжение, скольжение) без возникновения симптомов.
Используются два основных типа техник:
- Sliders (скольжение): Техники, которые увеличивают натяжение нерва с одного конца и уменьшают с другого (например, наклон головы вперед при сгибании колена), обеспечивая его скольжение без значительного увеличения напряжения.
- Tensioners (натяжение): Техники, которые увеличивают натяжение нерва с обоих концов. Используется в хронической фазе для восстановления эластичности нервного ствола.
Систематический обзор и мета-анализ 2023 года, включивший 20 РКИ, показал, что нейродинамическая мобилизация приводит к статистически и клинически значимому снижению боли и уменьшению инвалидизации у пациентов с поясничной радикулопатией. Техники эффективны как самостоятельно, так и в комбинации с другим лечением.
Сравнительная эффективность методов и комбинированный подход
Прямые сравнения методик в РКИ дают важную информацию для клинического выбора:
- Маккензи vs. Нейродинамика: Исследования показывают, что оба метода эффективны, но могут быть полезны разным подгруппам пациентов. Выбор должен основываться на результатах оценки: при наличии четкого предпочтительного направления — метод Маккензи, при признаках нарушения нейродинамики — мобилизация нервной ткани.
- Маллиган vs. Мейтленд: Большинство исследований не выявляет существенных долгосрочных различий в эффективности, оба метода превосходят контрольные группы. Выбор может зависеть от навыков терапевта и реакции конкретного пациента.
- Комбинированная терапия (например, метод Маккензи + мануальная терапия + упражнения) часто показывает более выраженный эффект, чем применение любого метода в отдельности.
Обучение пациента
Обучение нейробиологии боли (Pain Neuroscience Education, PNE): Современный обязательный компонент терапии, особенно при хронической боли. Объяснение пациенту механизмов возникновения боли снижает страх, катастрофизацию и повышает вовлеченность в реабилитацию.
Цель PNE — изменить понимание боли пациентом: боль не всегда означает повреждение тканей.
- Метафора «Сигнализация»: Мы объясняем пациенту, что его нервная система стала слишком чувствительной, подобно домашней сигнализации, которая срабатывает не на взлом, а на пробегающую кошку.
- Связь с мозгом: Объясняем, что головной мозг генерирует боль как защитную реакцию на основе множества факторов, включая стресс, плохой сон и предыдущий негативный опыт.
- Доказанная эффективность: PNE снижает уровень катастрофизации и страха, что позволяет пациенту быстрее прогрессировать в упражнениях.
Хирургическое лечение
Хирургия при корешковом синдроме — это не «последний шанс», а четко обоснованный метод при наличии конкретных показаний.
Абсолютные и относительные показания
- Синдром конского хвоста (Cauda Equina): Абсолютное показание к экстренной операции (в течение 24–48 часов). Признаки: «седловидная» анестезия, нарушение контроля мочеиспускания или дефекации, выраженная слабость в обеих ногах.
- Прогрессирующий неврологический дефицит: Нарастание мышечной слабости (пареза) несмотря на адекватное консервативное лечение.
- Стойкий болевой синдром: Отсутствие эффекта от реабилитации в течение 6–12 недель, значительно снижающее качество жизни.
Виды оперативных вмешательств
| Операция | Показания | Суть метода |
| Микродизэктомия | Грыжа диска с компрессией корешка | Удаление фрагмента грыжи через минимальный разрез |
| Ламинэктомия | Центральный стеноз позвоночного канала | Удаление дуги позвонка для освобождения пространства для нервов |
| Фораминотомия | Фораминальный стеноз (сужение межпозвонкового отверстия) | Расширение костного канала, через который выходит корешок |
| Спондилодез (Fusion) | Спондилолистез или нестабильность | Жесткая фиксация двух и более позвонков винтами и кейджами |
Важно отметить, что долгосрочные результаты (через 1–2 года) хирургического и качественного консервативного лечения при грыжах диска часто сопоставимы. Однако хирургия обеспечивает более быстрое избавление от боли в ноге в краткосрочной перспективе.
Заключение и практические рекомендации
Корешковый синдром поясничного отдела — мультифакторное состояние, требующее комплексного, этапного и персонализированного подхода к лечению. Современная консервативная тактика смещается от пассивного обезболивания к активной реабилитации, где ключевую роль играют методы физической терапии.
- Диагностика должна быть клинически ориентированной. Неврологический осмотр и нейродинамические тесты (SLR, slump-тест) — необходимый, но недостаточный инструмент. Их результаты следует интерпретировать в комплексе с данными опросников (LANSS, CSI) и, при необходимости, МРТ и ЭМГ.
- Медикаментозная терапия должна применяться взвешенно. НПВП и эпидуральные инъекции стероидов могут быть полезны для купирования острой боли. Данные об эффективности антиконвульсантов и антидепрессантов при типичной радикулопатии противоречивы, но они часто используются для контроля нейропатического компонента боли.
- Физическая терапия — краеугольный камень реабилитации. Программа должна строиться по фазам: от контроля боли и защиты тканей к восстановлению стабильности, силы и, наконец, специфической функциональности.
- Методы мануальной терапии имеют убедительную доказательную базу и могут быть интегрированы в план лечения в соответствии с результатами механической диагностики.
- Обучение пациента (нейробиология боли, эргономика, модификация активности) является критически важным фактором для успеха лечения, предотвращения рецидивов и возвращения к полноценной жизни.
Прогноз при корешковом синдроме в целом благоприятный. Большинство пациентов положительно отвечают на консервативное лечение. Показаниями к рассмотрению хирургического вмешательства являются стойкий выраженный болевой синдром, резистентный к 6–12 неделям адекватной консервативной терапии, прогрессирующий неврологический дефицит или синдром конского хвоста.
Таким образом, современное ведение пациента с корешковым синдромом поясничного отдела требует от врача-реабилитолога интеграции знаний из неврологии, ортопедии и мануальной терапии, умения критически оценивать доказательную базу и гибко применять широкий арсенал методов для достижения максимально возможного функционального восстановления пациента без необходимости хирургического вмешательства.