Наиболее распространенным и актуальным определением боли, разработанным Международной ассоциацией по изучению боли (IASP), является определение, согласно которому «боль – это неприятное сенсорное и эмоциональное переживание, связанное с острым или потенциальным повреждением ткани, или описанное в терминах такого повреждения, или и то, и другое». Хотя для объяснения физиологических основ боли было предложено несколько теоретических схем, ни одна теория не смогла полностью охватить все аспекты восприятия боли.
Четырьмя наиболее общепризнанными теориями восприятия боли являются теория специфичности, интенсивности, теория паттернов и теории воротного контроля. Однако в 1968 году Melzack и Casey описали боль как многомерную, где измерения не являются независимыми, а скорее интерактивными. Эти измерения включают сенсорно-дискриминативный, аффективно-мотивационный и когнитивно-оценочный компоненты.
Определение наиболее вероятного механизма (механизмов) боли имеет крайне важное значение во время клинической оценки, поскольку это может служить руководством для определения наиболее подходящего лечения. Таким образом, критерии, на которых клиницисты могут основывать свои решения в отношении соответствующих классификаций, были установлены с помощью экспертного консенсусного перечня клинических показателей.
Друзья, 30 ноября — 1 декабря в Москве состоится семинар от авторов легендарного бестселлера Explain Pain. Узнать подробнее…
Приведенные ниже таблицы были взяты у Smart и соавт. (2010), которые классифицировали болевые механизмы как «ноцицептивные», «периферические невропатические» и «центральные», и выделили как субъективные, так и объективные клинические показатели для каждого механизма. Таким образом, эти таблицы являются дополнением к любым общепринятым данным и служат основой для принятия клинических решений при определении наиболее подходящего механизма (механизмов) боли.
Кроме того, знание факторов, которые могут изменить боль и восприятие боли, может помочь в определении имеющегося у пациента механизма боли. Ниже перечислены факторы риска, которые могут изменить боль и восприятие боли.
- Биомедецинский.
- Психосоциальный или поведенческий.
- Социальный и экономический.
- Профессиональный /связанный с работой.
Механизм ноцицептивной боли
Ноцицептивная боль связана с активацией периферических окончаний первичных афферентных нейронов в ответ на вредные химические (воспалительные), механические или ишемические стимулы.
Субъективные показатели
- Четкий, пропорциональная механическая/анатомическая природа провоцирующих и облегчающих факторов.
- Боль, связанная и пропорциональная травме, или патологическому процессу (воспалительный ноцицептивный), или двигательной / постуральной дисфункции (ишемический ноцицептивный).
- Боль, локализованная в области травмы/дисфункции (с/без отраженного компонента).
- Обычно быстрое уменьшение/исчезновение боли в соответствии с ожидаемым временем заживления/восстановления ткани.
- Эффективность нестероидных противовоспалительных препаратов/анальгетиков.
- Периодический (резкий) характер боли, что может быть связано с движениями/механической нагрузкой; может быть постоянной тупой ноющей или пульсирующей.
- Боль в сочетании с другими симптомами воспаления (например, отек, покраснение, жар).
- Отсутствие неврологических симптомов.
- Боль, которая началась недавно.
- Четкая суточная или 24-часовая картина симптомов (т.е. утренняя скованность).
- Отсутствие или незначительная связь с неадаптивными психосоциальными факторами (например, негативными эмоциями, низкой самоэффективностью).
Объективные показатели
- Четкий, последовательный и пропорциональный механический/анатомический характер воспроизведения боли при движении/механическом тестировании тканей-мишеней.
- Локализованная боль при пальпации.
- Отсутствие или ожидаемое/ пропорциональное соотношение результатов (первичной и/или вторичной) гипералгезии и/или аллодинии.
- Анталгические (то есть обезболивающие) позы/движения.
- Наличие других кардинальных признаков воспаления (отек, покраснение, жар).
- Отсутствие неврологических признаков: отрицательные нейродинамические тесты (например, тест подъема прямой ноги, тест натяжения плечевого сплетения, тест Тинеля).
- Отсутствие дезадаптивного болевого поведения.
Механизм периферической нейропатической боли
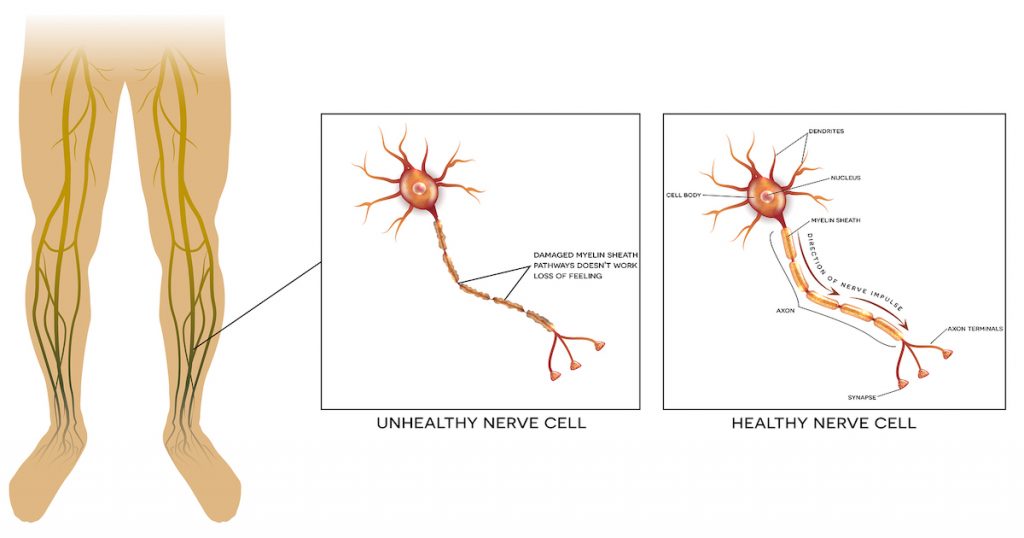
Периферическая невропатическая боль инициируется или вызывается первичным поражением или дисфункцией периферической нервной системы (ПНС) и включает в себя многочисленные патофизиологические механизмы, связанные с измененным функционированием нерва и его реактивностью. Механизмы включают в себя повышенную возбудимость и аномальную генерацию импульсов, а также повышенную механическую, термическую и химическую чувствительность.
Субъективные показатели
- Боль описывается как жгучая, стреляющая, острая, ноющая или подобная удару электрическим током.
- История травмы нерва, патологии или механического повреждения.
- Боль в сочетании с другими неврологическими симптомами (например, покалывание, онемение, слабость).
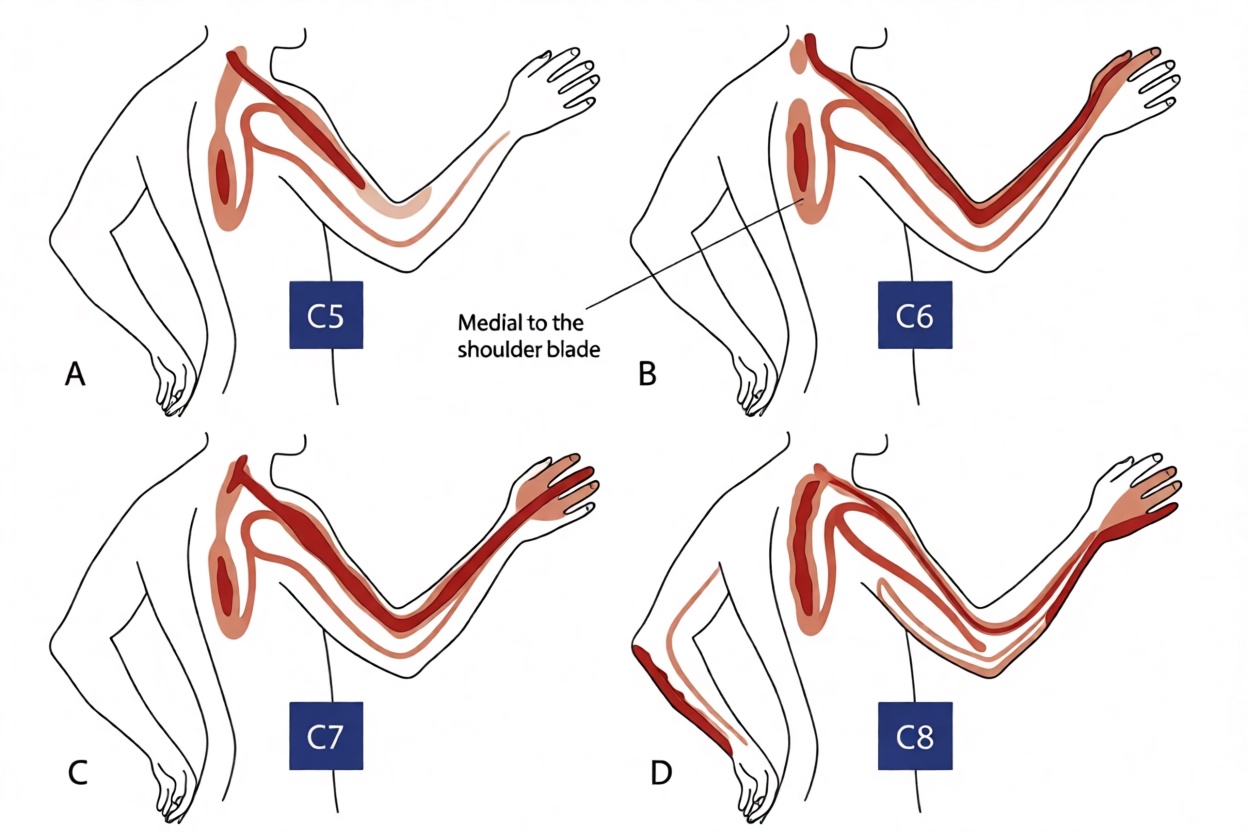
- Боль характеризуется дерматомальным распределением.
- Боль не меняется в ответ на применение НПВС/анальгетиков и уменьшается при приеме противоэпилептических препаратов (например, Нейронтин, Лирика) или антидепрессантов (например, Амитриптилин).
- Боль высокой степени выраженности (т.е. легко провоцируемая и требующая больше времени для успокоения).
- Механическая закономерность к отягчающим и смягчающим факторам, связанным с деятельностью/постурой, связанными с движением, нагрузкой или сжатием нервной ткани.
- Боль в сочетании с другими дизестезиями (например, ползание мурашек, электрический ток, тяжесть).
- Сообщения о спонтанной (т.е. независимой от стимула) боли и/или пароксизмальной боли (т.е. внезапных рецидивах и усилении боли).
- Отсроченная боль в ответ на движение/механические нагрузки.
- Боль усиливается ночью и связана с нарушением сна.
- Боль, связанная с психологическими факторами (такими как дистресс, эмоциональные расстройства).
Объективные показатели
- Провоцирование боли/симптомов с помощью механических/двигательных тестов (т. е. активных/пассивных, нейродинамических), которые перемещают/нагружают/сжимают нервную ткань.
- Провокация боли/симптомов при пальпации соответствующих нервов.
- Положительные неврологические результаты (включая измененные рефлексы, ощущения и мышечную силу в дерматомальном/миотомическом или кожном распределении).
- Анталгическое положение пораженной конечности/части тела.
- Положительные результаты гипералгезии (первичной или вторичной) и/или аллодинии и/или гиперпатии в пределах зоны распределения боли.
- Отсроченная боль в ответ на движение/механическое тестирование.
- Клинические исследования, подтверждающие периферический невропатический характер (например, МРТ, КТ, тесты нервной проводимости).
- Признаки вегетативной дисфункции (такие как трофические изменения).
Примечание: вспомогательные клинические исследования (например, МРТ) могут не понадобиться для того, чтобы врачи-клиницисты могли классифицировать боль, как «периферическую невропатическую».
Механизм центральной боли
Центральная боль — это боль, инициированная или являющаяся следствием первичного поражения или дисфункции центральной нервной системы (ЦНС).
Читайте также статью: Упражнения для управления болью.
Субъективные показатели
- Непропорциональный, немеханический, непредсказуемый характер провокации боли в ответ на множественные/неспецифические факторы обострения/ослабления.
- Боль, сохраняющаяся за пределами ожидаемого времени заживления тканей / восстановления патологии.
- Боль, несоразмерная характеру и степени травмы или патологии.
- Широко распространенное, неанатомическое распределение боли.
- История неудачных вмешательств (медицинских/хирургических /терапевтических).
- Сильная связь с дезадаптивными психосоциальными факторами (т. е. отрицательные эмоции, низкая самоэффективность, дезадаптивные убеждения и болезненное поведение, измененное семьей / работой / социальной жизнью, медицинский конфликт).
- Боль не снижается в ответ на НПВС, но становится менее интенсивной на фоне приема противоэпилептических препаратов и антидепрессантов.
- Сообщения о спонтанной (т.е. независимой от стимула) боли и/или пароксизмальной боли (т.е. внезапных рецидивах и усилении боли).
- Боль в сочетании с выраженным нарушением дееспособности.
- Более постоянная/неизменяющаяся боль.
- Боль по ночам/нарушение сна.
- Боль в сочетании с другими дизестезиями (жжение, холод, ощущение мурашек).
- Боль высокой степени выраженности (т.е. легко провоцируемая, требующая много времени для успокоения).
- Остроченная боль в ответ на движение/механические нагрузки, активность повседневной жизни.
- Боль в сочетании с симптомами дисфункции вегетативной нервной системы (изменение цвета кожи, чрезмерное потоотделение, трофические нарушения).
- История расстройства/поражения ЦНС (например, повреждение спинного мозга).
Объективные показатели
- Непропорциональная, непоследовательная, немеханическая/неанатомическая картина провоцирования боли в ответ на движение/механическое тестирование.
- Положительные результаты гипералгезии (первичной, вторичной) и/или аллодинии и/или гиперпатии в пределах распределения боли.
- Диффузные/неанатомические области боли/болезненности при пальпации.
- Позитивная идентификация различных психосоциальных факторов (например, катастрофизация, избегание, дистресс).
- Отсутствие признаков повреждения ткани/патологии.
- Отсроченная боль в ответ на движение/механическое испытание.
- Атрофии мышц.
- Признаки дисфункции вегетативной нервной системы (изменение цвета кожи, потливость).
- Анталгические позы/движения.
Клинические примеры
Следующие клинические примеры дополнят приведенную выше информацию о вероятных механизмах боли.
Случай № 1
Пациент «А» — 58-летняя женщина на пенсии. История текущей жалобы — примерно 1 месяц назад внезапно возникла боль в пояснице, отдающая в правую ногу. Пациентка жалуется на постоянную тупую боль в пояснице справа (Б1), ВАШ 7-8/10, отдающую по передней части правой ноги до колена (Б2), которая является периодической 2/10 и связанной со жгучей болью над коленом. Б1 усугубляется во время керлинга, когда правая нога является ведущей, при ходьбе свыше 15 минут, вождении машины более 30 минут и подъеме по лестнице. Б2 появляется при сидении на твердых поверхностях свыше 30 минут и длительном сгибании. Кашель и чихание не усиливают боль. Пациент «А» около 10 лет назад перенес травму поясницы, прошел курс лечения с хорошим восстановлением. Каков механизм боли?
Случай № 2
Пациент “B” — 30-летний мужчина, бухгалтер. История текущей жалобы — внезапное начало – неспособность повернуть и наклонить шею вправо, что возникло 2 дня назад. При этом у пациента голова находится в положении небольшого поворота и наклона влево. Пациент сообщает о низком уровне боли (ВАШ 2-3/10), но только в момент поворота головы вправо, при этом движение «застревает». Пациент отрицает какое-либо онемение, покалывание или жгучую боль, но НПВС неэффективны. Также известно, что тепло и мягкий массаж уменьшают симптомы. Объективный осмотр указывают на то, что пассивные физиологические и добавочные движения вправо имеют меньшую амплитуду. Все другие движения шейного отдела в пределах нормы. Каков доминирующий механизм боли?
Случай № 3
Пациент «С» — 25-летняя студентка. История текущей жалобы — дорожно-транспортное происшествие около месяца назад по пути на учебу — пациентка получила удар сзади. С тех пор пациентка была на 6 сеансах физиотерапии без каких-либо улучшений в плане постоянных болей в шее. Боль локализуется слева на уровне С2-7 (ВАШ 3-9/10) и варьируется от тупой боли до острой боли в зависимости от положения шеи. Боль усугубляется при сидении и ходьбе в течение более 30 минут и при поворотах влево. Ночью при поворотах в постели пациентка может просыпаться от боли, кашель/чихание не усиливают боль. Боль иногда уменьшается при воздействии тепла и растяжки. НПВС неэффективны. Результаты инструментальной диагностики без особенностей. Общее состояние здоровья в целом хорошее. Незначительные растяжения при занятиях спортом, что никогда не требовало лечения. Пациентка высказывает озабоченность по поводу вождения (ни разу не садилась за руль после аварии). Также пациентка сообщила о повышении чувствительности в нижних конечностях. Каков ведущий механизм боли?
Источник: Physiopedia — Pain mechanisms.