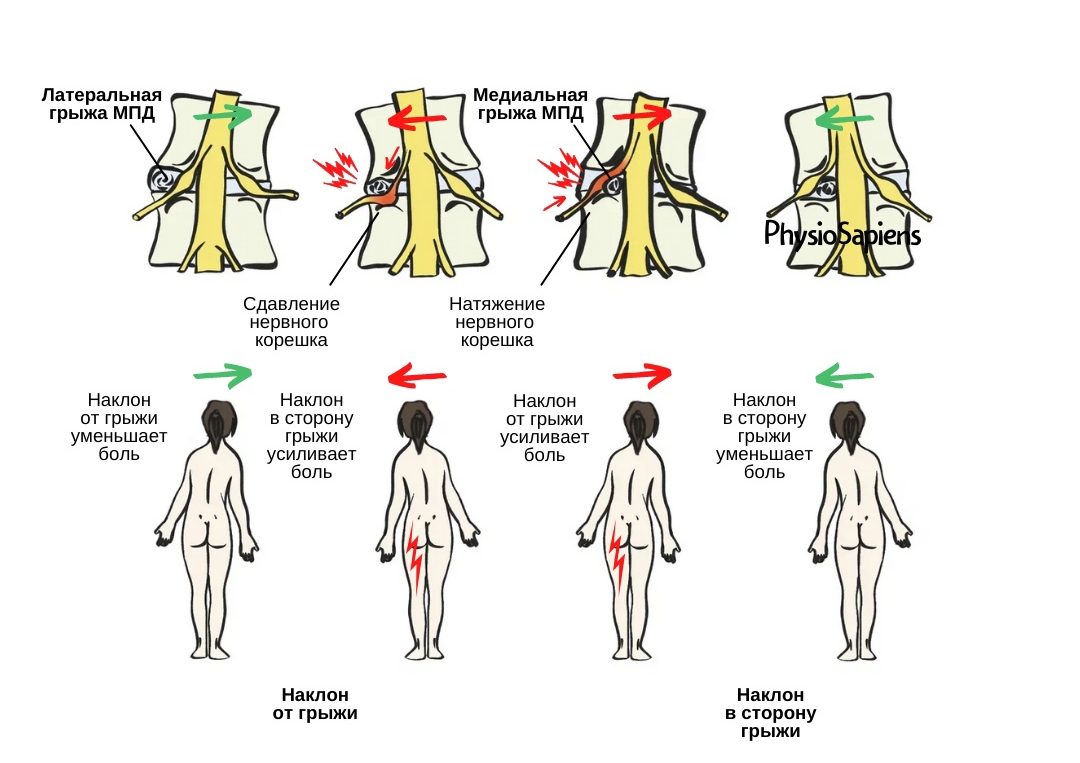
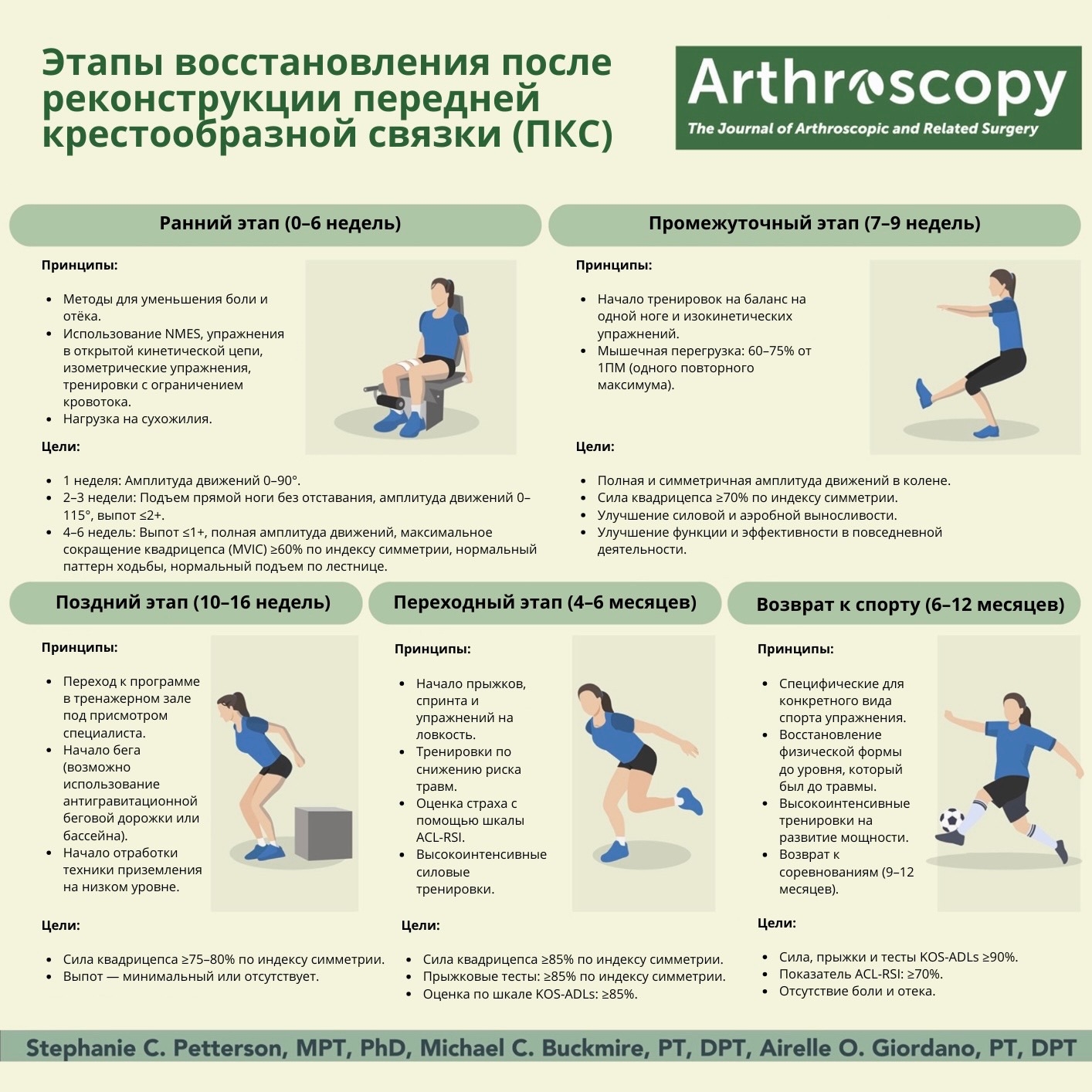
Реабилитация после травм и хирургических вмешательств требует систематического и научно обоснованного подхода к увеличению физической нагрузки. Современная практика основывается на критериально-ориентированной прогрессии, при которой переход между этапами определяется объективными показателями функционального состояния пациента, а не жесткими временными рамками. Данный отчет обобщает результаты анализа 30 наиболее релевантных научных публикаций, посвященных принципам прогрессии нагрузки, целям различных этапов реабилитации и рекомендуемым темпам увеличения нагрузки. Основные выводы указывают на необходимость индивидуализации реабилитационных программ с учетом биологических процессов заживления тканей, нейромышечного контроля и специфических требований вида спорта или повседневной активности. Хотя универсальные числовые правила (например, «правило 10%») не получили широкого подтверждения в литературе, эксперты рекомендуют поэтапное увеличение нагрузки под контролем объективных критериев и симптоматики пациента.
Введение
Реабилитация после травм мышечно-скелетной системы и ортопедических операций представляет собой сложный многоэтапный процесс, требующий тщательного баланса между стимуляцией адаптационных процессов и защитой заживающих тканей. Неадекватная прогрессия нагрузки может привести как к замедлению восстановления и развитию компенсаторных паттернов движения, так и к повторным травмам вследствие преждевременного возвращения к высокоинтенсивным нагрузкам [1], [2].
Современная реабилитационная практика эволюционировала от жестких протоколов, основанных исключительно на временных рамках, к более гибким критериально-ориентированным подходам, учитывающим индивидуальные особенности пациента, тип повреждения, характер хирургического вмешательства и функциональные требования [1], [11], [18]. Этот переход отражает растущее понимание вариабельности процессов заживления тканей и необходимости персонализированного подхода к реабилитации [21], [23].
Целью данного отчета является систематизация современных научных данных о принципах прогрессии нагрузки при реабилитации, определение целей различных этапов восстановления и анализ рекомендаций относительно темпов увеличения физической нагрузки. Отчет основан на анализе 30 наиболее релевантных научных публикаций, включающих клинические руководства, систематические обзоры, консенсусные документы и клинические комментарии ведущих специалистов в области спортивной медицины и реабилитации.
Основные принципы прогрессии нагрузки
Прогрессия нагрузки в реабилитации опирается на несколько фундаментальных принципов, которые обеспечивают безопасное и эффективное восстановление функции. Эти принципы взаимосвязаны и должны применяться комплексно для достижения оптимальных результатов.
Критериально-ориентированная прогрессия
Критериально-ориентированная прогрессия (КОП) представляет собой краеугольный камень современной реабилитационной практики. В отличие от традиционных протоколов, основанных на фиксированных временных интервалах после операции или травмы, КОП предполагает переход к следующему этапу реабилитации только после достижения конкретных, объективно измеримых показателей [1], [11], [18].
Мы рекомендуем

Основные критерии для прогрессии включают амплитуду движений в суставе, уровень боли и отека, мышечную силу (часто выражаемую как процент от показателей здоровой конечности), качество выполнения функциональных движений и результаты специфических функциональных тестов [1], [11]. Например, при реабилитации после реконструкции передней крестообразной связки (ПКС) переход к плиометрическим упражнениям рекомендуется только после достижения симметрии силы четырехглавой мышцы не менее 80-90% по сравнению со здоровой конечностью [3], [11], [28].
КОП позволяет учитывать индивидуальную вариабельность процессов заживления и адаптации, снижая риск как преждевременного увеличения нагрузки, так и необоснованной задержки прогрессии [1], [18]. Исследования показывают, что пациенты, проходящие реабилитацию по таким протоколам, демонстрируют лучшие функциональные результаты и более низкий риск повторных травм по сравнению с протоколами, основанными исключительно на временных рамках [11], [17].
Учет биологических процессов заживления тканей
Прогрессия нагрузки должна соответствовать биологическим фазам заживления поврежденных или восстановленных тканей. Процесс заживления включает три основные фазы: воспалительную (0-7 дней), пролиферативную (7 дней — 6 недель) и фазу ремоделирования (от 6 недель до 12-18 месяцев), каждая из которых характеризуется специфическими биологическими процессами и механической прочностью тканей [21], [23].
На ранних этапах, когда ткани наиболее уязвимы, необходимо ограничивать механическую нагрузку для предотвращения повреждения заживающих структур [3], [12]. Однако полная иммобилизация также нежелательна, поскольку контролируемая механическая стимуляция способствует правильной ориентации коллагеновых волокон и улучшает качество заживления [21], [24]. Концепция «оптимальной нагрузки» предполагает применение достаточной механической стимуляции для стимуляции адаптации без превышения текущей прочности тканей [21], [23].
Тип ткани также влияет на темпы прогрессии. Например, реабилитация после восстановления мениска требует более осторожного подхода к нагрузке по сравнению с менискэктомией из-за необходимости защиты заживающей ткани мениска [29]. Аналогично, реабилитация после восстановления хряща методом микрофрактуры требует длительного периода ограничения нагрузки для обеспечения формирования фиброзно-хрящевой ткани [24].
Принцип прогрессивной перегрузки
Принцип прогрессивной перегрузки является фундаментальным для стимуляции адаптационных процессов в мышечной, сухожильной и костной тканях. Этот принцип предполагает постепенное увеличение нагрузки (интенсивности, объема или сложности упражнений) для создания стимула, превышающего привычный уровень, что приводит к адаптации и улучшению функциональных возможностей [17], [21].
Прогрессивная перегрузка должна применяться контролируемо, с сохранением правильной техники выполнения упражнений и контролем симптоматики [3], [18]. Увеличение нагрузки может осуществляться через различные переменные: увеличение сопротивления (веса), количества повторений или подходов, скорости выполнения движений, сложности двигательных задач или уменьшение времени отдыха между подходами [17], [21].
Важным аспектом является последовательность прогрессии различных компонентов нагрузки. Как правило, рекомендуется сначала увеличивать объем (количество повторений и подходов) при сохранении умеренной интенсивности, затем постепенно повышать интенсивность (сопротивление или скорость), и только после достижения достаточной базы силы и контроля переходить к высокоинтенсивным плиометрическим и спортспецифичным упражнениям [3], [17], [21].
Нейромышечный контроль и качество движения
Восстановление нейромышечного контроля и качества движения является приоритетом на всех этапах реабилитации и должно предшествовать значительному увеличению нагрузки [3], [18], [19]. После травмы или операции часто наблюдаются нарушения проприоцепции, изменения паттернов мышечной активации и компенсаторные стратегии движения, которые могут сохраняться даже после восстановления мышечной силы [11], [28].
Нейромышечная тренировка должна включать упражнения на баланс, проприоцепцию, координацию и контроль движения в функциональных паттернах [18], [19]. Особое внимание уделяется качеству выполнения базовых движений (приседания, выпады, приземления) перед переходом к более сложным и высокоинтенсивным задачам [3], [19]. Например, при реабилитации после реконструкции ПКС критически важно восстановить правильную кинематику приземления и контроль вальгусного момента в коленном суставе перед началом плиометрических упражнений [3], [11].
Концепция «качество перед количеством» подразумевает, что увеличение нагрузки допустимо только при сохранении правильной техники выполнения упражнений [18], [19], [30]. Появление компенсаторных движений или ухудшение техники при увеличении нагрузки является сигналом для снижения интенсивности или объема до уровня, при котором пациент может поддерживать правильный паттерн движения [19], [30].
Индивидуализация и мониторинг
Индивидуализация реабилитационной программы является необходимым условием для оптимальных результатов, поскольку пациенты значительно различаются по исходному уровню физической подготовки, характеру травмы или операции, скорости заживления, психологическим факторам и функциональным требованиям [17], [21], [29].
Факторы, требующие учета при индивидуализации прогрессии нагрузки, включают возраст пациента, пол, тип и локализацию повреждения, характер хирургического вмешательства (если оно было применимо), наличие сопутствующих повреждений, исходный уровень физической активности и спортивной подготовки, а также специфические требования вида спорта или профессиональной деятельности [17], [20], [21].
Постоянный мониторинг прогресса с использованием объективных измерений является ключевым компонентом индивидуализированной реабилитации [11], [18]. Рекомендуется регулярная оценка амплитуды движений, объема конечности (для контроля отека), мышечной силы (изометрической, изокинетической или с использованием динамометрии), функциональных тестов (прыжковые тесты, тесты на ловкость) и субъективных показателей (боль, функция, психологическая готовность) [11], [18], [20].
Мониторинг реакции на нагрузку также включает отслеживание симптомов в течение 24-48 часов после тренировки, поскольку отсроченное появление боли или отека может указывать на чрезмерную нагрузку [18], [21]. Использование визуальной аналоговой шкалы (ВАШ) для оценки боли и измерение обхвата конечности для контроля отека рекомендуется в качестве простых и информативных инструментов мониторинга [28].
Цели каждого этапа реабилитации
Реабилитационный процесс традиционно разделяется на несколько последовательных этапов, каждый из которых имеет специфические цели и критерии для перехода к следующему этапу. Хотя конкретные названия и количество этапов могут варьировать в различных протоколах, общая структура включает раннюю защитную фазу, промежуточную фазу восстановления силы, позднюю фазу развития мощности и финальную фазу возвращения к спорту или полной функциональной активности.
Ранний этап: защита и активация
Ранний этап реабилитации обычно охватывает первые 0-6 недель после травмы или операции и фокусируется на защите заживающих тканей при одновременной профилактике осложнений, связанных с иммобилизацией [1], [11], [29].
Основные цели раннего этапа включают:
- Контроль боли и отека. Управление воспалительной реакцией является первоочередной задачей, поскольку избыточный отек и боль могут препятствовать мышечной активации и замедлять восстановление [1], [11]. Применяются криотерапия, компрессия, возвышенное положение конечности и, при необходимости, медикаментозная терапия [1].
- Защита заживающих тканей. В зависимости от типа повреждения или операции могут применяться ограничения амплитуды движений, режима нагрузки (частичная или полная нагрузка на конечность) или использование защитных ортезов [1], [12], [29]. Например, после восстановления мениска часто рекомендуется ограничение глубокого сгибания в коленном суставе в течение первых 4-6 недель для снижения компрессионных нагрузок на заживающую ткань [29].
- Восстановление амплитуды движений. Раннее восстановление полного разгибания в суставе является критически важным для предотвращения контрактур и нормализации ходьбы [1], [11], [29]. Полное пассивное разгибание должно быть достигнуто как можно раньше, в то время как прогрессия сгибания может быть более постепенной в зависимости от типа повреждения [1], [29].
- Восстановление мышечной активации. Особое внимание уделяется восстановлению произвольной активации четырехглавой мышцы бедра, которая часто угнетается после травм и операций на коленном суставе вследствие артрогенного мышечного торможения [11], [28]. Применяются изометрические упражнения, электростимуляция и техники с биологической обратной связью для восстановления нейромышечного контроля [11], [28].
- Безопасная нагрузка на конечность. Прогрессия весовой нагрузки осуществляется в соответствии с хирургическим протоколом и переносимостью пациента [1], [29]. При некоторых типах повреждений (например, радиальные разрывы мениска) может требоваться ограничение нагрузки в течение 4-6 недель, в то время как при других повреждениях допускается более ранняя полная нагрузка [29].
Критерии для перехода к следующему этапу обычно включают значительное уменьшение отека и боли, достижение полного пассивного разгибания и функционально достаточного сгибания (обычно не менее 90-120 градусов), способность к произвольной активации четырехглавой мышцы и выполнению подъема прямой ноги без отставания, а также нормализацию цикла ходьбы (при разрешенной полной нагрузке) [1], [11], [29].
Промежуточный этап: сила и выносливость

Промежуточный этап реабилитации обычно охватывает период от 6 до 14-16 недель после травмы или операции и фокусируется на восстановлении мышечной силы, выносливости и функциональных движений [1], [11], [18].
Основные цели промежуточного этапа включают:
- Восстановление мышечной силы. Систематическая силовая тренировка направлена на восстановление силы мышц поврежденной конечности и устранение асимметрии между конечностями [11], [18], [28]. Целевым показателем для перехода к следующему этапу обычно является достижение силы четырехглавой мышцы не менее 70-80% от показателей здоровой конечности [3], [11], [28].
- Развитие мышечной выносливости. Наряду с максимальной силой важно восстанавливать способность мышц к длительной работе, что необходимо для повседневной активности и спортивных нагрузок [18]. Применяются упражнения с умеренным сопротивлением и большим количеством повторений [18].
- Восстановление функциональных паттернов движения. Тренировка базовых функциональных движений (приседания, выпады, подъем по лестнице, ходьба с переходом на легкий бег) с акцентом на правильную биомеханику и нейромышечный контроль [11], [18], [19]. Особое внимание уделяется симметрии движений и предотвращению компенсаторных стратегий [19].
- Развитие аэробной выносливости. Восстановление общей физической работоспособности через аэробные упражнения (велотренажер, эллиптический тренажер, плавание, ходьба/бег в воде) для предотвращения детренированности и подготовки к более интенсивным нагрузкам на поздних этапах [3], [18].
- Прогрессия функциональной нагрузки. Постепенное увеличение сложности упражнений от двусторонних к односторонним, от статических к динамическим, от закрытой кинематической цепи к открытой (с учетом ограничений для конкретных типов повреждений) [11], [18].
Критерии для перехода к следующему этапу включают достижение полной амплитуды движений, силу четырехглавой мышцы не менее 70-80% от здоровой конечности, отсутствие боли и отека при повседневной активности и базовых упражнениях, способность к выполнению функциональных движений с правильной техникой, а также способность к легкому бегу по прямой без боли и хромоты [3], [11], [18].
Поздний этап: мощность и плиометрика

Поздний этап реабилитации обычно начинается через 14-18 недель после операции или травмы и фокусируется на развитии мышечной мощности, скорости, взрывной силы и эксцентрического контроля через плиометрические и баллистические упражнения [3], [11], [18].
Основные цели позднего этапа включают:
- Развитие мышечной мощности. Тренировка способности к быстрому развитию силы (rate of force development) через взрывные концентрические упражнения и плиометрику [3], [18]. Мощность является критическим компонентом для большинства спортивных движений и функциональных активностей высокой интенсивности [3].
- Развитие эксцентрического контроля. Способность контролировать эксцентрические мышечные сокращения при приземлениях, торможении и смене направления движения [3], [11]. Эксцентрический контроль является ключевым для предотвращения повторных травм, особенно при реабилитации после повреждений ПКС [3], [11].
- Прогрессивная плиометрическая тренировка. Систематическая прогрессия плиометрических упражнений от низкоинтенсивных (двусторонние прыжки на месте) к высокоинтенсивным (односторонние прыжки, прыжки в глубину, реактивные прыжки) [3]. Прогрессия осуществляется через увеличение высоты/дистанции прыжков, переход от двусторонних к односторонним упражнениям, увеличение скорости выполнения и уменьшение времени контакта с опорой [3].
- Восстановление специфичных для спорта движений. Постепенное введение элементов спортивной техники с прогрессией от контролируемых условий к более хаотичным и непредсказуемым ситуациям [19], [30]. Включаются упражнения на ловкость, смену направления движения, ускорения и торможения [18], [19].
- Максимизация силы и устранение асимметрии. Продолжение силовой тренировки с целью достижения силы не менее 90% от здоровой конечности (а в идеале — полной симметрии или даже превышения показателей здоровой конечности) [11], [18], [28].
Критерии для перехода к следующему этапу включают силу четырехглавой мышцы не менее 90% от здоровой конечности, симметрию в прыжковых тестах не менее 85-90%, способность к выполнению высокоинтенсивных плиометрических упражнений с правильной техникой приземления, отсутствие боли и отека после интенсивных тренировок, а также психологическую готовность к возвращению к спорту [3], [11], [18], [20].
Финальный этап: возвращение к спорту

Финальный этап реабилитации фокусируется на полном восстановлении спортспецифичных навыков, физической подготовленности и психологической уверенности, необходимых для безопасного возвращения к соревновательной деятельности [18], [20], [30].
Основные цели финального этапа включают:
- Спортспецифичная подготовка. Воспроизведение специфических для вида спорта движений, тактических ситуаций и физиологических требований в условиях, максимально приближенных к соревновательным [18], [30]. Прогрессия от высококонтролируемых упражнений к «хаотичным» ситуациям с элементами непредсказуемости, принятия решений и реакции на внешние стимулы [30].
- Развитие спортивной выносливости. Восстановление способности к выполнению повторяющихся высокоинтенсивных усилий и поддержанию работоспособности на протяжении всей тренировки или соревнования [18], [20]. Включение интервальных тренировок и спортспецифичных метаболических кондиционирующих упражнений [18].
- Психологическая подготовка. Восстановление уверенности в поврежденной конечности, преодоление кинезиофобии (страха движения) и психологическая готовность к возвращению к полноценным тренировкам и соревнованиям [20]. Использование опросников психологической готовности (например, ACL-RSI) для оценки этого аспекта [20].
- Прохождение батареи тестов возвращения к спорту. Комплексная оценка готовности к возвращению к спорту через объективные тесты силы (изокинетическое тестирование, изометрическая динамометрия), мощности (прыжковые тесты), ловкости (тесты на смену направления), движения (качественная оценка биомеханики приземлений и движений) и психологической готовности [11], [18], [20].
- Постепенная интеграция в командные тренировки. Прогрессивное увеличение участия в командных тренировках от индивидуальных упражнений к малым группам, затем к полноценным тренировкам и, наконец, к соревнованиям [18], [20]. Мониторинг тренировочной нагрузки для предотвращения резких скачков нагрузки при возвращении к командным тренировкам [20].
Критерии для возвращения к соревновательной деятельности обычно включают прохождение всех функциональных тестов с показателем симметрии не менее 90% (предпочтительно 95-100%), отсутствие боли и отека после интенсивных спортспецифичных тренировок, высокие показатели по опросникам психологической готовности, успешное выполнение спортспецифичных движений с правильной техникой в условиях усталости и хаоса, а также согласие медицинской команды, тренера и самого спортсмена относительно готовности к возвращению [11], [18], [20].
Рекомендуемая скорость увеличения нагрузки
Вопрос оптимальной скорости увеличения нагрузки в реабилитации является одним из наиболее важных и в то же время наименее стандартизированных аспектов реабилитационной практики. В отличие от некоторых областей спортивной тренировки, где применяются относительно универсальные правила (например, «правило 10%» для увеличения беговых объемов), в реабилитации после травм и операций рекомендации более индивидуализированы и основаны на множественных факторах.
Отсутствие универсальных числовых правил
Анализ современной научной литературы показывает отсутствие консенсуса относительно универсальных числовых правил для увеличения нагрузки в реабилитации. Международные экспертные консенсусы и современные обзоры отмечают ограниченное согласие относительно точных дозировок нагрузки и темпов прогрессии, рекомендуя вместо этого индивидуализированную прогрессию, основанную на функциональных возможностях пациента и его симптоматике [20], [21], [23].
Это отсутствие универсальных правил отражает сложность и многофакторность реабилитационного процесса. Оптимальная скорость прогрессии зависит от типа ткани (связка, сухожилие, мышца, хрящ, кость), характера повреждения (полный или частичный разрыв, ушиб, перелом), типа хирургического вмешательства (реконструкция, восстановление, резекция), индивидуальных характеристик пациента (возраст, пол, исходный уровень подготовки), а также текущей фазы заживления [21], [23], [29].
Попытки применения простых процентных правил (например, увеличение нагрузки на 10% в неделю) в реабилитации могут быть неадекватными, поскольку они не учитывают нелинейный характер процессов заживления и адаптации, а также качественные изменения в типе нагрузки (например, переход от силовых упражнений к плиометрическим представляет собой не просто количественное, но и качественное изменение нагрузки) [3], [17], [21].
Осторожность на ранних этапах
На ранних этапах реабилитации, когда ткани наиболее уязвимы, рекомендуется особая осторожность в отношении величины и скорости нагрузки. Следует избегать высоких величин деформации тканей и высоких скоростей нагружения до достижения определенных этапов заживления и контроля симптомов [3], [12], [21].
В первые недели после операции или травмы акцент делается на контролируемых, низкоинтенсивных активностях, которые обеспечивают необходимую механическую стимуляцию для заживления без риска повреждения восстанавливающихся тканей [1], [12], [21]. Например, при реабилитации после реконструкции ПКС в первые 6 недель рекомендуются изометрические и концентрические упражнения с ограниченной амплитудой движения, избегая высоких нагрузок на трансплантат [1], [12].
Прогрессия нагрузки на этом этапе должна быть очень постепенной и тщательно контролируемой. Появление или усиление боли, отека или других симптомов является сигналом для снижения нагрузки или временного возвращения к предыдущему уровню [1], [18]. Использование визуальной аналоговой шкалы боли и ежедневного измерения обхвата конечности для мониторинга отека рекомендуется в качестве простых инструментов контроля [28].
Постепенное масштабирование интенсивности
По мере прогрессирования реабилитации и заживления тканей становится возможным более агрессивное увеличение нагрузки, однако это увеличение должно оставаться систематическим и контролируемым [3], [17], [18].
Для нейромышечной и плиометрической тренировки рекомендуется поэтапное увеличение интенсивности задач через манипуляцию несколькими переменными: импульсом (масса тела × скорость), временем контакта с опорой, направлением движения (вертикальное, горизонтальное, латеральное), односторонностью/двусторонностью упражнений и степенью предсказуемости/контроля [3], [30].
Конкретная прогрессия плиометрических упражнений может включать следующие этапы: двусторонние прыжки на месте с акцентом на мягкое приземление (фаза 1, обычно 10-14 недель после реконструкции ПКС), двусторонние прыжки вперед/назад и латеральные прыжки (фаза 2, 15-18 недель), односторонние прыжки на месте и прыжки в длину (фаза 3, 19-22 недели), и, наконец, высокоинтенсивные реактивные прыжки и прыжки в глубину (фаза 4, после 22 недель) [3].
Важно отметить, что переход между этими фазами определяется не только временем, но и достижением конкретных критериев силы, контроля движения и отсутствия симптомов [3]. Качество выполнения упражнений должно сохраняться при каждом увеличении интенсивности; появление компенсаторных движений или ухудшение техники является показанием для снижения интенсивности [3], [19].
Объективный мониторинг прогресса
Вместо применения фиксированных процентных правил увеличения нагрузки, современная практика рекомендует использование объективных измеримых критериев для принятия решений о прогрессии [1], [11], [18].
Ключевые параметры для мониторинга включают:
- Амплитуда движений. Регулярное измерение активной и пассивной амплитуды движений в суставе с использованием гониометрии [1], [11]. Достижение полной амплитуды движений (особенно полного разгибания) является важным критерием для прогрессии [1], [11].
- Объем конечности. Измерение обхвата конечности для контроля отека, которое может указывать на воспалительную реакцию на нагрузку [28]. Стабильный или уменьшающийся объем конечности поддерживает прогрессию, в то время как увеличение объема может указывать на чрезмерную нагрузку [28].
- Мышечная сила. Объективное измерение силы с использованием изокинетического тестирования, изометрической динамометрии или ручной динамометрии [11], [18], [28]. Расчет индекса симметрии конечностей (LSI — Limb Symmetry Index) для количественной оценки асимметрии [11], [18].
- Функциональные тесты. Прыжковые тесты (single-leg hop for distance, triple hop, crossover hop, timed hop) для оценки функциональной мощности и контроля [11], [18], [20]. Тесты на ловкость и смену направления для оценки динамического контроля [18], [20].
- Качество движения. Качественная оценка биомеханики функциональных движений (приседания, выпады, приземления) с использованием стандартизированных шкал оценки движения [19], [20]. Видеоанализ может быть полезен для детальной оценки кинематики [19].
- Субъективные показатели. Опросники, оценивающие боль, функцию, качество жизни и психологическую готовность (например, IKDC, KOOS, ACL-RSI) [18], [20].
Решение об увеличении нагрузки принимается на основе комплексной оценки этих параметров, а не на основе одного изолированного показателя или фиксированного временного интервала [11], [18], [20].
Практические рекомендации
На основе анализа литературы можно сформулировать следующие практические рекомендации по скорости увеличения нагрузки в реабилитации:
- КОП. Увеличивайте нагрузку только после достижения конкретных критериев для текущего этапа реабилитации [1], [11], [18]. Не форсируйте прогрессию на основе календарных сроков, если объективные показатели не соответствуют требованиям [11], [18].
- Приоритет качества над количеством. Увеличивайте нагрузку только при сохранении правильной техники выполнения упражнений [18], [19], [30]. Появление компенсаторных движений является сигналом для снижения нагрузки до уровня, при котором техника остается правильной [19], [30].
- Последовательность прогрессии. Сначала увеличивайте объем (количество повторений и подходов) при умеренной интенсивности, затем постепенно повышайте интенсивность (сопротивление, скорость), и только после достижения достаточной базы переходите к высокоинтенсивным и спортспецифичным упражнениям [3], [17], [21].
- Мониторинг реакции на нагрузку. Оценивайте реакцию пациента на нагрузку в течение 24-48 часов после тренировки [18], [21]. Отсутствие увеличения интенсивности боли и отека поддерживает дальнейшую прогрессию, в то время как появление или усиление симптомов требует снижения нагрузки [18], [21].
- Индивидуализация темпов прогрессии. Учитывайте тип ткани, характер повреждения, хирургический протокол (если применимо), индивидуальные характеристики пациента и его функциональные цели при определении скорости прогрессии [17], [21], [29]. Более консервативная прогрессия требуется при восстановлении тканей (например, восстановление мениска) по сравнению с резекцией (менискэктомия) [29].
- Постепенность при переходе между качественно различными типами нагрузки. Переход от силовых упражнений к плиометрическим, от контролируемых условий к хаотичным, от индивидуальных упражнений к командным тренировкам должен быть постепенным с периодом адаптации на каждом новом уровне [3], [18], [30].
Избегание резких скачков нагрузки. Особенно важно при возвращении к командным тренировкам и соревнованиям, когда существует риск резкого увеличения нагрузки [20]. Постепенное увеличение участия в командных тренировках (например, от 25% к 50%, затем к 75% и, наконец, к 100% участия) может помочь избежать перегрузки [20].
Обсуждение и клиническое применение
Анализ современной литературы по прогрессии нагрузки в реабилитации выявляет несколько важных тенденций и областей для клинического применения.
- Переход к КОП. Наиболее значимым изменением в реабилитационной практике последних десятилетий является переход от жестких протоколов, основанных на временных рамках, к гибким критериально-ориентированным подходам [1], [11], [17], [18]. Этот переход отражает растущее понимание индивидуальной вариабельности процессов заживления и адаптации, а также важности функциональных результатов над календарными сроками [11], [17]. Клиницисты должны быть готовы адаптировать стандартные протоколы к индивидуальным потребностям и прогрессу каждого пациента [17], [21].
- Интеграция биологических и биомеханических принципов. Современная реабилитация требует понимания как биологических процессов заживления тканей, так и биомеханических принципов нагрузки [21], [23]. Оптимальная прогрессия нагрузки должна обеспечивать достаточную механическую стимуляцию для адаптации тканей без превышения их текущей прочности [21], [23]. Это требует от клиницистов знания временных рамок заживления различных тканей и способности оценивать механические нагрузки, создаваемые различными упражнениями [21], [23].
- Важность нейромышечного контроля. Восстановление силы само по себе недостаточно для безопасного возвращения к активности; необходимо также восстановление нейромышечного контроля и качества движения [3], [11], [19]. Дефициты нейромышечного контроля могут сохраняться даже после восстановления мышечной силы и являются фактором риска повторных травм [11], [19]. Это подчеркивает необходимость включения нейромышечной тренировки на всех этапах реабилитации и оценки качества движения как критерия для прогрессии [3], [19].
- Психологические аспекты реабилитации. Растущее признание получает важность психологических факторов в реабилитации и возвращении к спорту [20]. Кинезиофобия (страх движения), низкая уверенность в поврежденной конечности и психологическая неготовность к возвращению к спорту могут препятствовать оптимальному восстановлению даже при хороших физических показателях [20]. Включение оценки психологической готовности в батарею тестов возвращения к спорту и, при необходимости, психологическая поддержка должны быть частью комплексной реабилитационной программы [20].
- Ограничения доказательной базы. Несмотря на значительный прогресс в понимании принципов реабилитации, многие аспекты прогрессии нагрузки остаются недостаточно изученными. В частности, отсутствуют высококачественные рандомизированные контролируемые исследования, сравнивающие различные темпы прогрессии нагрузки и их влияние на функциональные результаты и риск повторных травм [20], [21]. Большинство рекомендаций основаны на экспертном консенсусе, биомеханических принципах и экстраполяции данных из смежных областей, а не на прямых доказательствах высокого уровня [20], [21]. Это подчеркивает необходимость дальнейших исследований для оптимизации реабилитационных протоколов.
- Индивидуализация как необходимость. Отсутствие универсальных числовых правил для прогрессии нагрузки не является недостатком, а скорее отражает сложность и индивидуальность реабилитационного процесса [17], [21]. Эффективная реабилитация требует индивидуализированного подхода, учитывающего множество факторов, специфичных для каждого пациента [17], [21]. Это требует от клиницистов развитых навыков клинического мышления, способности интегрировать информацию из различных источников (объективные измерения, субъективные отчеты пациента, знание биологии заживления) и принимать обоснованные решения о прогрессии [17], [21].
- Мультидисциплинарный подход. Оптимальная реабилитация часто требует сотрудничества между различными специалистами: хирургами-ортопедами, физическими терапевтами, спортивными тренерами, специалистами по спортивной медицине и, при необходимости, психологами [20]. Четкая коммуникация между членами команды и согласованность в подходах к прогрессии нагрузки являются важными для успешных результатов [20].
Заключение
Прогрессия нагрузки при реабилитации после травм и операций представляет собой сложный процесс, требующий баланса между стимуляцией адаптации и защитой заживающих тканей. Современная практика основывается на критериально-ориентированном подходе, при котором решения о прогрессии принимаются на основе объективных функциональных показателей, а не жестких временных рамок.
Основные принципы прогрессии нагрузки включают КОП, внимание к биологическим процессам заживления тканей, применение принципа прогрессивной перегрузки с контролем, приоритет нейромышечного контроля и качества движения, а также индивидуализацию и постоянный мониторинг прогресса.
Реабилитационный процесс традиционно разделяется на четыре основных этапа, каждый из которых имеет специфические цели: ранний этап защиты и активации (контроль симптомов, восстановление амплитуды движений и базовой мышечной активации), промежуточный этап силы и выносливости (восстановление мышечной силы и функциональных движений), поздний этап мощности и плиометрики (развитие взрывной силы и эксцентрического контроля), и финальный этап возвращения к спорту (спортспецифичная подготовка и психологическая готовность).
В отношении скорости увеличения нагрузки современная литература не поддерживает универсальные числовые правила (такие как «правило 10%»), вместо этого рекомендуя индивидуализированную прогрессию, основанную на объективных критериях, мониторинге симптомов и функциональных возможностях пациента. Особая осторожность требуется на ранних этапах реабилитации, когда ткани наиболее уязвимы, с постепенным увеличением агрессивности прогрессии по мере заживления тканей и улучшения функциональных показателей.
Клиническое применение этих принципов требует от специалистов развитых навыков клинической оценки, понимания биологии заживления тканей и биомеханики нагрузки, а также способности интегрировать объективные измерения с субъективными отчетами пациента для принятия обоснованных решений о прогрессии. Мультидисциплинарный подход и четкая коммуникация между членами реабилитационной команды являются важными компонентами успешной реабилитации.

Георгий Темичев — врач по лечебной физкультуре и спортивной медицине, реабилитолог.