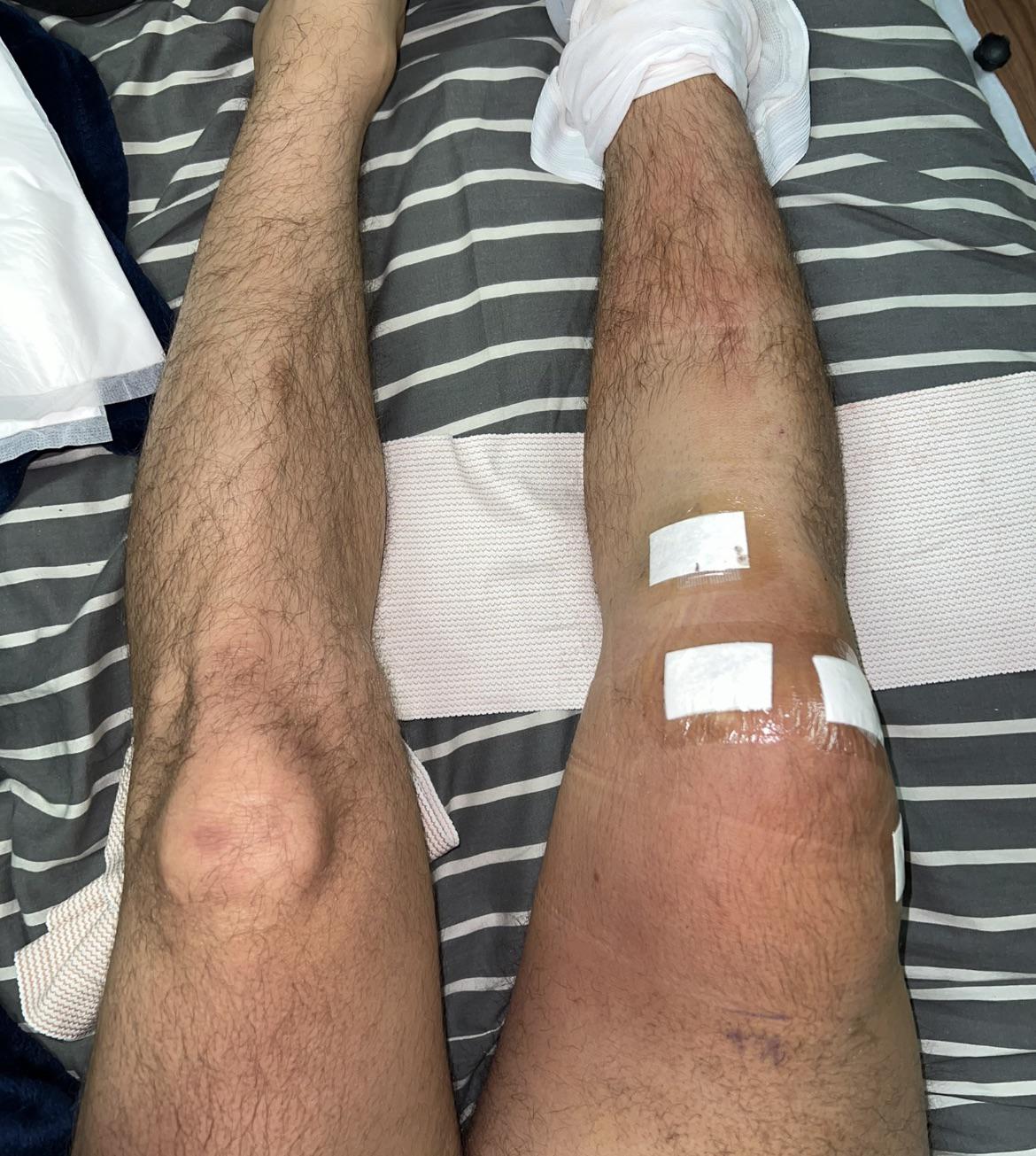
Передняя крестообразная связка (ПКС) является ключевой структурой в кинематике коленного сустава. Она противостоит передней трансляции большеберцовой кости и разнообразным вращательным силам. ПКС обеспечивает примерно 85% общей сдерживающей силы при передней трансляции. Она предотвращает чрезмерную медиальную и латеральную ротацию голени, а также варусные и вальгусные нагрузки (Matsumoto, 2001). Кроме того, благодаря наличию множества механорецепторов ПКС выполняет проприоцептивную функцию (Singh, 2020). Поэтому повреждение ПКС может рассматриваться как нейрофизиологическая дисфункция, а не как простая механическая травма опорно-двигательного аппарата (Courtney, 2006; Kapreli, 2009). Вследствие такой сложной роли ПКС в кинематике коленного сустава при ее повреждении наблюдаются как клинические признаки, так и субъективное ощущение нестабильности, что требует проведения комплексной программы реабилитации (van Melick, 2016). Травмы ПКС являются относительно распространенными повреждениями колена среди спортсменов (Nagano, 2009), а вероятность такой травмы у женщин в 2-8 раз выше, чем у мужчин (Myer, 2013; Yoo, 2010).
Подробнее о повреждении ПКС можно почитать здесь.
Травмы ПКС могут варьироваться от легких (например, небольшие разрывы/растяжения) до тяжелых (когда связка полностью разорвана) (William, 2004). При полном разрыве ПКС и наличии клинических и субъективных признаков нестабильности необходима ее хирургическая реконструкция. Однако не всегда очевидно, что реконструкция ПКС автоматически приведет к возвращению к уровню активности до травмы.
Восстановление после травмы ПКС возможно как консервативным, так и хирургическим путем.
Клинически значимая анатомия
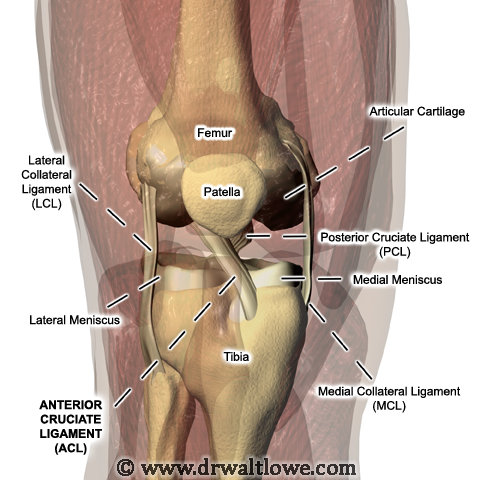
ПКС — это полоса плотной соединительной ткани, которая берет начало от задне-медиального угла медиального края латерального мыщелка бедренной кости, проходит в межмыщелковой выемке и прикрепляется перед межмыщелковым возвышением большеберцовой кости, сливаясь с передним рогом медиального мениска. Таким образом, ПКС проходит спереди, медиально и дистально через сустав, соединяя бедренную и большеберцовую кости. При этом она поворачивается латерально вокруг своей оси.
Наш Telegram-канал: https://t.me/kinesiopro
Плотность кровеносных сосудов в связках неоднородна. В ПКС аваскулярная зона расположена в фиброзно-хрящевой ткани передней части, где связка обращена к переднему краю межмыщелковой выемки (Petersen, 1999). Совпадение плохой васкуляризации и наличия фиброзного хряща также наблюдается в скользящих сухожилиях в областях, которые подвергаются компрессионным нагрузкам, что играет определенную роль в плохом потенциале заживления ПКС (Petersen, 1999).
Общие соображения
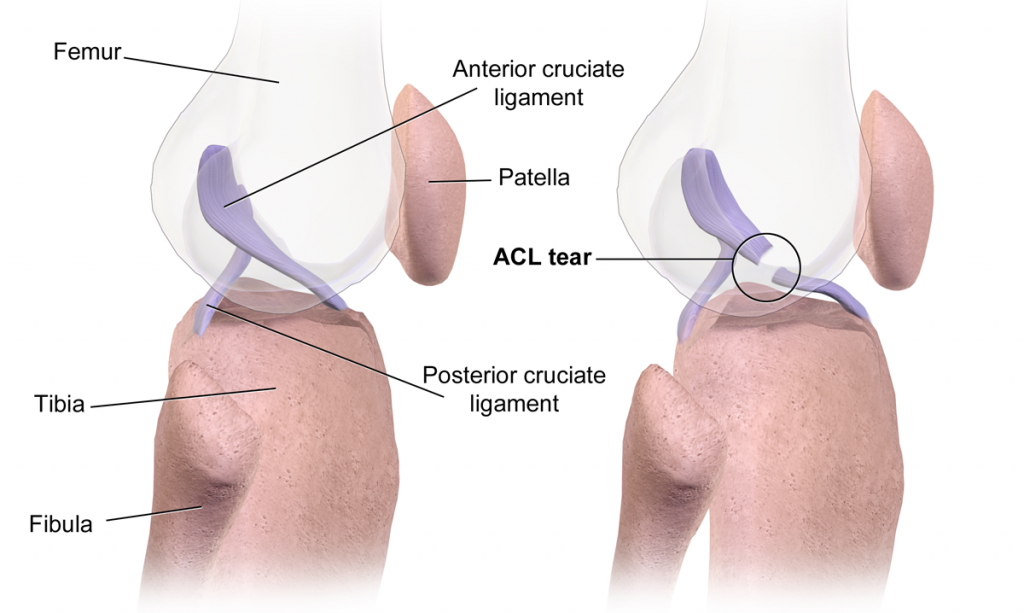
За последнее десятилетие реабилитация после травмы ПКС претерпела значительные изменения. Интенсивные исследования биомеханики травмированного и оперированного колена привели к тому, что от методик начала 1980-х годов, характеризующихся использованием гипса, отсрочкой нагрузки на ногу и ограничением амплитуды движений, перешли к современной программе ранней реабилитации с немедленным восстановлением амплитуды движений и упражнениями с отягощением (van Melick, 2016).
Реабилитация после травмы ПКС предусматривает как консервативные, так и хирургические варианты. Консервативное лечение поврежденной ПКС может быть лучшим выбором для малоподвижных пациентов. Действительно, возраст пациента, уровень физической активности и прежде всего субъективные симптомы нестабильности в повседневной жизни должны учитываться при принятии решения о необходимости или невозможности реконструкции ПКС (Konrads, 2016; Mall, 2016). В этих случаях физиотерапевтическая программа полного восстановления амплитуды движений, комплексная программа укрепления и восстановления проприоцепции и тренировки нормальной ходьбы может быть лучшим реабилитационным протоколом. Однако если симптоматическая нестабильность колена не уменьшается ни после физической терапии, ни после корректировки активности, рекомендуется реконструкция ПКС. Это может предотвратить многократные вмешательства из-за дальнейшего повреждения менисков и суставного хряща (Meuffels, 2012).
Необходимо помнить, что травмы ПКС редко происходят изолированно. Наличие и степень других повреждений могут повлиять на способ лечения поврежденной ПКС. Действительно, механизм травмы может повредить также медиальную коллатеральную связку или мениск. Другими сопутствующими повреждениями могут быть микропереломы или ушибы костей, как с повреждениями хондральной ткани, так и без них (Yoon, 2011; Shekhar, 2020). В этих случаях программа восстановления ПКС должна быть нестандартной и учитывать сопутствующие заболевания.
Основные цели общей реабилитации после травмы ПКС:
- Добиться полной амплитуды движений коленного сустава.
- Восстановить мышечную силу и проприоцепцию.
- Добиться хорошей функциональной стабильности.
- Достичь наилучшего возможного функционального уровня (ходьба, бег, прыжки и т.д.).
- Снизить риск повторной травмы.
- Возвращение в спорт.
Фазы реабилитации после травмы ПКС
Физиотерапевтическое вмешательство можно разделить на фазы:
- Острая стадия.
- Дооперационный этап или консервативное лечение.
- Послеоперационный этап.
- Возвращение к занятиям спортом.
Острая стадия
После травмы ПКС, независимо от того, будет ли проведена операция или нет, физиотерапевтическое лечение должно быть направлено на восстановление амплитуды движений, силы, проприоцепции и стабильности. В острой стадии следует использовать протоколы «PRICE» или «PEACE AND LOVE», чтобы уменьшить отек и боль, попытаться добиться восстановления амплитуды движений и уменьшить выпот в суставе. Для купирования боли и отека могут использоваться соответствующие противовоспалительные препараты (van Melick, 2016).
Показания к использованию костылей и, в конечном итоге, коленного иммобилизатора могут быть уместны у некоторых пациентов. Однако длительное использование ортеза должно быть ограничено, чтобы избежать атрофии квадрицепса (Meuffels, 2012).
Нейромышечное торможение четырехглавой мышцы, вызванное внутрисуставным выпотом, может оказать негативное влияние на ее укрепление. В любом случае упражнения должны способствовать увеличению амплитуды движений, начальному укреплению четырехглавой мышцы и хамстрингов, а в конечном итоге — проприоцепции (van Melick, 2016; Meuffels, 2012). Примечательно, что изменение силы и проприоцепции происходят как в травмированной, так и в неповрежденной конечности (Suter, 2001). Для оптимизации предоперационного периода в острый и ранний подострый периоды после травмы рекомендуются следующие рекомендации (P. J. Millett, 2010; van Grinsven, 2010; Savio, 1999):
- Полное разгибание достигается путем выполнения:
- Пассивное разгибание колена: физиотерапевт может обеспечить пассивное разгибание колена как с помощью мануальной терапии, так и с помощью обучающих упражнений, добавляя рычаг для мягкого разгибания.
- Самомобилизация надколенника.
- Опоры для пяток.
- Упражнение «вис в упоре лежа».
- Статические упражнения на квадрицепсы/подъем прямой ноги.
- Сгибание достигается путем выполнения:
- Пассивное сгибание колена: физиотерапевт может обеспечить пассивное сгибание колена как с помощью мануальной терапии, так и с помощью обучающих упражнений, добавляя рычаг для мягкого силового сгибания.
- Сгибание колена в положении лежа (мягкие упражнения с отталкиванием).
- Скольжения по стене.
- Скольжение пятками.
- Сгибание и разгибание колена в положении сидя.
- Тыльное и подошвенное сгибание стопы, циркумдукция.
- Укрепление средней ягодичной мышцы в положении лежа на боку.
- Укрепление большой ягодичной мышцы в положении лежа на животе.
- Перенос веса в положении стоя (вперед/назад, в стороны).
Также доказано, что нейромышечная электростимуляция в сочетании с упражнениями более эффективна в увеличении силы квадрицепса, чем только упражнения (Kyung-Min, 2010).
Также может быть полезно рассмотреть возможность наложения тейпов для обеспечения стабильности и уменьшения отека (Balki, 2016).
Не существует четкого перехода от острой стадии к предоперационной. Каждая стадия может длиться несколько дней или несколько месяцев до операции. Конец острой стадии наступает, когда пациент восстанавливает полную амплитуду движения колена при разгибании и не менее 110 градусов при сгибании или практически нормальную походку.
Дооперационный этап
Наиболее часто тугоподвижность коленного сустава возникает, когда операция на ПКС выполняется при наличии отека колена, боли и ограничении амплитуды движений.
Риск развития тугоподвижности коленного сустава после операции можно значительно снизить, если отложить операцию до тех пор, пока не пройдет острая фаза воспаления, не спадет отек, не будет достигнут нормальный или близкий к нормальному диапазон движения (особенно разгибания) и не восстановится нормальная ходьба (Duncan, 2016). Однако все современные руководства (Meuffels, 2012; van Melick, 2016) сходятся в том, что показанием к реконструкции является сохраняющаяся нестабильность колена с соответствующими жалобами. Этот диагноз трудно поставить в острой стадии. Руководство рекомендует не выполнять реконструкцию ПКС в первые недели после травмы, чтобы свести к минимуму риск операции у бессимптомного пациента.
Как только острая стадия закончится, важно как можно лучше подготовить колено к операции, чтобы оптимизировать результат. Основное внимание необходимо уделить силе и проприоцепции. Несмотря на это, физический терапевт должен поддерживать травмированное колено в состоянии покоя, улучшая амплитуду движения при минимальном отеке.
В течение нескольких недель до операции можно применять протокол RICE и электротерапию, чтобы добиться полной амплитуды движений и уменьшить выпот в суставе. У пациента также должна быть нормальная походка: для этого полезно проанализировать движение ноги как в фазе переноса при ходьбе, так и в фазе поры на одной ноге. Это поможет пациенту быстрее восстановить подвижность и силу после операции (Eitzen, 2010).
Продолжительность этого дооперационного этапа может длиться как несколько дней, так и несколько недель. В связи с этим роль физического терапевта заключается также в поддержании комплаентности пациента. По этой причине программа реабилитации должна иметь измеримые еженедельные цели по улучшению мышечной силы и кондиции, увеличению амплитуды движений и улучшению проприоцепции. Это поможет сформулировать новые цели, которые будут достигаться неделю за неделей: комплаентность к лечению будет поддерживаться за счет достижения пациентом этих целей (Della, 2020).
На дооперационном этапе важно предложить пациенту различные способы укрепления мышечной силы и проприоцепции. В связи с этим хорошим решением может стать предоставление пациенту двух различных планов упражнений для выполнения в тренажерном зале и дома. Однако очень важно давать травмированному колену субмаксимальные нагрузки, чтобы избежать его отека или повторной травмы, связанной с отсутствием нормальной проприоцепции.
- Получите и поддерживайте полную амплитуду разгибания и продолжайте увеличивать амплитуду сгибания с минимальным отеком.
- Увеличивайте мышечную силу: после достижения 110 градусов сгибания можно приступать к работе над мышечной силой. Примерами упражнений являются:
- плавание (избегайте плавания брассом);
- занятия на тренажерах с низким воздействием, например, на эллиптическом кросс-тренажере, стационарном велотренажере и беговой дорожке;
- занятия на тренаже для жима ногами;
- сгибание коленей в тренажере;
- упражнения с отягощением, такие как приседания, выпады, степ-тренировки.
- Улучшайте проприорецепцию:
- стояние на одной ноге;
- стояние на одной ноге на нестабильной поверхности или добавление элемента нестабильности (бросание или ловля мяча, достижение целей и т.д.);
- подготовка к контролируемым прыжкам.
- Поддерживайте высокую комплаентность к реабилитационной программе (Della, 2020).
- Психологическая подготовка: пациент должен знать, чего ожидать от операции, и понимать этапы реабилитации после операции (Millett, 2010; Cascio, 2013).
После операции
Реконструкция ПКС претерпела значительные изменения за последнее десятилетие. Для анатомической реконструкции разорванной ПКС используются различные ткани/трансплантаты. Наиболее часто используются аутотрансплантаты (из сухожилия надколенника или сухожилий хамстрингов) и иногда аллотрансплантаты (взятые у трупов). Процесс «лигаментирования» трансплантатов требует предосторожности в плане нагрузки и физической активности (Pauzenberger, 2013). Однако, похоже, что ремоделирование новой ПКС — это процесс, который продолжается в течение 9 лет и более. Более того, похоже, что это процесс адаптации, а не полного восстановления (Mayr, 2018). Несмотря на это, существенных различий в физиотерапевтическом подходе на послеоперационном этапе между трансплантатами нет.
Рассматривайте боль, отек, мышечную контрактуру, ограничение амплитуды движений и изменение паттерна ходьбы как индикаторы хорошего исхода. На послеоперационном этапе важны три фактора:
- Раннее конечное разгибание колена наравне с контралатеральной стороной.
- Раннее отягощение.
- Упражнения на укрепление в условиях открытой и закрытой кинематической цепи.
Раннее разгибание колена закладывает основу для всей программы реабилитации.
Частота возникновения сгибательной контрактуры колена с сопутствующей слабостью квадрицепса и дисфункцией разгибательного механизма после реконструкции ПКС значительно снизилась при ускоренном разгибании колена сразу после операции.
В соответствии с руководством по реабилитации ПКС хорошая физиотерапевтическая программа зависит от достижения целей неделя за неделей.
1-я неделя
- Для уменьшения отека можно использовать холод и возвышенное положение (Everhart, 2015; Wierike, 2012; Gobbi, 2006). В конечном счете, для достижения целей реабилитации можно использовать лекарственные или обезболивающие препараты в соответствии с рекомендациями врача.
- Целью является полное разгибание колена и 70 градусов сгибания к концу первой недели.
- Используйте отрез и костыли по согласованию с хирургом и только в случае необходимости. Фактически, ношение коленного ортеза не имеет дополнительного лечебного значения после реконструкции ПКС (Wright, 2007). Авторы постепенно сокращают список показаний для его использования (I Eitzen, 2010; van Grinsven, 2010). Есть данные, что послеоперационное ношение ортеза не дает значительных преимуществ по сравнению с отсутствием ортеза (Rick, 2008). Необходимость послеоперационного ношения функционального ортеза и консенсус в отношении продолжительности его ношения во многих реабилитационных протоколах ставится под сомнение. Harilainen и др. (2006) сравнили эффект функциональной фиксации после реконструкции ПКС с использованием трансплантата из сухожилия надколенника с отсутствием фиксации после операции. Не было выявлено существенной разницы в функциональных результатах, степени стабильности или изокинетическом мышечном моменте через 1 и 2 года после операции между двумя группами. В аналогичном исследовании Risberg и др. (2008) не обнаружили существенных различий в стабильности коленного сустава, амплитуде движений, мышечной силе, функциональных тестах колена и уровне боли.
- Разнонаправленная мобилизация надколенника должна быть включена в программу лечения как минимум в течение 8 недель. Другие мобилизационные упражнения в первые 4 недели — пассивное разгибание колена (без гиперэкстензии), пассивная и активная мобилизация в направлении сгибания.
- Укрепляющие упражнения для икроножных мышц, хамстрингов и четырехглавой мышцы (медиальная широкая мышца бедра) можно выполнять в положении лежа на спине или на животе.
- Изометрические упражнения на квадрицепс безопасны с первой послеоперационной недели (Isberg, 2006). Ранняя весовая нагрузка на пораженную ногу является полезной и может уменьшить пателлофеморальную боль. Раннее движение безопасно и может помочь избежать проблем с последующим артрофиброзом. Непрерывное пассивное движение не является оправданным для улучшения результатов реабилитации пациентов. Минимально контролируемая физическая терапия у отдельных мотивированных пациентов представляется безопасной без значительного риска осложнений (van Melick, 2016).
3-4 неделя
- Нет никаких доказательств того, что после первой недели полезно использовать холод и возвышенное положение.
- Первая цель — поддерживать полное разгибание и увеличивать степень сгибания колена неделю за неделей.
- Постарайтесь аккуратно увеличить фазу опоры в попытке ходить с одним костылем. При хорошем контроле хамстрингов/квадрицепса использование костылей можно сократить раньше.
- Укрепляющие упражнения для икроножных мышц, хамстрингов и четырехглавой мышцы (медиальная широкая мышца бедра) можно выполнять сидя, используя стационарный велосипед или легкие гантели. Ход выполнения упражнений зависит от боли, отека и контроля квадрицепса.
- Начало тренировок квадрицепса в эксцентрическом режиме (в условиях закрытой кинематической цепи) с 3 недели после реконструкции ПКС безопасно и способствует большему увеличению силы квадрицепса, чем тренировки в концентрическом режиме (Gokeler, 2014).
- У некоторых пациентов с хорошим контролем хамстрингов/квадрицепсов можно действительно попытаться выполнить некоторые упражнения в условиях закрытой цепи (полуприседания, хип хиндж, степ-апы). Обычно эти упражнения выполняют пациенты, которые длительное время тренировались по хорошей дооперационной программе.
Сила квадрицепса усиливается при раннем разгибании и весовой нагрузке. Сочетание раннего разгибания колена, ранней весовой нагрузки и выполнения упражнений на квадрицепс в закрытой цепи позволяет пациенту пройти послеоперационный реабилитационный период в довольно быстром темпе без ущерба для стабильности колена (Millett, 2010).
5 неделя
- Пассивная мобилизация должна нормализовать подвижность, но сгибание еще не должно быть полным.
- Тонизация хамстрингов и квадрицепсов может начинаться с большей интенсивности как в упражнениях с открытой, так и с закрытой цепью. Упражнения следует начинать с легкой интенсивности (50% от максимального усилия), а затем постепенно увеличивать до 60-70%. Упражнения в замкнутой цепи следует начинать с менее ответственных позиций (например, жим ногами), а затем переходить к более напряженным исходным позициям (например, приседания). Прогресс упражнений зависит от интенсивности боли, отека и контроля квадрицепса.
- Упражнения на развитие проприоцепции и координации могут усложняться, если общая сила хорошая. Сюда входят упражнения на баланс на досках и бордах.
Послеоперационная фаза 1 (1-5 недель)
Примеры упражнений для обучения самомобилизации коленного сустава и силовых упражнений для квадрицепсов и хамстрингов (Henkelman, 2014):
1-я неделя: самомобилизация
3-я неделя: укрепляющие упражнения и тренировка ходьбы.
5-я неделя: укрепляющие упражнения.
10-я неделя: динамические упражнения на движение вперед, назад и в стороны.
12-я неделя: динамические упражнения на движение вперед, назад и в стороны.
15-я неделя: спринт, прыжки, упражнения с резким изменением направления движения.
10 неделя
- Прогрессия нагрузки является основополагающей с этого момента.
- Упражнения на проприоцепцию и координацию могут быть более специфичными для индивидуальных спортивных потребностей пациента. Если пациент не желает возвращаться в спорт, эти упражнения должны соответствовать активности его повседневной жизни (подъем по лестнице, ходьба в гору или под гору, катание на коньках, плавание и т.д.).
- В программу восстановления могут быть включены динамические движения вперед, назад и в стороны, а также изокинетические упражнения (van Grinsven, 2010).
3-й месяц
- Через 3 месяца пациент может перейти к функциональным упражнениям, таким как бег и прыжки.
- По мере повышения сложности и интенсивности проприоцептивных и координационных упражнений возможно более быстрое изменение направления движения. Чтобы стимулировать координацию и контроль через афферентную и эфферентную обработку информации, упражнения могут быть усилены за счет вариаций устойчивости поверхности (батут), скорости выполнения упражнения, сложности задачи, сопротивления, выполнения на одной или двух ногах и т.д. (van Grinsven, 2010).
4-5 месяцы
- Конечная цель — максимизировать выносливость и силу стабилизаторов колена, оптимизировать нейромышечный контроль с помощью плиометрических упражнений и добавить специфические для данного вида спорта упражнения.
- Ускорение и замедление, вариации бега и маневров с поворотами и подрезаниями улучшают артрокинетические рефлексы для предотвращения новых травм во время соревнований (Savio, 1999).
Возвращение в спорт
Травма ПКС приводит к статической и функциональной нестабильности, которая вызывает изменения паттерна движения и повышает риск развития остеоартроза. Во многих случаях травма ПКС приводит к преждевременному завершению спортивной карьеры (Kvist, 2004).
Дефицит силы и мощности после операции может быть фактором риска будущих травм и может подспудно настроить спортсменов на неудачу, когда они попытаются вернуться к прежним показателям. Исследователи предполагают, что восстановленная хирургическим путем нога должна работать как минимум на 90% так же, как и нетравмированая нога (Gregory, 2011), прежде чем человек вернется в спорт. Существуют три теста на прыжки, которые могут быть использованы как часть комплексного физического и функционального обследования, чтобы обеспечить не только быстрое, но и безопасное возвращение в спорт после реконструкции ПКС. Эти три теста достаточно чувствительны для выявления разницы между сторонами и могут быть использованы на более поздних стадиях восстановления после операции, чтобы убедиться, что программа упражнений спортсмена успешна в плане возвращения травмированной ноги по крайней мере на уровень нетравмированой ноги (Gregory, 2011).
Спортсмены, перенесшие реконструкцию ПКС, должны быть проинформированы о том, что послеоперационное участие в видах спорта уровня I увеличивает 2-летнюю частоту повторных травм колена более чем в четыре раза. Более позднее возвращение в спорт I уровня и более симметричная сила квадрицепса до возвращения значительно снижают этот показатель (Grindem, 2016).
По мере увеличения силы и тренированности, механизм предыдущей травмы может определять последние фазы реабилитации: реконструкция ПКС, вызванная непрямым механизмом травмы требует подбора упражнений на координацию между голеностопом и коленом или увеличение стабильности мышц кора, а также на улучшение специфических спортивных навыков.
Упражнения в открытой и закрытой кинематической цепи
Упражнения в закрытой кинематической цепи (ЗКЦ) и упражнения в открытой кинематической цепи (ОКЦ) играют важную роль в восстановлении силы мышц (квадрицепсов, хамстрингов) и функциональной стабильности колена.
- ЗКЦ-упражнения стали более популярными, чем ОКЦ-упражнения в реабилитации ПКС. Некоторые врачи считали, что ЗКЦ-упражнения более безопасны, чем упражнения ОКЦ, поскольку они создают меньшую нагрузку на трансплантат ПКС. Кроме того, они также считали, что ЗКЦ-упражнения более функциональны и также одинаково эффективны, как и ОКЦ-упражнения. Например, Bynum и др. (1995) пришли к выводу, что ЗКЦ-упражнения безопасны, эффективны и имеют ряд важных преимуществ по сравнению с ОКЦ-упражнениями.
- Исследование, в котором сравнивалась величина смещения передней большеберцовой кости в колене с дефицитом ПКС во время (1) разгибания колена с сопротивлением (ОКЦ-упражнение), и (2) параллельные приседания (ЗКЦ-упражнение), показало, что такое колено имело значительно большее смещение передней большеберцовой кости во время разгибания от 64° до 10° в упражнении на разгибание колена по сравнению с параллельными приседаниями (Graham, 1993).
- Но в одном исследовании не было обнаружено разницы в нагрузке на интактную ПКС между упражнениями ОКЦ- и ЗКЦ-упражнениями (Keays, 2013).
- В настоящее время трансплантаты ПКС могут реагировать более похоже на интактный ПКС. Поэтому считается, что оба вида упражнений можно выполнять без риска повреждения (van Grinsven, 2010).
- Однако исследование, в котором изучалось влияние ОКЦ- и ЗКЦ-упражнениямй на функциональную активность, пришло к выводу, что обе программы приводят к одинаково долгосрочному хорошему функциональному результату (Perriman, 2018).
- В другом исследовании группа (1) занималась укреплением квадрицепса только с помощью ЗКЦ-упражнений, а группа (2) тренировалась с помощью ЗКЦ плюс ОКЦ-упражнений, начиная с 6-й недели после операции (Heijne, 2007). Казалось, что добавление тренировок в условиях открытой цепи на квадрицепс после реконструкции ПКС приводит к значительному укреплению квадрицепса без снижения стабильности коленного сустава через 6 месяцев, а также к значительно большему числу спортсменов, возвращающихся к своей прежней активности раньше и на том же уровне, что и до травмы. Авторы пришли к выводу, что сочетание ОКЦ- и ЗКЦ-упражнений более эффективно, чем только ЗКЦ-упражнения (Glass, 2010).
- Использование аутотрансплантата из сухожилия надколенника имеет больше шансов вызвать боль в передней части колена, чем использование аутотрансплантата из сухожилий хамстрингов. Поэтому тип аутотрансплантата может подсказать физиотерапевту, как правильно выбрать период, в который следует вводить упражнение на разгибание ноги в положении сидя. В случае использования трансплантата из сухожилий хамстрингов это должно быть выполнено раньше, а в случае трансплантата из сухожилия надколенника — на неделю позже. Рекомендации сходятся в том, что вводить ОКЦ-упражнения следует не ранее, чем через 4 недели после операции (van Melick, 2016; Meuffels, 2012).
- В любом случае важно следить за прогрессией нагрузок на колено, чтобы не спровоцировать боль или гипермобильность. Более поздний систематический обзор (Jewiss, 2016) рандомизированных контролируемых исследований, сравнивающий ОКЦ- и ЗКЦ-упражнения у пациентов после реконструкции ПКС, показал следующее:
- Нет или недостаточно доказательств, чтобы продемонстрировать разницу между ОКЦ и ЗКЦ-упражнениями по показателям боли или гипермобильности сустава. Первое может объясняться (1) недостаточной чувствительностью использованного опросника, (2) недостаточной статистической мощностью анализа или (3) отсутствием разницы по боли, испытываемой пациентами, выполняющих ОКЦ-упражнения по сравнению с ЗКЦ-упражнениями.
- Есть слабые доказательства того, что упражнения в открытой цепи лучше для увеличения силы разгибателей колена, этому противостоят слабые доказательства лучшего активного сгибания колена в упражнениях с закрытой цепью.
Упражнения с открытой кинематической цепью
Характеристика:
- Выполняются без весовой нагрузки.
- Движения, происходящие в одном суставе: изолированные движения, способствующие возникновению большей силы сдвига (Graham, 1993).
- Дистальный сегмент конечности свободен для движения.
- Сопротивление обычно прикладывается к дистальному сегменту.
Упражнения на разгибание колена с открытой кинематической цепью
Эти упражнения играют противоречивую роль в программах реабилитации ПКС, поскольку некоторые исследования показали, что упражнения на экстензию от 60° до 0° сгибания заметно увеличивают переднюю трансляцию большеберцовой кости в колене с дефицитом ПКС, а также деформацию ПКС-трансплантата в реконструированном колене (Eitzen, 2010). Несмотря на эти выводы, упражнения на разгибание в условиях открытой цепи не исключены из программ реабилитации ПКС, поскольку те же исследования показали, что упражнения на разгибание от 90° до 60° сгибания можно выполнять безопасно, без увеличения передней трансляции большеберцовой кости или деформации ПКС-трансплантата.
Короче говоря, упражнения на ОКЦ-экстензию в программах реабилитации ПКС можно безопасно выполнять в диапазоне от 90° до 60° сгибания и, кроме того, эти упражнения полезны для изолированной тренировки квадрицепсов.
Упражнения на сгибание колена с открытой кинематической цепью
Упражнения на ОКЦ-флексию играют важную роль в процессе реабилитации, поскольку исследования показали, что во время этих упражнений не происходит передней трансляции большеберцовой кости или растяжения ПКС-трансплантата. Кроме того, они приводят к изолированному сокращению хамстрингов (Bynum, 1995).
Упражнения с закрытой кинематической цепью
Характеристика:
- Упражнения с весовой нагрузкой.
- Движение в нескольких суставах: сложные движения, которые обычно сопряжены со сжимающими силами (Graham, 1993).
- Дистальный сегмент фиксирован на поверхности: конечность остается в постоянном контакте с неподвижной плоскостью опоры, обычно с полом (Vaes, 2016).
- Сопротивление может оказываться как проксимально, так и дистально: нагружается вся конечность.
Упражнения для коленного сустава, выполняемые в условиях закрытой кинематической цепи
УЗКЦ-уражнения играют важную роль в реабилитации ПКС, поскольку они приводят к коактивации хамстрингов и квадрицепсов, что снижает тибио-феморальные сдвигающие силы. Кроме того, исследования показали, что во время ЗКЦ-упражнений вес тела обеспечивает компрессию тибио-феморального сустава, что также снижает сдвигающие силы (Graham, 1993).
ЗКЦ-упражнения имеют ряд преимуществ по сравнению с ОКЦ-упражнениями
- Увеличение стабильности в коленном суставе (за счет большего сжатия сустава).
- Функциональная нагрузка.
- Хорошая тренировка на координацию.
- Минимальная сдвигающая сила.
- Меньшая нагрузка на ПКС.
- Тренировка всей «разгибательной цепи» (Vaes, 2017)
- Отсутствие селективной тренировки мышц.
- Слабое звено цепи испытывает наибольшую «перегрузку» и, соответственно, наибольший эффект от тренировок.
- Меньше осложнений, например, таких как пателлофеморальные симптомы.
- ЗКЦ-упражнения назначаются раньше, чем ОКЦ-упражнения.
Другие соображения
В ретроспективном, кросс-секционном анализе, проведенном Culvenor и др. (2015), 30% пациентов испытывали пателлофеморальную боль (ПФБ) через 12-15 месяцев после реконструкции ПКС с использованием трансплантата из сухожилий хамстрингов. Причем пациенты в возрасте 27 лет и старше в 2.6 раза чаще сообщали о ПФБ. Поражения пателлофеморального хряща, разрывы мыщелков (что оценивались с помощью артроскопии), уровень активности до травмы, время от травмы до операции и пол не были предикторами послеоперационной ПФБ.
У пациентов с ПФБ не было уменьшения амплитуды движений, но они хуже выполняли прыжки и задания на одной ноге. Эти пациенты также отмечали значительно более низкое качество жизни, плохое отношение к идее возвращения в спорт и повышенную кинезиофобию.
ПФБ важно учитывать, поскольку дезадаптивные, избегающие страха паттерны движения закрепляют боль и функциональную инвалидность, снижая порог болевых ощущений. Рекомендуется использовать соответствующий язык во время реабилитации и «психосоциальные» мероприятия.