Тазобедренный сустав
28.12.2025

Семинар о тазовой боли
07.11.2025

ЛФК для тазобедренного сустава
07.11.2025
Курс для суставов и связок
16.11.2023

Раннее укрепление абдукторов бедра после тотальной артропластики тазобедренного сустава
05.11.2023
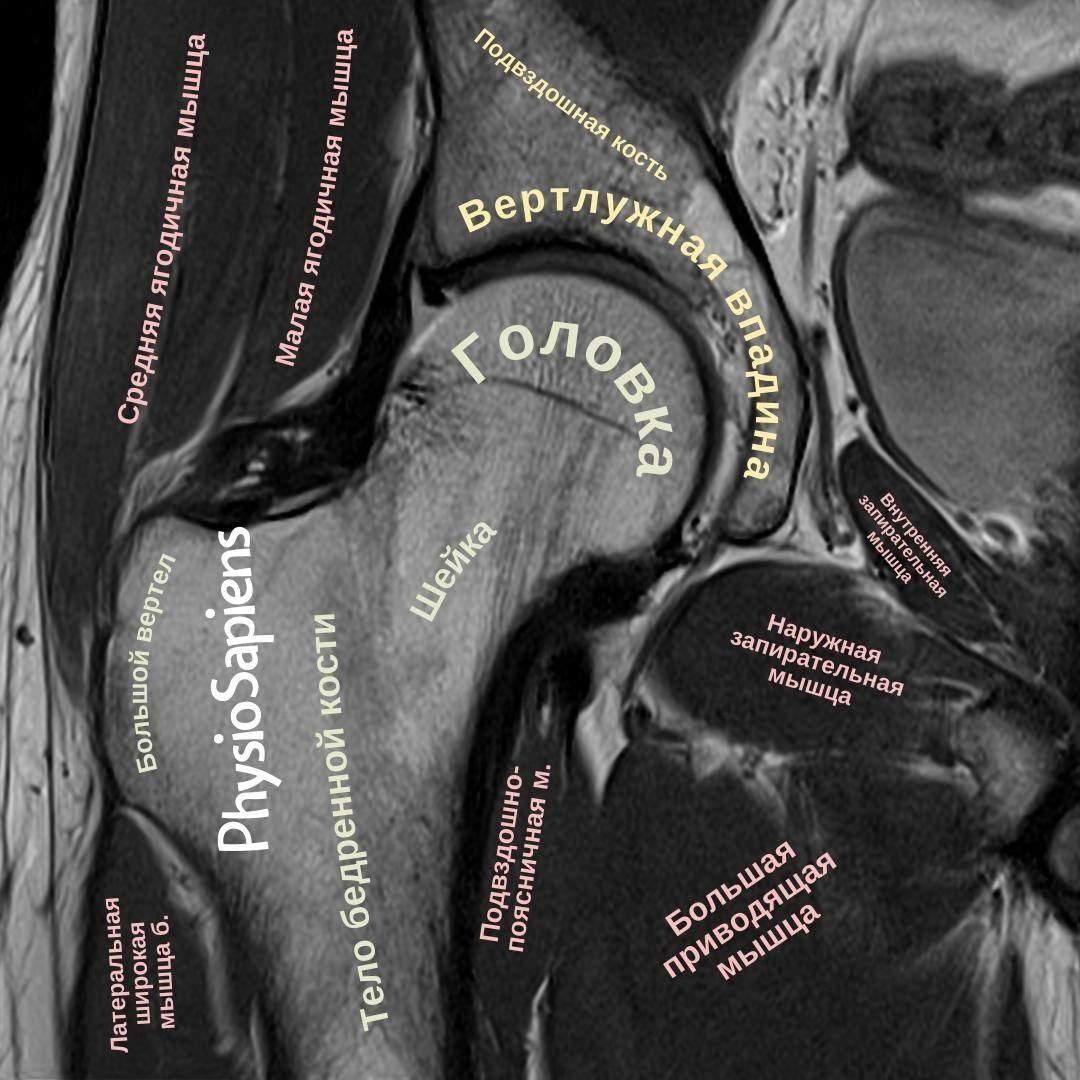
Инъекционное введение препаратов при боли в тазобедренном суставе: варианты, преимущества и риски
23.10.2023