Цель этих клинических рекомендаций — описать новые научно обоснованные методы физической терапии, включая патоанатомические особенности, обследование, диагностику / классификацию и рекомендации по лечению заболеваний мышечно-скелетной системы, связанных с болью в шее (БШ). В 2017 году Ортопедическая секция Американской ассоциации физической терапии (APTA) пересмотрела предыдущее руководство по лечению БШ от 2008 года и подготовила новое резюме рекомендаций и указаний из современной рецензируемой литературы (Blanpied, 2017).
БШ не имеет общего клинического определения (Moffett, 2006). Наиболее часто БШ определяется как «боль с постуральной или механической основой, часто называемая шейным спондилезом» (Binder, 2008). К наиболее распространенным типам БШ относятся: мышечная боль, суставная боль, корешковая боль, отраженная и костная боль, каждая из которых имеет свою причину, диагностику и лечение (Harvard, 2018). БШ становится все более распространенной во всем мире (Hoy, 2010), и около двух третей людей испытывают БШ в какой-то момент своей жизни. Распространенность БШ в значительной степени варьируется между исследованиями со «средней распространенностью 7.6% и средней распространенностью в течение всей жизни 48.5%» (Binder, 2007). Большинство исследований указывают на более высокую частоту БШ среди женщин (Hoy, 2011), если вы страдаете от тревоги или депрессии (Elbinoune,2016) и если вы офисный работник с неправильным расположением экрана и клавиатуры.
Друзья, этот и другие вопросы подробно разбираются на базовом курсе по нейро-ортопедии «RehabTeam», который длится полгода и включает 5 блоков, охватывающих все регионы тела. Ближайший семинар запланирован на 22-25 июня в Анапе. Подробности и регистрация по ссылке: https://kinesiopro.ru/courses/rehabteam-bazovyj-kurs-po-nejro-ortopedii/
Клинически значимая анатомия
Кости и суставы
Шейный отдел имеет 7 позвонков (C1-C7). Наиболее распространенной БШ, связанной с костной структурой, является остеоартрит, при котором износ хряща между суставами заставляет кости тереться друг о друга, вызывая боль и скованность (Abu-Nase, 2016). Позвонки соединены между собой посредством фасеточных суставов.
Мышцы, сухожилия и связки
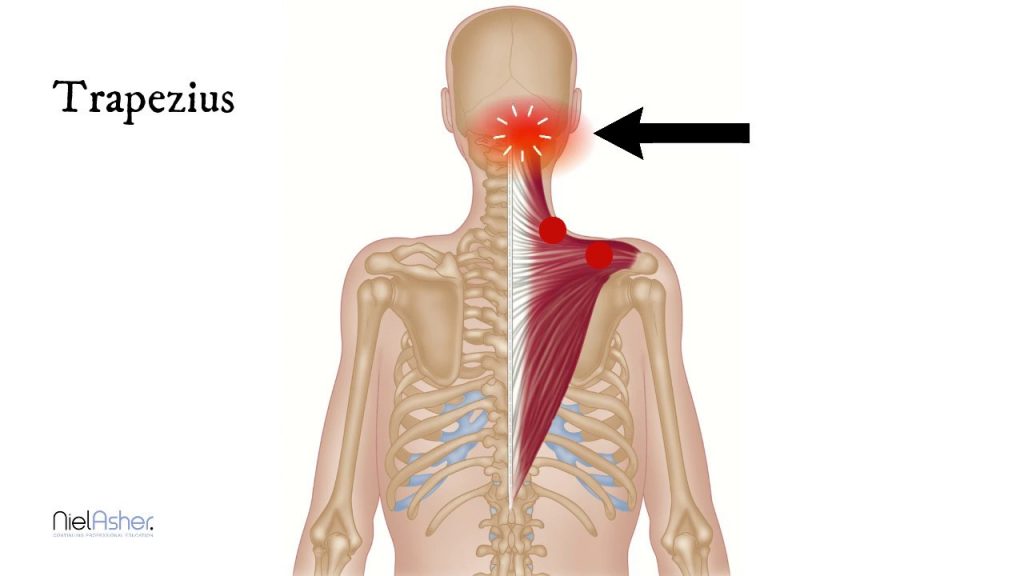
Крупные мышцы шеи, такие как грудино-ключично-сосцевидная и трапециевидная, обеспечивают высокоамплитуддные движения (Veritas Health, 2021). Наиболее распространенной жалобой, вызываемой этими структурами, является ощущение напряжения, которое влияет на другие мышцы шеи; или растяжение связок, что может возникать как при перенапряжении, так и при разрыве этих структур.
Нервы
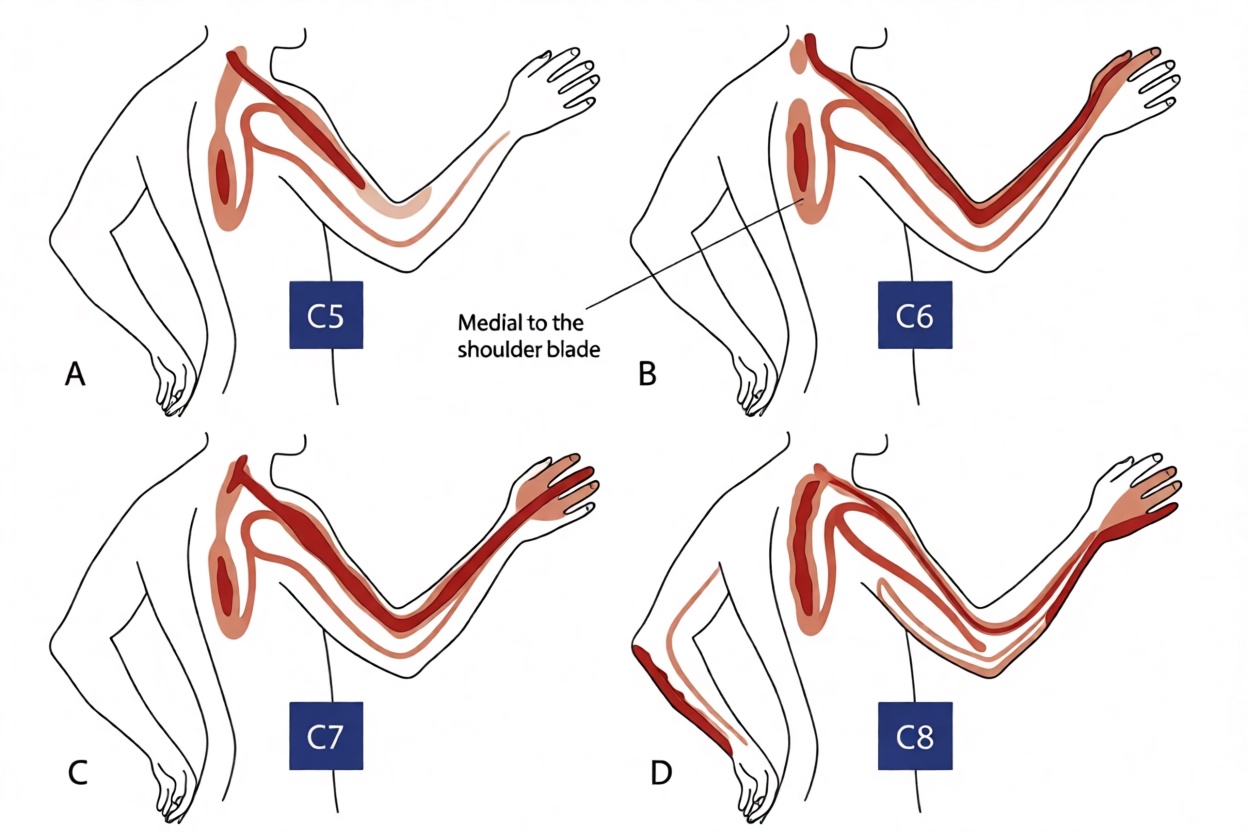
Нервы шейного отдела позвоночника обеспечивают функциональный контроль и чувствительность различных частей тела в зависимости от уровня позвоночника, на котором они расположены. Существует 8 шейных нервов: C1, C2 и C3 иннервируют голову и шею, включая движения вперед, назад и в стороны (DJ, 2008). С4 обеспечивает движение плеча вверх и приводит в движение диафрагму, С5 иннервирует дельтовидные мышцы и бицепс. С6 иннервирует разгибатели запястья и обеспечивает иннервацию бицепса (Childress, 2016), С7 иннервирует трицепс и разгибатели запястья и, наконец, С8 обеспечивает движения руки, например, сгибание пальцев (Childress, 2016; DJ, 2008). Боль может возникать при сдавливании или раздражении нерва, отходящего от спинного мозга, при этом в верхних конечностях ощущается покалывание, что помогает определить, какой нерв поражен.
Диагностика
Шея отвечает за удержание и разнообразные движения головы (вращение, сгибание, разгибание и боковой наклон). Существует целый ряд причин, которые могут способствовать возникновению БШ, в том числе:
Читайте также статью: Обследование шейного отдела.
- Растяжение мышц. Это самая распространенная причина БШ. Растяжение мышц шеи вызывается чрезмерной нагрузкой, например, слишком долгим сидением в кресле, сгорбившись.
- Мышечная слабость. Тренировка нижней и средней порции трапециевидной мышцы в большей степени, чем верхней порции, может привести к ее гипертонусу и, следовательно, БШ.
- Остеоартрит. С возрастом суставы шейного отдела изнашиваются. Остеоартрит вызывает разрушение хряща межпозвонковых суставов. Это может привести к образованию остеофитов, которые влияют на амплитуду движений и порождают боль.
- Сдавливание нервов. Грыжи дисков или остеофиты шейных позвонков могут давить на нервы, выходящие через межпозвонковые отверстия.
- Травмы. Дорожно-транспортные происшествия и спортивные травмы могут приводить к хлыстовой травме, которая возникает, когда голова откидывается назад, а затем вперед, растягивая мягкие ткани шеи.
- Другие заболевания. Такие заболевания, такие как ревматоидный артрит, менингит или рак, могут вызывать БШ.
Исключение красных флагов
Необходимо проводить тщательный скрининг всех пациентов, которые обращаются к врачу с БШ. Речь идет о «красных флагах» или признаках серьезных патологий, таких как:
- Переломы.
- Нестабильность.
- Миелопатия.
- Онкология.
- Воспалительный процесс.
- Проблемы внутренних органов.
Чтобы исключить потенциальную миелопатию, клиницистам также следует оценивать пациентов на предмет следующих симптомов
- Головокружение.
- Диплопия (двоение в глазах).
- Дроп-атаки (внезапные падения при сохранении сознания).
- Дисфагия (нарушение глотания).
- Дизатрия (нарушение речи).
- Нистагм (непроизвольные колебательные движения глаз).
- Тошнота.
- Другие неврологические симптомы.
Клиницисты должны использовать такие признаки, как ограничение подвижности в шейном и верхнегрудном отделах, наличие головной боли, связанной с болью в шее, травмы в анамнезе, а также иррадиирующую или отраженную боль в верхней конечности как полезные клинические данные для классификации пациента с БШ в следующие категории:
- БШ с ограничением подвижности.
- БШ с нарушениями координации движений.
- БШ с головной болью.
- БШ с корешковой болью.
Дифференциальная диагностика пациентов с болью в шее
Если нарушения у пациента выходят за рамки системы классификации или вмешательства не приводят к улучшению симптомов, врач должен рассматривать серьезные патологические состояния или психосоциальные факторы как возможные объяснения боли пациента.
Рекомендации по обследованию

Использование показателей результатов (Класс: А)
Для оценки, мониторинга изменений с течением времени, диагностики и прогноза БШ могут использоваться инструменты оценки результатов. При обследовании пациентов с жалобами на БШ следует использовать проверенные самоопросники. Индекс нарушения дееспособности из-за БШ и Специфическая функциональная шкала пациента — два примера таких опросников. Основная причина этой рекомендации заключается в том, что эти инструменты устанавливают исходный статус боли, функции и инвалидности, который может быть использован в дальнейшем при выборе вмешательства и отслеживании целей.
Следует использовать легко воспроизводимые показатели ограничений активности и участия, связанных с БШ (класс: F). Это необходимо для оценки изменения функции в течение эпизода лечения. Примером может служить инструмент «Сортировка функций позвоночника», однако этот и многие другие инструменты более специфичны для боли в пояснице, и отчасти поэтому эта рекомендация имеет оценку F. Trippolini (2017) обнаружил, что модифицированный инструмент «Сортировка функций позвоночника» имеет хорошую надежность и валидность для оценки воспринимаемой самоэффективности при выполнении задач, связанных с работой, и авторы рекомендуют его для пациентов с хроническими заболеваниями мышечно-скелетной системы.
Учет определенных факторов риска, которые могут предрасполагать пациента к хронической БШ (класс: B)
При первом обращении пациента с острой БШ может быть полезно рассмотреть, есть ли у него факторы риска развития хронической БШ. Раннее выявление факторов риска может позволить врачу применить стратегии, снижающие вероятность развития хронической боли (Kim, 2018). К таким факторам риска относятся:
- Женский пол.
- История БШ.
- Высокие требования на работе.
- Курение.
- Низкая социальная поддержка.
- История болей в пояснице.
- Пожилой возраст.
- Депрессивное состояние.
- Высокий уровень стресса.
- Воспринимаемое мышечное напряжение.
Показатели физических нарушений (класс: B)
Физическое обследование должно проводиться для установления исходных показателей и отслеживания изменений с течением времени. Оно также может быть полезным при исключении / не исключении состояний / причин БШ. Для классификации боли следует использовать алгометрическую оценку болевого порога при надавливании. Ниже приведены рекомендации по обследованию для различных типов пациентов с БШ.
- БШ с нарушением подвижности: амплитуда активных движений шейного отдела, тест флексии-ротации, тестирование мобильности сегментов грудного отдела.
- БШ с нарушениями координации движений: тест кранио-цервикального сгибания, тестирование выносливости глубоких флексоров шеи.
- БШ с головной болью: оценка амплитуды активных движений шейного отдела, тест флексии-ротации, тестирование мобильности сегментов верхнего шейного отдела.
- БШ с отраженной болью: нейродинамическое тестирование, тест Спурлинга, тест дистракции, тест Вальсальвы.
Классификация пациентов (класс: C)
На основании осмотра клиницисты должны отнести пациентов с БШ к одной из четырех ранее упомянутых групп, чтобы составить наиболее подходящий план лечения. Чтобы распределить пациентов по категориям, врач должен провести соответствующее субъективное и объективное обследование. Ниже приведены основные результаты, которые необходимо оценить при распределении пациентов по этим категориям. Однако приведенные категории не являются исчерпывающими, поэтому распределение пациентов по категориям требует индивидуального клинического суждения, основанного на результатах субъективного и объективного обследования.
Боль в шее с нарушением подвижности
- Центральная и/или унилатеральная БШ.
- Ограничение амплитуды движений шеи, что воспроизводит симптомы.
- Может присутствовать отраженная боль в плечевом поясе или верхних конечностях.
- БШ воспроизводится в конце амплитуды активных и пассивных движений.
- Ограниченная подвижность сегментов шейного и грудного отделов.
- Тестирование межсегментарной подвижности выявляет характерные ограничения.
- БШ и отраженная боль воспроизводится при провокации вовлеченных шейных или верхнегрудных сегментов или шейной мускулатуры.
- Дефицит силы и двигательного контроля шейно-грудного отдела позвоночника может присутствовать у людей с подострой или хронической БШ.
Боль в шее с нарушениями координации движений (включая хлыстовую травму)
- Механизм возникновения, например, хлыстовая травма.
- Связанная (отраженная) боль в плечевом поясе или верхней конечности.
- Связанные с этим различные неспецифические сотрясающие признаки и симптомы.
- Головокружение / тошнота.
- Головная боль, трудности с концентрацией внимания или памятью; спутанность сознания; повышенная чувствительность к механическим, тепловым, акустическим, запаховым или световым раздражителям; эмоциональные нарушения.
- Положительный тест кранио-цервикального сгибания.
- Положительный тест на выносливость глубоких сгибателей шеи (дефицит силы и выносливости мышц шеи).
- Положительный результат при альгометрии.
- БШ при движении в среднем диапазоне, которая усиливается в конце диапазона.
- Локальная болезненность с наличием миофасциальных триггерных точек.
- Сенсомоторные нарушения могут включать измененные паттерны активации мышц, проприоцептивный дефицит, постуральный баланс или контроль.
- БШ и отраженная боль, воспроизводимые провокацией вовлеченных шейных сегментов.
Боль в шее с головной болью (цервикогенная головная боль)
- Непрекращающаяся односторонняя БШ и связанная с ней (отраженная) головная боль.
- Головная боль усиливается при движениях в шейном отделе или при длительном пребывании в одной позе.
- Положительный тест флексии-ротации.
- Головная боль, воспроизводимая при провокации вовлеченных верхних шейных сегментов.
- Ограничение амплитуды движений шейного отдела (в том числе верхнего шейного отдела).
- Дефицит силы, выносливости и координации мышц шеи.
Боль в шее с отраженной болью (корешковая боль)
- БШ с иррадиирующей болью в пораженной конечности.
- Дерматомальные парестезии или онемение верхних конечностей; миотомическая мышечная слабость.
- БШ и отраженная боль, воспроизводимые или облегчаемые во время тестирования на предмет радикулопатии: кластер тестов включает тест натяжения верхней конечности, тест Спурлинга, тест дистракции, тестирование амплитуды движений.
- Может иметь место дефицит чувствительности, силы или рефлексов верхней конечности, связанный с вовлеченными нервными корешками.
Рекомендации по лечению
БШ с нарушением подвижности
Острая стадия
Острую БШ с дефицитом подвижности можно лечить различными способами. Рекомендуемые вмешательства включают: манипуляции на грудном отделе, упражнения для шеи (такие как движения в ограниченном диапазоне с постепенным увеличением амплитуды), укрепление мышц плечевого пояса и верхних конечностей, а также манипуляции и/или мобилизации на шейном отделе (например, передне-заднее скольжение на уровне вовлеченных сегментов шейного отдела).
Терапевты также должны стремиться к повышению приверженности программе, которая, как было показано, улучшается благодаря включению в программу лечения манипуляций на грудном отделе, а также упражнений для шеи, плечевого пояса и верхних конечностей.
Подострая стадия
Для подострой стадии БШ с дефицитом подвижности рекомендуется следующее: упражнения на выносливость для мышц шеи и плечевого пояса (например, упражнение для глубоких сгибателей шеи с отягощением), манипуляции на грудном и шейном отделах, мобилизации сегментов шейного отдела.
Хроническая стадия
При хронической БШ с дефицитом подвижности больше выигрывает мультимодальный подход: манипуляции / мобилизации на грудном и шейном отделах, прерывистое механическое / ручное вытяжение, упражнения для шеи и плечевого пояса, нервно-мышечные упражнения (например, упражнения на улучшение координации, проприоцепции и постуры), растяжки, тренировки на выносливость, аэробное кондиционирование.
Следует использовать упражнения на выносливость шеи, плечевого пояса и туловища — например, планки, боковые планки, шраги и т.д.
Также могут использоваться сухие иглы. Cerezo-tellez (2016) обнаружил, что сухие иглы эффективны при краткосрочном и долгосрочном наблюдении при измерении их влияния на интенсивность боли, механическую гипералгезию, амплитуду активных движений шейного отдела, силу мышц шеи и степень нарушения дееспособности.
Низкоинтенсивная лазерная терапия может обеспечить облегчение хронической БШ в течение 2-6 месяцев без каких-либо серьезных побочных эффектов или осложнений (SBU, 2014).
Кроме того, необходимо проводить обучение пациентов, рекомендовать активный образ жизни и учитывать когнитивные и аффективные факторы — например, помочь составить подходящий еженедельный график активности.
БШ с нарушениями координации движений
Острая стадия
Лечение БШ с нарушениями координации движений в острой стадии должно осуществляться с уделением особого внимания обучению, включающему постепенное возвращение к не вызывающим симптомы «доаварийным» мероприятиям и сведению к минимуму использования шейного воротника; поощрению упражнений на улучшение постуры и подвижности для уменьшения боли и улучшения мышечной памяти; информировании пациента о том, что в среднем восстановление в таких случаях длится около 2-3 месяцев.
Кроме того, предпочтителен мультимодальный подход, включающий: методы ручной мобилизации наряду с физическими упражнениями (например, укрепление, выносливость, гибкость, осанка, координация, аэробные и функциональные упражнения).
Если пациент подвержен низкому риску возникновения хронической боли, применяемое вмешательство должно быть сосредоточено на независимости и вовлеченности пациента посредством обучения и программы домашних упражнений (один сеанс, состоящий из раннего консультирования, инструктажа по упражнениям и обучения); комплексной программы упражнений (включающей упражнения на силу, выносливость и координацию); чрескожной электронейростимуляции (ЧЭНС).
Zronek (2016) обнаружил, что эффективная программа домашних упражнений имеет сильную корреляцию с уменьшением БШ, улучшением функции, снижением инвалидности и улучшением качества жизни. В частности, программы домашних упражнений были более эффективными, когда они включали методы самомобилизации, укрепляющие упражнения, упражнения на выносливость, и когда они были разработаны для решения проблемы, связанной к конкретным сегментом шейного отдела.
Текущие исследования ЧЭНС в отношении БШ довольно скудны. Хотя эффекты были установлены, но они сохраняются непродолжительное время. Также было показано, что ЧЭНС более эффективна, чем плацебо, и, по-видимому, оказывает влияние на снижение интенсивности острой и хронической боли в шейном отделе (Paolucci, 2021; Kroeling, 2013).
Пациенты, у которых наблюдаются признаки прогрессирования хронической боли или отсроченных результатов реабилитации, должны быть выявлены и обследованы как можно раньше, чтобы обеспечить им более интенсивную реабилитацию и программу раннего обучения боли.
Хроническая стадия
Лечение хронической БШ с нарушениями координации движений следует по аналогичному сценарию, включающему обучение и консультирование, с акцентированием внимания на поддержке, поощрение активности, положительное прогнозирование и управление болью.
Кроме того, рекомендуется мобилизация в сочетании с индивидуальной, прогрессивной программой субмаксимальных упражнений, включающей укрепление мышц шейного и грудного отделов, работу с их выносливостью, гибкостью и координацией, используя принципы когнитивно-поведенческой терапии. Это может быть использовано вместе с ЧЭНС.
БШ с головной болью
Острая стадия
При лечении острой БШ с головной болью основное внимание следует уделять мобилизациям.
Кроме того, пациента необходимо проинструктировать для самостоятельного выполнения мобилизаций (поддерживаемое естественное апофизарное скольжение или SNAG) на предмет увеличения амплитуды движений в сегменте C1-C2.
«Самостоятельное выполнение С1-С2 SNAG в комбинации с ротационным С1-С2 SNAG-ом дает лучшие результаты, чем только выполнение С1-С2 SNAG-а. Это оказывает сильное влияние на интенсивность боли, физическую функцию, результаты теста флексии-ротации и катастрофизацию боли. Кроме того, были отмечены умеренные улучшения в диапазоне активных движений шейного отдела и кинезиофобии» (Paquin, 2021).
Подострая стадия
Подострая БШ с головной болью также должна лечиться с акцентом на мобилизацию, как самостоятельную, так и пассивную, применяемую практикующим врачом. Это должно включать в себя:
- Манипуляции и мобилизации на шейном отделе.
- Самостоятельный C1–С2 SNAG и / или самостоятельный C1-С2 ротационный SNAG.
Хроническая стадия
Хроническую БШ с головной болью следует лечить с помощью манипуляций и мобилизаций на шейном и грудном отделах. Это можно сочетать с растяжкой мышц плечевого пояса и шеи, а также упражнениями на их укрепление и выносливость.
БШ с отраженной болью
Острая стадия
Лечение БШ с корешковой болью в острой стадии можно фокусировать на нескольких аспектах. Одним из доступных практикам вмешательств являются мобилизующие и стабилизирующие упражнения.
Еще одно вмешательство, доступное практикующим врачам — это лазеротерапия.
Наконец, практикующие врачи могут использовать шейный воротник, но только в краткосрочной перспективе.
Хроническая стадия
Лечение хронической БШ с иррадиирующей болью полностью отличается от лечения острой боли.
В этом случае могут использоваться механическая прерывистая тракция шейного отдела, упражнения на растяжку и укрепление мышц, манипуляции и мобилизации на шейном и грудном отделах.
Тракция должна применяться в сочетании с другими вмешательствами, поскольку сама по себе она имеет ограниченную эффективность. Borman и др. (2008) обнаружили, что тракция не имеет особых преимуществ в качестве вмешательства при хронической БШ у взрослых по сравнению со стандартными физиотерапевтическими вмешательствами. И на самом деле, исследование указывает на физические упражнения как на более подходящую стратегию терапевтического вмешательства. Однако, хотя это не было признано лучшим вмешательством, в некоторых случаях оно оказалось весьма эффективным: «В обеих группах значительно снизилась интенсивность боли и показатели индекса нарушения дееспособности из-за БШ (NDI) и физических показателей в конце терапии (р < 0,05). Наблюдалась связь между показателями NDI и ВАШ в обеих группах (р < 0,05)».
Наряду с другими мероприятиями рекомендуется обучение и консультирование пациентов с целью их поощрения для участия в профессиональной деятельности и занятиях спортом.
Дополнительные рекомендации (NICE, 2018)
Острая стадия
Для людей с острой БШ (длящейся менее 6 недель) или подострой БШ (длящейся 6-12 недель):
- Успокойте пациента — БШ является распространенной проблемой, которая обычно проходит в течение нескольких недель.
- Предложите пероральные анальгетики (например, ибупрофен, парацетамол или местные анальгетики) — выбор зависит от интенсивности боли, личных предпочтений, переносимости и риска побочных эффектов.
- Поощряйте активность пациентов с целью скорейшего возвращения к нормальному образу жизни (включая работу).
Хроническая стадия
- Постуральные аспекты в повседневной деятельности, работе и спорте должны быть выявлены и по возможности скорректированы.
- Многим пациентам помогает уменьшение количества ночных подушек (с нескольких до одной).
- Направление в клинику боли для проведения многопрофильной программы лечения боли целесообразно для людей с БШ более 12 недель, которые не реагируют на лечение в условиях первичного медицинского звена (Williams и Hoving, 2004).