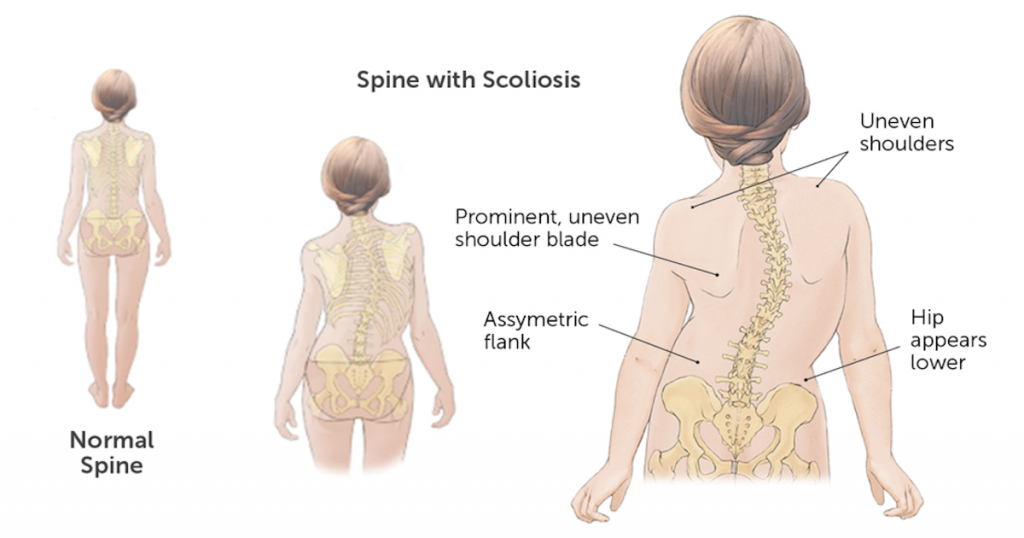
Сколиоз – это деформация позвоночника, происходящая сразу в трех плоскостях. Во фронтальной плоскости дугу искривления измеряют с помощью угла Кобба. В горизонтальной плоскости при сколиозе развивается ротация позвонков, а в саггитальной – гипокифоз. Данные нарушения в позвоночнике, реберно-позвоночных суставах и грудной клетке приводят к появлению «выпуклого» и «вогнутого» гемиторакса. Ротация позвонков начинается, когда сколиоз становится более выраженным. Это явление называется торсионным сколиозом, которое может перерасти в горб.
Сколиоз может быть врожденным и в этом случае обусловлен аномалиями развития позвоночника, которые закладываются еще внутриутробно. Это могут быть нарушения формирования или сегментации позвонков, или сочетание этих аномалий. При врожденном сколиозе наблюдаются продольный и ротационный дисбаланс.
Другие виды сколиозов могут развиться в период роста и их истинная природа до сих пор не установлена. В этом случае мы говорим об идиопатических сколиозах, на долю которых приходится примерно 85% случаев. В зависимости от возраста, в котором проявилась патология, идиопатические сколиозы дополнительно классифицируют на ранние (детские), юношеские и подростковые. Последний – наиболее часто встречающийся вид сколиоза, он наблюдается у детей с 10 лет и до окончания периода роста. Его распространенность зависит от искривления позвоночника и пола пациента.
Друзья, совсем скоро состоится семинар «Сколиоз: виды, причины, лечение». Узнать подробнее…
Эпидемиологические исследования показали, что идиопатические сколиозы значительно чаще встречается у девочек, чем у мальчиков, достигая соотношения 4: 1. Anwer и соавт. отмечают, что в общей совокупности населения распространенность подростковых идиопатических сколиозов, при которых угол Кобба составляет более 10 градусов, составляет около 2,5%. Среди факторов, которые могут привести к увеличению кривизны позвоночника, — женский пол, возраст 10-12 лет, отсутствие менархе, наличие искривления в грудном отделе, величина кривой на момент постановки диагноза более 25 градусов, тест Риссера 0-1, а также остаточная способность к росту.
Клинически значимая анатомия
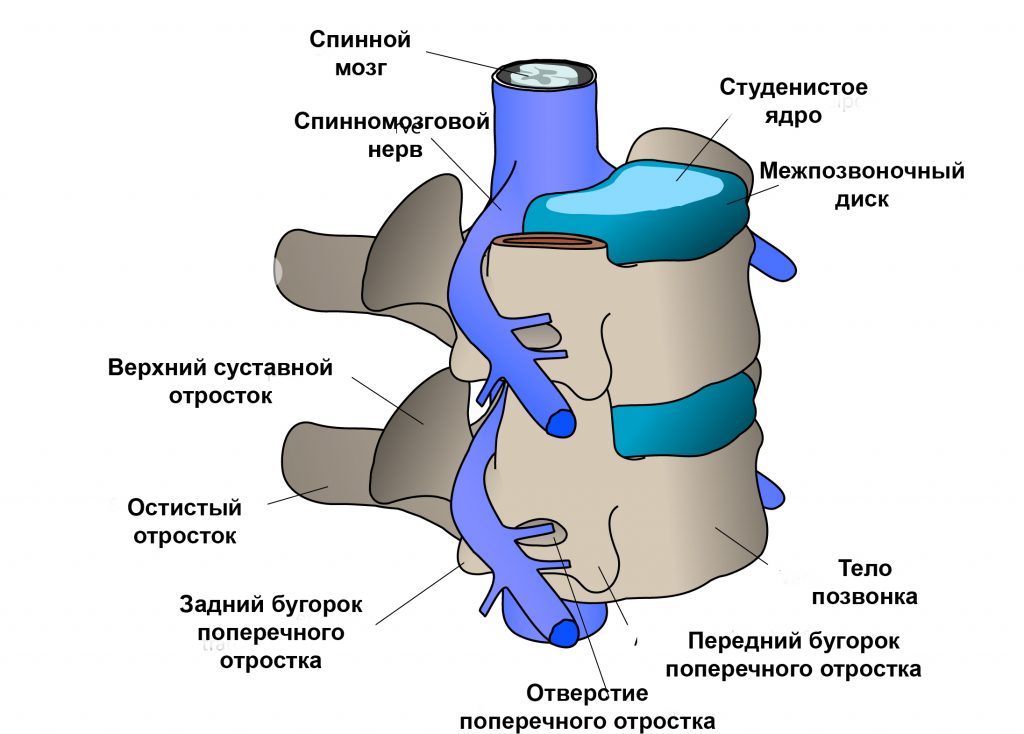
Позвоночный столб в норме состоит из 24-х отдельных, или свободных, позвонков, 5-ти сросшихся между собой позвонков, образующих крестец, и, обычно, 4-х сросшихся позвонков, формирующих копчик. Указанные 24 свободных позвонка делят на три отдела: 7 шейных позвонков, 12 грудных позвонка и 5 поясничных. Аномалии развития позвонков включают их недоразвитие, а также тотальное или частично слияние смежных позвонков. Функции передней колонны позвоночника – амортизация и распределение веса тела. Между телами позвонков имеются структуры, именуемые межпозвонковыми дисками. Исключение составляют два позвонка – первый шейный, который также носит название атланта, и второй шейный позвонок (эпистрофей или аксис). Межпозвонковый диск состоит из пульпозного ядра и окружающего его фиброзного кольца. Задняя колонна позвоночника состоит из апофизарных суставов, образованных суставными поверхностями суставных отростков вышележащих и нижележащих позвонков.
Изгибы позвоночника
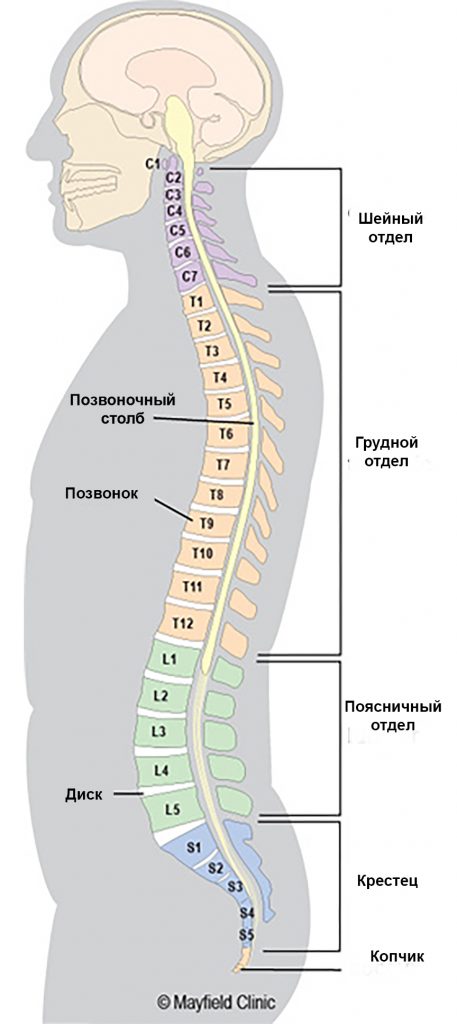
Шейный изгиб
Обычно в шейном отделе позвоночника имеются два изгиба: верхний, идущий от затылочного бугра к аксису (второму шейному позвонку), и более длинный лордотический изгиб, идущий от аксиса ко второму грудному позвонку. Верхний шейный изгиб выгнут вперед, в обратную сторону от нижнего шейного изгиба.
Грудной изгиб
Этот изгиб выгнут назад и продолжается от второго грудного до 12-го грудного позвонка. Форма этого изгиба обусловлена тем, что задние отделы тел грудных позвонков значительно шире и толще шейных. В верхней части у позвонков часто имеется небольшой боковой изгиб, направленный вправо или влево.
Поясничный изгиб
Поясничный изгиб выгнут вперед и идет от первого поясничного позвонка к пояснично-крестцовому сочленению.
Крестцовый изгиб
Крестцовый изгиб начинается от пояснично-крестцового сочленения и заканчивается у крестца. Его передняя вогнутость обращена вперед и книзу.
Эпидемиология/Этиология
Сколиоз – самое распространенное заболевание позвоночника у детей и подростков. Сколиоз характеризуется боковым искривлением позвоночника >10° и обычно сочетается с ротацией позвонков и, очень часто, уменьшением грудного кифоза. Сколиоз может быть структуральным и неструктуральным. Неструктуральный сколиоз возможно скорректировать, он возникает из-за особенностей осанки или является компенсаторным механизмом позвоночника. Структуральные сколиозы практически не поддаются коррекции, исправить здесь можно что-то лишь частично. Отличить один сколиоз от другого можно с помощью теста Адамса, который будет описан ниже.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Пациенты со сколиозом классифицируются по различным типам в зависимости от возраста, в котором началось заболевание, этиологии, тяжести и типа искривления. У каждого типа сколиоза есть свои характеристики, в частности – скорость прогрессирования искривления, угол и паттерн трехплоскостной деформации. Две основные группы сколиозов – это идиопатические и неидиопатические.
Классификация неидиопатических сколиозов
Врожденные сколиозы
Обусловлены аномалиями развития позвоночника, среди которых – недоразвитие позвонка, полупозвонки с добавочными рёбрами, одностороннее сращение тел, дужек или поперечных отростков. Они не обязательно проявляются с рождения, однако могут развиться вплоть до подросткового возраста. Несколько исследований обнаружило гены, ассоциированные с пороками развития позвоночника. Также схожие дефекты были индуцированы у животных с помощью гипоксии и ядовитых веществ.
Нейромышечные сколиозы
В основе данного сколиоза – функциональная недостаточность мышц, поддерживающих позвоночный столб, таких как длинная мышца головы и длинная мышца шеи. К этим сколиозам относят сколиозы при детском церебральном параличе, сколиозы у пациентов со спинальной мышечной атрофией, спинномозговыми грыжами, мышечной дистрофией или травмами спинного мозга. По сравнению с другими видами сколиозов, хирургическое лечение нейромышечного сколиоза сопряжено с наиболее высокими рисками.
Мезенхимальные сколиозы
Данный тип сколиоза связан с функциональной недостаточностью пассивных стабилизаторов позвоночника, в числе которых – позвонки, фасеточные суставы, межпозвонковые диски, связки позвоночного столба (в частности, желтая связка позвоночника и передняя продольная связка), суставные капсулы, а также пассивная мышечная поддержка. Мезенхимальные сколиозы встречаются у пациентов с синдромом Марфана, мукополисахаридозом, несовершенным остеогенезом, воспалительными заболеваниями или после операций на органах грудной полости (например, операций на открытом сердце).
Классификация идиопатических сколиозов
Уровень распространенности идиопатических сколиозов зависит от дуги искривления позвоночника и пола пациента. Данный вид сколиозов чаще встречается у женщин, у которых наблюдалось более серьезное искривление.
Ранний (детский) сколиоз
Развивается возрасте 0-3 лет, встречаемость – 1%. Mau и McMaster сообщали о радикальном увеличении случаев раннего сколиоза в 80-х годах прошлого столетия, что могло быть связано с рекомендациями выкладывать ребенка на живот. McMaster и Diedrich отмечали, что у данной возрастной группы детей, в отличие от детей постарше, наблюдалось обратное развитие сколиоза. Mehta описал разницу реберно-позвоночных углов и определил, что разница в более чем 20 градусов указывает на плохой прогноз и быстрое прогрессирование сколиоза.
Юношеские сколиозы
Развиваются в возрасте 4-10 лет, на них приходится 10-15% всех идиопатических сколиозов у детей. Отсутствие лечения может привести к серьезным осложнениям в работе легких и сердца. Угол искривления от 30 градусов и более имеет свойство быстро прогрессировать и 95% таких пациентов нуждаются в хирургическом лечении.
Подростковые сколиозы
Развиваются в возрасте 11–18 лет и составляют около 90% всех идиопатических сколиозов у детей.
Сколиоз взрослых (сколиоз de novo)
Встречается у 8% людей старше 25 лет. После 60 лет встречаемость резко возрастает и составляет 68%, что связано с дегенеративными процессами в позвоночнике. По данным Anwer и соавт., частота встречаемости данного вида сколиоза составляет 2,5% среди людей с углом Кобба >10 градусов.
Характеристики/Клиническая картина
- Боковое искривление позвоночника.
- Нарушение осанки.
- Асимметрия лопаток и надплечий.
- Одежда плохо «сидит».
- Локализованная мышечная боль.
- Локализованная боль в связках.
- Наибольшую опасность при прогрессирующем сколиозе тяжелой степени представляет собой снижение легочной функции.
- 6% пациентов сообщают о наличии хронической боли в груди, длящейся как минимум три месяца за последний год.
- 6% пациентов отмечают хроническую боль в пояснице на протяжении трех месяцев за последний год.
Читайте также статью: Юношеский идиопатический сколиоз и боль в спине.
Факторы, связанные с хронической поясничной болью, включают: единственную дугу искривления (ОШ (отношение шансов) 3.85; 95% ДИ (доверительный интервал), 1.85-8.01), ношение бандажа (ОШ, 3.19; 95% ДИ, 1.56-6.52), умеренная депрессия (OШ, 2.49; 95% ДИ, 1.08-5.71), умеренная/серьезная дневная сонливость (OШ, 2.17; 95% ДИ, 1.10-4.28).
Прогрессирование сколиоза ведет к деформации грудной клетки и как следствие – к ухудшению работы легких. Результаты современного исследования показывают, что ухудшение функции легких встречалось при более серьезных деформациях позвоночника, проксимально расположенной дуги искривления и у пожилых пациентов.
Диагностика
Деформация грудной клетки в первую очередь оценивается с помощью рентгенографии в передне-задней и медиально-латеральной проекциях. Компьютерно-томографическая визуализация (КТ) представляет собой золотой стандарт для определения деформации грудной клетки в поперечной плоскости. КТ часто используется в качестве дополнительного инструмента к рентгенограмме в передне-задней и боковой проекциях.
Виды деформации грудной клетки
- Искривление грудной клетки.
- Асимметрия во фронтальной плоскости.
- Одна половина грудной клетки шире другой.
- Одна половина грудной клетки длиннее другой.
- Асимметрия задних ребер.
- Деформация в сагиттальной плоскости.
- Смещение грудины.
Боковое искривление позвоночника во фронтальной плоскости, обусловленное сколиозом, а также ротация позвонков – симптомы, которые часто используются для клинической оценки пациентов. Также существует множество публикаций, доказывающих их взаимосвязь. Кроме того, имеется дополнительное доказательство в пользу того, что искривление позвоночника вносит значимый вклад в прогрессирование деформации грудной клетки. Для постановки точного диагноза используются поверхностная электромиография, МРТ, а также статическое или динамическое постуральное обследование.
- Статическое постуральное обследование помогает проверить способность пациента поддерживать равновесие тела и зафиксировать изменения проекции центра тяжести в свободном положении стоя. Данное обследование используется, чтобы проверить, как пациент с идиопатическим сколиозом переносит нагрузку, создаваемую силой тяжести. Для этого специалисты используются специальную платформу, которая фиксирует значения силы реакции опоры, действующей на тело в положении стоя.
- При динамическом постуральном обследовании также используется специальная платформа, фиксирующая значения силы реакции опоры, действующей на тело пациента во время ходьбы. Платформа также замеряет изменения проекции центра тяжести во время прыжков или других активных занятий.
- Поверхностная электромиография используется для оценки работы остистой мышцы.
Оценка исходов
Сколиоз – это полиэтиологическое заболевание. При оценке проводимого лечения важно опираться на мнение пациента, для чего используются различные опросники. Для оценки качества жизни пациента, связанного со здоровьем, возможно использовать такие общие инструменты как опросники SF-36 и EQ-5D. С другой стороны, существуют рекомендации использовать специфичные для сколиоза опросники, в частности SRS-22 и анкету при деформации позвоночника (Quality of life profile for spinal deformities (QLPSD)). Понять, как воспринимает пациент свое тело и происходящие с ним изменения возможно с помощью шкалы визуальной оценки Уолтера-Рида (WRVAS), опросника внешнего вида позвоночника (SAQ) и шкалы восприятия внешнего вида туловища (TAPS). Последствия ношения корсета можно установить с помощью специальных шкал: Bad Sobernheim Stress Questionnaire (BSSQ) & Brace Questionnaire (BrQ).
Важно иметь в виду, что имеющиеся инструменты для оценки лечения неидиопатического сколиоза не были официально утверждены и достаточно проанализированы.
Обследование
Цель функциональной диагностики заключается в том, чтобы отличить неправильную осанку от реального идиопатического сколиоза.
- Обследование активных движений (флексии, экстензии и латерофлексии) шейного, грудного и поясничного отделов позвоночника.
- Тест Адамса (тест наклона вперед) используется для того, чтобы отличить структуральный сколиоз от неструктурального. Возможно выполнение теста сидя или стоя.
При выполнении теста стоя пациента просят сделать наклон вперед с прямыми коленями и поставленными вместе стопами. Взгляд при этом должен быть направлен вниз, плечи опущены, руки выпрямлены в локтях и выведены вперед, ладони направлены назад. При структуральном сколиозе сколиотическая дуга будет присутствовать как в положении стоя, так и при наклоне вперед. Если он исчезает во время наклона – значит, сколиоз неструктуральный.
При выполнении теста сидя пациента просят сесть на стул высотой 40 см. После этого он наклоняется вперед, голову пациент кладет между коленей. Плечи при этом опушены, локти выпрямлены, руки помещены между коленями. В данном тесте определяют положение отростков позвонков и наличие реберного горба.
3. Угол Кобба
- Это стандартный инструмент для определения и отслеживания прогрессирования сколиоза. Угол Кобба рассчитывается следующим образом:
- Проводится линия, параллельная верхней границе тела верхнего позвонка структурной кривой.
- Проводится линия, параллельная нижней границе тела нижнего позвонка структурной кривой.
- Устанавливаются перпендикуляры от этих линий до взаимного пересечения.
- Угол между этими перпендикулярами является углом Кобба.
- Сколиометр – это измеритель угла наклона, который используется для определения асимметрии торса, или его осевой ротации. Сколиометрия производится в трех областях:
- в верхне-грудной (Т3-Т4);
- грудной (Т5-Т12);
- грудо-поясничной (T12-L1 or L2-L3).
Если измерение показывает 0°, это говорит о симметричности торса на определенном уровне. Во всех остальных случаях принято говорить об асимметрии торса.
Подробнее про угол Кобба можно почитать здесь.
4. Изучение функции легких полезно проводить перед операцией. Для этого используется спирометр.
- FVC (Форсированная жизненная ёмкость легких) – дает возможность оценить объем легких.
- FEV1 (объём форсированного выдоха за 1 секунду) – оценивает работу легких на выдохе.
Лечение
Детям до 10 лет оперативное лечение рекомендуется, если сколиотическая дуга прогрессирует несмотря на применяемые консервативные методы (угол Кобба – 50 и более градусов). В этом возрасте не рекомендуют проводить спондилодез, так как он препятствует росту позвоночника и развитию легких.
Консервативное лечение
Начиная разговор о консервативном лечении пациентов с врожденным сколиозом, следует сразу отметить, что данных на эту тему в литературе в настоящее время недостаточно. Согласно одному из обзоров, пациентам со специфическими типами нарушений сегментации позвонков, как например, при боковом несегментированном стержне, не пойдут на пользу консервативные методы лечения. При этом то же утверждение будет справедливо и для младенцев со структурными нарушениями позвоночника и углом кривизны менее 20 градусов. Тем не менее, есть сообщения о том, что консервативный подход может быть полезен в нетяжелых случаях с нарушениями формирования позвоночного столба в первые три года жизни ребенка. В обзоре подчеркивается, что необходимо дальнейшее изучение целесообразности консервативных методов у пациентов с нарушениями формирования позвоночного столба, в частности – использования корсета.
В большинстве случаев, врожденные сколиотические дуги не обладают гибкостью, в связи с чем не поддаются исправлению с помощью ношения корсета. По этой причине использование корсета в основном направлено на предотвращение появления вторичной дуги, которая формируется выше и ниже врожденной кривой. В таких случаях корсеты могут быть использованы вплоть до полного развития скелета.
Хирургическое лечение
Операция на позвоночнике у пациентов с врожденным сколиозом считается безопасной процедурой, и многие авторы утверждают, что операция должна быть выполнена как можно раньше. По их мнению, это может предотвратить развитие серьезных локальных деформаций и вторичных структурных деформаций, которые потребуют более интенсивного сращения позже. В основном операции при врожденном сколиозе выполняются в подростковом возрасте, однако современные технологии сейчас позволяют добиться хороших результатов и в зрелом возрасте. Цели оперативного вмешательства – предотвратить прогрессирование сколиотической дуги, придать правильное положение позвоночнику и улучшить баланс. Для коррекции позвоночника используются стержни, крючки, винты и тросы. Фиксация осуществляется с помощью костного трансплантата – от пациента, донора, или искусственного. С другой стороны, в литературе описаны случаи ранних и поздних осложнений, связанных с интраоперационными и непосредственно послеоперационными проблемами. Также имеются данные об осложнениях, связанных с безопасностью и эффективностью операционного инструментария и возможностях развития неврологических расстройств, что в долгосрочной перспективе скажется на функционировании легких, так и на качестве жизни пациента.
В обзоре 2011 г. содержится вывод о том, что пациентов с нарушениями сегментации позвонков следует оперировать на ранней стадии, в зависимости от степени деформации и обязательно до подросткового скачка развития, чтобы избежать развития легочного сердца. Впрочем, в отношении последнего утверждения отсутствуют доказательства в долгосрочной перспективе.
Магнитоуправляемые «растущие» стержни (MCGR) – это технология, которая позволяет неинвазивно удлинить позвоночник в амбулаторных условиях без наркоза. Показания для MCGR такие же, как и для традиционных «растущих» стержней, однако у MCGR есть существенное преимущество: при его использовании отпадает необходимость повторять хирургические вмешательства.
Физическая терапия
Физическая терапия, а также ношение корсетов используются при лечении нетяжелых форм сколиоза, чтобы избежать операции и сохранить косметический эффект. Сколиоз — это не просто боковое искривление позвоночника, это деформация сразу в трех плоскостях. Поэтому при работе с данной патологией необходимо работать в сагиттальной, фронтальной и поперечной плоскостях. К настоящему времени было изучено много различных методов.
Консервативное лечение включает в себя: физические упражнения, ношение корсета и специальных стелек, электрическую стимуляцию. До сих пор нет однозначного мнения относительно эффективности консервативной терапии. Некоторые врачи следуют принципу «поживем-увидим», что на практике ведет к тому, что в один день угол Кобба у пациента достигает пороговых значений, после чего единственным выходом становится хирургическая операция на позвоночнике.
Перед физическим терапевтом стоят три важные задачи: информировать, консультировать и инструктировать. При работе с пациентом со сколиозом специалисту следует не только правильно выполнять упражнения, но и подробно рассказать пациенту или его родителям о состоянии пациента.
Ряд физиотерапевтов советуют пациентам использовать корсет, чтобы избежать ухудшения сколиоза. Часто для этой цели используется Milwaukee brace. Тем не менее, доказательства в пользу использования корсета остаются спорными. Maruyama, Nakao и Takeshita изучали эффекты от ношения корсета в обзоре 2011 г. Они сравнили результаты от ношения корсета с отсутствием лечения, другими консервативными методами и операцией. Анализируемыми показателями исхода были прогрессирование сколиотической дуги, которое фиксировалось на рентгенограмме, хирургическое вмешательство и качество жизни пациента. Выяснилось, что ношение корсета точно лучше, чем отсутствие лечения или электрическая стимуляция. Также отсутствует негативное влияние на качество жизни пациентов с идиопатическим сколиозом. Можно сделать вывод, что ношение корсета рекомендуется пациенткам с углом Кобба 25-35°. Уровень доказательности некоторых исследований, вошедших в обзор, был ограничен, в связи с чем необходимо отметить, что необходимы дальнейшие исследования на эту тему. В литературе имеются доказательства, что упражнения оказываются благоприятный эффект на пациентов с идиопатическим сколиозом.
Физиотерапевты могут также обратиться к биопсихосоциальным факторам. Подростки с идиопатическим сколиозом и хронической болью в пояснице нередко страдают бессонницей, депрессией, мучаются от тревог и волнений, сталкиваются с дневной сонливостью. Перечисленным проблемам должна быть дана оценка, также они должны учитываться как факторы, обусловливающие хроническую боль в спине.
Цели физической терапии
К целям физической терапии относятся:
- Автоматическая коррекция в 3D.
- Координация.
- Равновесие.
- Эргономические корректировки.
- Мышечная выносливость/сила.
- Двигательный контроль позвоночника.
- Увеличение амплитуды движений.
- Увеличение дыхательной емкости легких/обучение.
- Сайд-шифт (боковое смещение туловища).
- Стабилизация.
Упражнения
Важным направлением в физической терапии является консервативный трехмерный метод Шрот, состоящий из упражнений, направленных на коррекцию сколиотической дуги, а также дыхательных практик. Цель этих упражнений — деротация, дефлексия и коррекция позвоночника в сагиттальной плоскости при вытягивании позвоночника.

Подъем обеих рук приводит к увеличению деформации плоской спины.

Пациентка с грудным правосторонним сколиозом (функциональный сколиоз с тремя дугами искривления, см. рис. слева) выполняет коррекционное упражнение по методике Шрот («New Power Schroth») под названием «Дверная ручка». Отстройка положения головы еще не достигнута, однако коррекция в сагиттальной проекции уже заметна.

Пациентка с правосторонним грудным сколиозом (функциональный сколиоз с тремя дугами искривления, см. рис. слева) выполняет коррекционное упражнение по программе «The new power Schroth» под названием «Лягушка у пруда». Отстройка положения головы еще не достигнута, однако коррекция в сагиттальной проекции уже заметна.
Пациенту следует концентрироваться на восстановлении симметрии позвоночника. Ключ к успеху в терапии сколиоза – последовательная работа над коррекцией позвоночника. Другая трудная задача терапии связана с мышечным дисбалансом и состоит в том, чтобы научиться сокращать мышцы на выпуклой стороне позвоночника и удлинять мышцы на вогнутой стороне. Позиция при выполнении упражнений должна стремиться к функциональному/структуральному пределу. Успех Шрот-терапии во многом базируется на сознательной коррекцией осанки. Основные коррекции достигаются при помощи зеркал, которые располагают спереди и сзади от пациента. Данная поза требует концентрации и координации, правильного дыхания и адекватного мышечного напряжения.
Существуют и другие упражнения в лечении сколиозов, признанные эффективными. К примеру, выяснилось, что метод SEAS (Scientific Exercises Approach to Scoliosis), способный снизить темп прогрессирования сколиотической дуги, более эффективен по сравнению с обычным уходом за пациентом со сколиозом. Кроме того, благодаря SEAS пациенту удастся избежать ношения корсета. Данные также подтверждают, что SEAS является эффективным средством снижения деформации позвоночника по сравнению с контрольными группами. Упражнения SEAS, согласно Итальянскому Научному Институту позвоночника (ISICO), основаны на специфической форме активной самокоррекции, которой обучают каждого пациента. Эта активная самокоррекция включает упражнения на стабилизацию, в том числе нейромышечный контроль, проприорецептивное обучение и баланс. Данные упражнения также включены в повседневную активность пациента. Метод SEAS также предполагает активное вовлечение родителей, которые объединяются с пациентом, и благодаря этому когнитивно-поведенческому подходу увеличивается приверженность к лечению (комплаенс).
Сколиотическая дуга может оказывать давление на дыхательные пути и легкие, также пациент может испытывать трудности с дыханием. По этой причине физическому терапевту следует включать в реабилитационную программу дыхательные упражнения вместе с упражнениями на активную мобилизацию грудного отдела. Если в результате давления на позвоночник риск развития легочной дисфункции слишком высок, то рекомендуется проведение операции. Solache-Carranco и M.G. Sánchez-Bringas (2011) изучали эффективность дыхательной реабилитационной программы у детей со сколиозом.
Вот техники, которые они использовали:
- Обучающие техники: (абдоминально-диафрагмальное дыхание, мобилизация грудного отдела, дыхание в покое и во время повседневных занятий). Их использование позволяет мобилизировать и предотвратить скованность в грудной клетке и скелетной мускулатуре.
- Постуральный дренаж и вибрационные техники, которые помогают в отхождении слизи и уменьшении сопротивления дыхательных путей.
- Релаксационные техники для контроля дыхания и профилактики одышки.
Было обнаружено, что дыхательная реабилитация положительно сказывалась на работе легочной системы у детей со сколиозом. Anwer и al. в систематическом обзоре (2015) привели данные умеренного качества, свидетельствующие о том, что программа упражнений превосходит результаты в контрольных группах. Они сообщили об уменьшении угла Кобба, угла поворота туловища, кифоза грудной клетки и поясничного лордоза и улучшении качества жизни у пациентов c идиопатическим подростковым сколиозом. Доказательства более низкого качества свидетельствуют о том, что программа упражнений превосходит результаты в контрольных группах в части уменьшения среднего бокового искривления у пациентов с подростковым идиопатическим сколиозом.
Лечение неструктурального сколиоза
Пилатес (данный подход был разделен на три части):
- 1. Подготовка (разминка и растяжка)
Разминка включала в себя 8 минут ходьбы на дорожке или эллиптическом тренажере. После этого каждый пациент выполнял упражнения на растяжку:
- Растяжка спины с наклоном вперед
Пациент сидит на полу с прямой спиной и выпрямленными ногами. Его задача – наклониться грудью вперед. Цель упражнения – растяжка задней мышечной цепи и мобилизация позвоночника.
- Верхнее вращение
Пациент лежит на спине, руки вытянуты вдоль тела. Пациент должен поднимать ноги до тех пор, пока пальцы ног не коснутся пола. После этого следует медленно, укладывая позвонок за позвонком, вернуться в исходное положение, плавно раскладывая спину по коврику. Цель – растяжка задней мышечной цепи, мобилизация позвоночника и укрепление мышц живота.
- Поза ребенка
Пациент занимает коленно-локтевое положение. Необходимо опустить таз на пятки и руками потянуться вперед, вытягивая позвоночник, ладони при этом толкают пол. Цель: растяжка грудного и поясничного отделов позвоночника, ягодичной области и мобилизация позвоночного столба.
- Подъем ног
Исходное положение – коленно-локтевое. Из этого положения пациент поднимает правую руку и ногу, позвоночник при этом остается выровненным. Необходимо повторить на другую сторону. Цель: растяжка вогнутой области позвоночного столба.
- 2. Специальные упражнения
Для них используются фитболы (Swiss balls и FlexBall Quarks). Очень важно, чтобы пациент научился правильно дышать во время занятия.
Движения в тазобедренном суставе (используется большой фитбол диаметром 65 см). Цель: укрепление ягодичных мышц и развитие устойчивого равновесия.
Упражнения на пресс с фитболом диаметром 55 см. Цель – укрепление внутрибрюшной стенки и подвздошно-большеберцового мышечного тракта.
Подъем в положение сидя. Цель – укрепление прямой мышцы живота.
Боковой наклон в тренажере с весом 0.1410 кг для работы на сопротивление. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Боковой наклон. Цель: растяжка боковой мышечной цепи согласно направлению выгнутой части сколиотической дуги.

Растяжка в тренажере с весом 0,1410 кг для работы на сопротивление. Цель: мобилизация позвоночника и растяжка паравертебральных грудных и поясничных мышц.
- 3. Возвращение к расслабленным позициям (релаксация). Данная часть состоит из трех движений, каждое из которых пациент должен повторить по три раза в течение пяти минут. Каждое упражнения должно выполняться в быстром темпе. Цель данных упражнений – метаболическое восстановление и отдых для потрудившихся мышц.

Прогноз
Хирургическое вмешательство
Результат операции должен соотноситься с возрастом пациента, поскольку требования к повседневной жизни, профессиональной деятельности и досугу существенно различаются в разных возрастных группах. Исследования показали, что пациенты, которые на момент операции еще работали, нередко возвращались к ней после хирургического вмешательства. Причина, по которой пациенты не возобновляли работу, заключалась в том, что работа была тяжела физически. Однако почти все пациенты, прекратившие работать до операции, уже больше не возобновляли работу из-за боли в спине. Данные различных опросников свидетельствуют о том, что повседневная активность пациентов после операции улучшается независимо от возраста. Более 70% опрошенных отмечают улучшение качества жизни и снижение регулярного использования обезболивающих препаратов. Впрочем, результаты операции для пожилых людей менее позитивные из-за возрастного фактора. Во-первых, операция может пройти с осложнениями, а имплантат – не прижиться. И даже если этого удалось избежать, то основной проблемой этой категории пациентов будет являться остаточная боль в пояснице, обусловленная мышечным спазмом и болью паравертебральных мышц из-за их хронических или ассиметричных контрактур.
Ношение корсета
Ориентиром для выбора в пользу корсета или операции является скорость прогрессирования сколиотической дуги (более 5° до достижения скелетной зрелости). Некоторые используют показатель 10° для прогрессирования дуги, а также превентивные меры по достижению показателя 45° к скелетной зрелости. Исходные данные должны определяться по проценту пациентов с прогрессированием менее 5° или более 6° в зрелом возрасте, дугами, превышающими 45° в зрелом возрасте, и прогрессированием, при котором операция рекомендована. Исследования, связанные с ношением корсета, должны включать наблюдения в течение как минимум двух лет после достижения пациентом скелетной зрелости. Первое исследование, использовавшее указанный выше критерий, пришло к выводу, что ношение корсета может быть признано эффективным, если оно предотвращает прогрессирование дуги у 70% пациентов. Вне зависимости от рекомендуемых стандартизированных параметров, цель ношения корсета при идиопатическом сколиозе остается неизменной: контролировать сколиотическую дугу, предотвращать прогрессирование деформации и избегать хирургического вмешательства.
Клинические выводы
В заключении необходимо отметить, что при лечении сколиоза важно правильно диагностировать тип сколиоза и его причину. Тип вмешательства должен быть согласован с пациентом и выбран на основании его жалоб и типа сколиоза. Важно понимать, что не все пациенты со сколиозом на самом деле страдают из-за этой деформации позвоночника. Каждый пациент уникален и заслуживает внимательного отношения и адекватного лечения, подходящего конкретно его случаю.
Источник: Physiopedia — Scoliosis.