Дисфункция лобкового симфиза (ДЛС) описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Причина данного состояния – физиологические ослабление тазовых связок и повышенная подвижность лобкового симфиза во время беременности. Степень выраженности симптомов варьируется от легкого дискомфорта до сильнейшей изнуряющей боли.
В литературе также обсуждается использование множества других терминов, таких как лонно-крестцово-подвздошная артропатия, функциональная недостаточность таза, синдром лобковой боли, синдром крестцово-подвздошного сустава, опоясывающая тазовая боль, синдром релаксации таза, и дисфункция лонного сочленения.
Друзья, совсем скоро состоится семинар Марины Осокиной «Женское здоровье: возможности восстановительного фитнеса и физической терапии». Узнать подробнее…
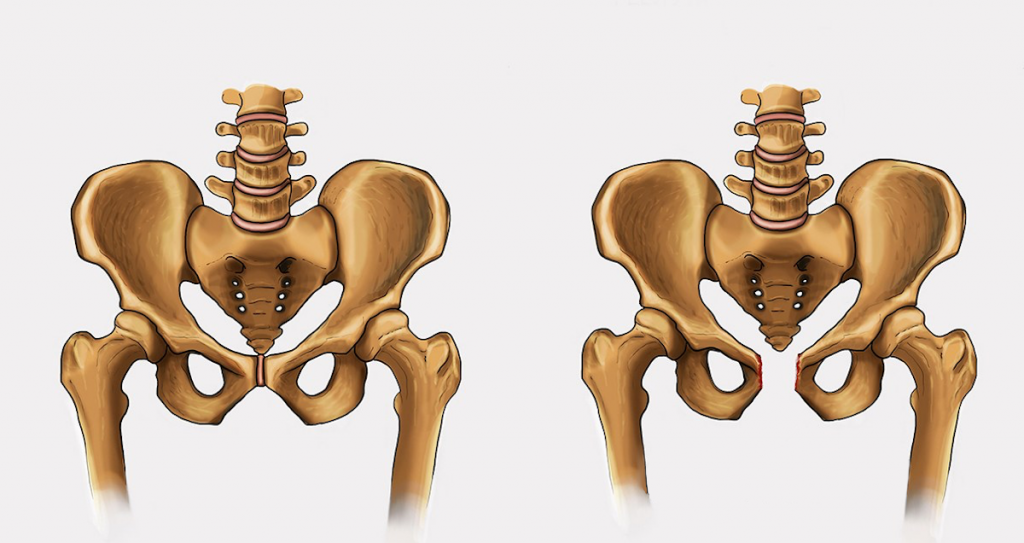
Дисфункция лонного сочленения возникает, если сустав становится слишком расслабленным, из-за чего возникает нестабильность в тазовом поясе. В тяжелых случаях ДЛС лобковый симфиз может частично или полностью разорваться. Если разрыв увеличивается более чем на 10 мм, это называется диастазом лобкового симфиза.
Дисфункция лонного сочленения – распространенное и изнуряющее заболевание, поражающее женщин чаще всего во время или после беременности. Оно сопровождается сильной болью и может оказать существенное влияние на качество жизни и даже привести к таким осложнениям как депрессия.
Клинически значимая анатомия
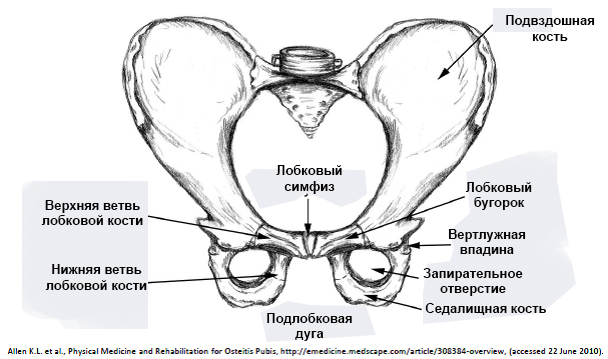
Лобковый симфиз расположен на передней стороне таза и является передней границей промежности. Лобковые кости формируют хрящевое соединение в срединной плоскости, именуемое лобковым симфизом. Этот сустав удерживает лобковые кости вместе и обеспечивает устойчивость во время движения.
Совместно с крестцово-подвздошными суставами лонное сочленение формирует стабильное тазовое кольцо. Подвижность в этом кольце очень мала.
Подробнее про анатомию тазового дна можно почитать тут.
Лобковый симфиз – это хрящевое соединение лобковых костей, между которыми расположен волокнисто-хрящевой межлобковый диск. Лобковые кости соединяются между собой с помощью четырех связок. Верхняя лобковая связка начинается на верхнем крае лобка и доходит до лобковых бугорков. Дугообразные связки лобка формируют нижнюю границу лобкового симфиза и вплетаются в волокнисто-хрящевой межлобковый диск. Стабильность сустава в основном обеспечивают наиболее крепкие дугообразные связки. Вместе четыре указанных связки стабилизируют сустав и удерживают суставные поверхности от сдвига и растяжения.
Диск соединяет суставные поверхности двух лобковых костей. Каждая из этих поверхностей покрыта тонкий слоем гиалинового хряща. Соединение не является ровным, в нем присутствуют сосочкообразные выросты, углубления и выступы.
У детей диск очень маленький, гиалиновый слой очень толстый, но со временем истончается. У мужчин диск выше, меньше и уже, чем у женщин. В своей толще диск имеет щелевидную полость, которая в норме у женщин имеет в ширину 4-5 мм. В последнем триместре беременности она увеличивается еще на 2-3 мм, что необходимо для прохождения ребенка по родовым путям. При дисфункции лонного сочленения суставы становятся более расслабленными, что влечет за собой нестабильность в тазовом поясе. При ширине полости, равной или превышающей 10 мм, возникает диастаз лобкового симфиза.
Эпидемиология/Этиология
Существуют несколько теорий о происхождении дисфункции лонного сочленения:
Aslan и соавт. говорят, что этиология заболевания не известна. При беременности изменяется нагрузка на таз, ослабевают связки и мышцы. Это приводит к позвоночно-тазовой нестабильности, которая проявляется в виде ДЛС.
На ранних сроках беременности желтое тело продуцирует большое количество гормона релаксина и прогестерона. С 12-й недели данную функцию берут на себя плацента и децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон. Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции лонного сочленения. Норвежское исследование показало, что генетическая предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина. Может показаться, что расслабление связочного аппарата прямо указывает на наличие гормональной подоплеки заболевания. Однако достаточного количества данных, подтверждающих эту теорию, нет.
К другим факторам, приводящим к ДЛС, относятся физически изматывающая работа во время беременности, а также патологическая усталость, плохая осанка и недостаток физической нагрузки. Также определенную роль могут сыграть лишний вес, многоплодная беременность, беременность в старшем возрасте, тяжелые роды в анамнезе, а также плечевая дистоция.
Эффективное приспособление суставов к определенной нагрузке требует адекватной компрессии суставов и скоординированных усилий мышц и связок. Это – залог эффективных реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы становятся более слабыми и не могут выполнять свои функции, как они делали это раньше. В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности, чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то причины этой нестабильности – гормональные (влияние гормона релаксина), метаболические (обмен кальция), биомеханические (нагрузки при беременности и физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические и генетические вариации.
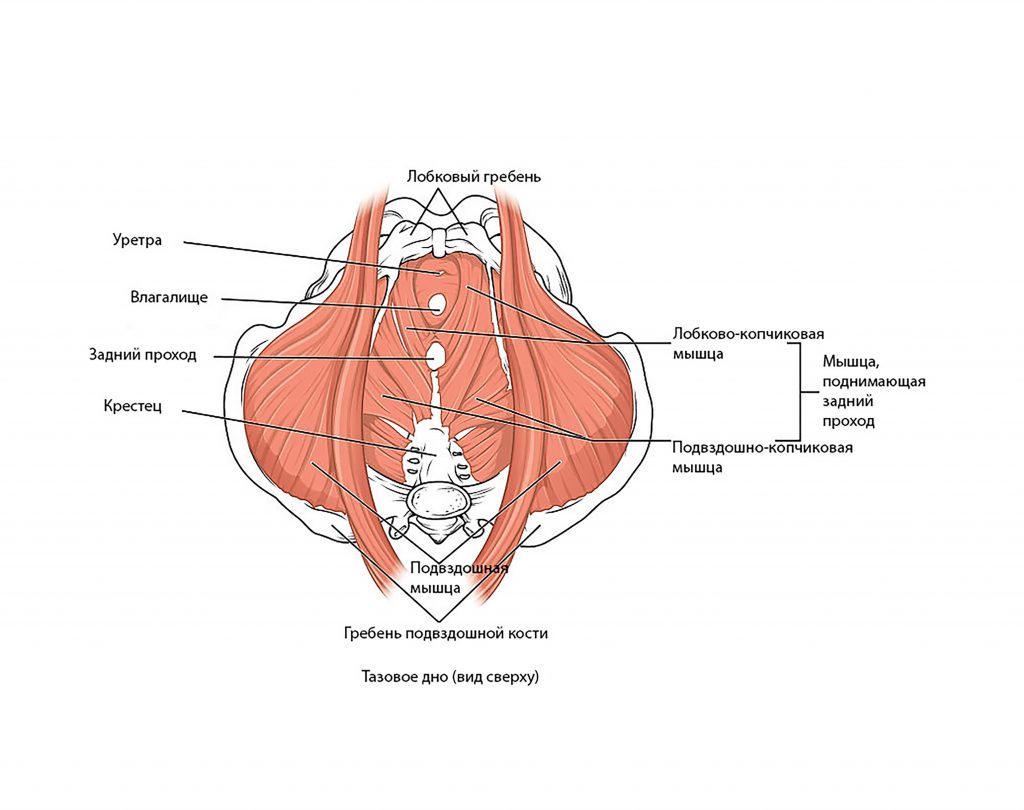
- Тазовое дно состоит из трех слоев мышц. К поверхностному слою, который иннервируется срамным нервом, относятся луковично-пещеристая мышца, седалищно-пещеристая мышца, поверхностная поперечная мышца промежности и наружный сфинктер прямой кишки.
- Глубокий слой – это мочеполовая диафрагма, она также иннервируется срамным нервом. Сюда относятся сфинктер мочеиспускательного канала, мышца-сжиматель мочевого пузыря, уретровагинальный сфинктер и глубокая поперечная мышца промежности.
- Тазовую диафрагму составляют следующие мышцы: мышца, поднимающая задний проход (лобково-копчиковая мышца, она же лобково- простатическая, лобково-влагалищная, лобково-анальная, лобково-ректальная, подвздошно-копчиковая), копчиковая мышца, грушевидная мышца и внутренняя запирательная мышца. Данные мышцы иннервируются крестцовыми корешками спинного мозга (S3-S5).
Функция мышц тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
Клиническая картина
Дисфункция лонного сочленения – состояние, при котором возникает избыточная подвижность в лобковом симфизе и боль.
Читайте также: Хроническая тазовая боль: причины, симптомы, лечение
Симптомы:
- Жжение, прострелы, режущая или колющая боль.
- Умеренная или длительная боль.
- Боль обычно проходит во время отдыха.
- Боль иррадиирует в спину, живот, промежность и ноги.
- Боль часто проходит после родов (но не всегда).
- Ощущение дискомфорта спереди от симфиза.
- Появление щелкающего звука при смене положения в пояснице, тазобедренных суставах или крестцово-подвздошных суставах.
- Трудности в выполнении таких движений как приведение и отведение бедра.
- Сложности при ходьбе, подъеме и спуске с лестницы, вставании со стула. Пациентки могут испытывать трудности, когда носят тяжести, стоят на одной ноге или поворачиваются в кровати.
- Депрессия (возможно из-за дискомфорта).
Распространенность:
- Количество случаев ДЛС неуклонно растет.
- По данным норвежского исследования, 75% женщин сталкиваются с заболеванием в первом триместре беременности. Впрочем, данные британских исследователей говорят о том, что ДЛС обнаруживается у 89% женщин во втором и третьем триместрах.
Согласно информации Owens K. и коллег, ДЛС возникает:
- В первом триместре – у 9% женщин.
- Во втором триместре — у 44% женщин.
- В третьем триместре – у 15% женщин.
- После родов – у 2% женщин.
- Уровень заболеваемости колеблется от 1:36 до 1:300 беременностей среди населения Великобритании.
- Иногда ДЛС может возникать во время родов или в послеродовой период.
- Уровень боли по визуальной аналоговой шкале (ВАШ) = 7/10.
Причины:
- Диастаз.
- Разрывы.
- Остеомиелит.
- Перелом.
- Смещение таза.
- Часто ассоциируется с беременностью и родами.
- Старший возраст у матери.
- Спортивные травмы: при падении, когда бедро находится в положении гипер-абдукции (например, при езде на лошади).
- Простатэктомия.
Дифференциальный диагноз
Leadbetter и коллеги предложили скоринговую систему для диагностики ДЛС и обнаружили 5 симптомов, которые могут быть значимы для определения дисфункции лонного сочленения:
- Боль в области лобковых костей во время ходьбы.
- Боль возникает, если пациентка стоит на одной ноге.
- Боль возникает при подъеме по ступеням.
- Боль при переворачивании в постели.
- Повреждения в пояснично-крестцовом отделе позвоночника или таза в анамнезе.
Потенциальные симптомы дифференциальных диагнозов должны быть исключены из анамнеза. Необходимо провести физикальное обследование и определенные исследования, чтобы исключить другие заболевания.
При проведении дифференциальной диагностики следует исключить следующие заболевания: компрессия нервов (поражение межпозвонкового диска), симптоматические боли в пояснице (люмбаго и ишиас), лобковый остеолиз, остеит лобка, инфекция костей (остеомиелит, туберкулез, сифилис), инфекция мочеполовой системы, боли в круглых связках, тромбоз бедренной вены и акушерские осложнения.
Диагностика
Как и при любых дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на самом деле визуализация — единственный способ достоверно диагностировать дисфункцию лонного сочленения. Для подтверждения расхождения лобкового симфиза используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается в качестве метода выбора из-за опасности воздействия на плод ионизирующего излучения. Наиболее подходящим методом с превосходным пространственным разрешением является МРТ, которая также позволяет избежать ионизирующее излучение.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Другие методы, которые могут помочь в диагностике и наблюдении — трансвагинальная или трансперинальная ультразвуковая диагностика с использованием датчиков высокого разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую полость. Это также может быть следствием диастаза лобкового симфиза после родов.
Межлобковое расстояние в основном измеряют электронными калиперами. Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации.
Оценка исходов
Дисфункция лонного сочленения описывается как набор признаков и симптомов дискомфорта и боли в области таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме боли и нестабильности тазового пояса, которые могли бы показать разницу в состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру – проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот некоторые из методов обследования:
Пальпация:
- Болезненность лобкового симфиза.
- Болезненность крестцово-подвздошных суставов.
- Крестцово-бугорная связка.
- Болезненность следующих мышц: ягодичные, подвздошно-поясничная мыщца, грушевидная и паравертебральные мышцы.
Провокационные тесты (когда они оказываются положительными, это помогает установить ДЛС).
Исследователь фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав, при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть боль в крестцово-подвздошном сочленении
- Активное поднимание выпрямленной ноги (ASLR)
- Боль в симфизе при стоянии на одной ноге.
- Билатеральная компрессия вертела бедренной кости.
Объем движений может быть снижен из-за боли. Особенно во время латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС можно, если у пациентки возникает непрерывная боль во время следующих активностей:
- Ходьбы.
- Подъеме по лестнице.
- Повороте в кровати.
- Стоянии на одной ноге.
- Вставании со стула.
Существует ряд тестов при боли в области симфиза во время беременности, которые обладают высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
- Пациент лежит, специалист пальпирует всю переднюю поверхность лобкового симфиза. Тест положительный, если в результате возникает боль, которая сохраняется более 5 секунд после окончания пальпации. (99% специфичность, 60% чувствительность и 0.89 коэффициент каппы Коэна).
- Симптом Тренделенбурга: При стоянии на одной ноге пациент не может сохранить положение таза в горизонтальной плоскости, поскольку противоположная ягодица опускается (в норме она должна подниматься) (99% специфичность, 60% чувствительность и 0.63 коэффициент каппы Коэна).
- FABER-тест (см. «пальпацию») (специфичность 99%, 40% чувствительность и 0.54 коэффициент каппы Коэна).
Медикаментозное лечение
Во время беременности:
- Парацетомол.
- Препараты на основе кодеина.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
После родов:
- НПВС.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
Другое:
- При невозможности купировать боль – обращение в больницу.
- Инъекции кортизола, химотрипсина и лидокаина непосредственно в область симфиза.
Тщательно контролируйте эффективность принимаемых мер и их побочные эффекты.
Физическая терапия
В рамках терапии ДЛС возможно использоваться следующие устройства:
- Костыли с опорой под локоть.
- Устройства поддержки таза:
- Пояснично-тазовый бандаж (бандаж должен быть расположен строго краниально по отношению к большому вертелу бедренной кости. В исследовании не рекомендуется использовать пояснично-тазовый бандаж в качестве монотерапии, поскольку стабильность поясничной области должна быть достигнута за счет правильного двигательного контроля и координации).
- Рецептурные обезболивающие (прием НПВС во время беременности – с осторожностью).
- В очень тяжелых случаях – инвалидная коляска .
- Социальные услуги.
Планирование родов
- Женщинам с ДЛС следует рожать в вертикальном положении со слегка разведенными ногами.
- Величина промежутка между лобковыми костями никогда не должна превышать максимальную, поэтому пациенткам советуют носить специальные ленты на обеих ногах.
- Во время родов не следует упираться ногами в бедра акушерки, ставить подставки для ног, а также использовать хирургические щипцы, поскольку они могут еще больше растянуть связки.
- Во время схваток и родов ноги должны быть минимально разведены.
Профилактика
- Информирование пациентки:
- о ее болезни, а также о связи заболевания с требуемой и допустимой нагрузкой;
- о необходимости отдыха;
- для снижения страха;
- для мотивации пациентки к активному включению в лечебный процесс;
- советы для повседневной жизни (выполнять домашние дела по возможности сидя, спать с подушкой между ног, держать ноги согнутыми, чтобы встать/слезть с кровати).
- Поддержка спины:
- Пациентке следует избегать виды деятельности, создающие чрезмерную нагрузку на таз (приседания, интенсивные тренировки, длительное положение стоя, подъем и ношение тяжестей, перешагивания через вещи, скручивающие движения, уборка с использованием пылесоса и упражнения на растяжку).
- Пояснично-тазовый бандаж в сочетании с информированием более эффективен, нежели выполнение упражнений в сочетании с информированием или только информирование. Женщинам следует снимать бандаж только во время сна.
Упражнения для бедер
Аэробные упражнения
- Энергичная ходьба средней интенсивности, которая определяется как 64 — 76% от максимальной частоты сердечных сокращений, либо 3 раза в неделю по 25 минут.
- Упражнения на растяжку следующих мышц: хамстринги, внутренняя и боковая поверхность бедра, квадрицепс и мышцы спины. Выполнять следуем 3 раза в неделю по 2 раза в день. Длительность каждого упражнения – от 10 до 20 секунд.
Укрепляющие упражнения
Про боль в пояснице и несостоятельность мышц тазового дна читайте здесь.
- Пациентки выполняли следующие упражнения: наклон туловища вперед, «кошка», диагональные скручивания, сгибание верхней части тела, подъем ног из коленно-локтевого положения (с параллельным выполнением упражнений Кегеля и контролем наклона таза).
- Выполняются упражнения 3 раза в неделю (2 подхода по 3-5 повторений на каждую сторону).
- Длительность каждого упражнения – от 3 до 10 секунд.
- Упражнения для мышц малого таза [уровень доказательности 1a]. (Упражнения при нестабильности поясничного отдела позвоночника)
- На ранних сроках беременности: для снижения риска развития дисфункции лонного сочленения:
- Упражнения для глубоких мышц живота: для увеличения стабильности кора и предотвращения развития болей в области таза или спины у женщин во время беременности.
- Начинать следует с небольшого числа повторений, плавно увеличивая время мышечного сокращения.
- Особое внимание следует уделить поперечной мышце живота – важной мышце, при сокращении которой происходит синергическая активация тазовой диафрагмы.
Упражнения на стабилизацию
Читайте также статью: Стабильность кора.
- Упражнения помогают лучше включать мышцы тазовой области, благодаря чему улучшается двигательный контроль и стабильность данного региона.
- Прежде всего: сокращение поперечной мышцы живота.
- Специальная тренировка глубоких мышц: к примеру, сокращение поперечной мышцы живота с одновременной активацией многораздельных мышц поясницы в пояснично-крестцовой области.
- Тренировка поверхностных глобальных мышц.
- Упражнения, способствующие улучшению кровоснабжения мышц-ротаторов бедра.
- Много повторений с небольшими усилиями и ограниченной амплитудой движения.
- Положение — лежа на боку с подушкой между ног, либо сидя без опоры для ног.
Другие методы лечения
- Иглоукалывание.
- Чрескожная электронейростимуляция.
- Прикладывание холода.
- Использование тепла.
- Массаж.
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Клиническое заключение
Дисфункция лонного сочленения описывается в литературе как совокупность признаков и симптомов дискомфорта, а также боли в паховой области, включая тазовую боль, отдающую в верхнюю часть бедра и промежность. Данную патологию можно обнаружить с помощью провокативных тестов и пальпации. Свидетельствовать о заболевании будет утиная походка пациентки и продолжительная боль во время различных активностей. Установить точный диагноз возможно с помощью МРТ. Существует много подходов в терапии ДЛС. В первую очередь важна профилактика: следует объяснять, как не допустить дисфункцию лонного сочленения еще на этапе планирования беременности. Также важно максимально полно рассказывать о самом заболевании и его особенностях, чтобы пациентки знали, что можно делать при этом состоянии, а что нет. Еще один важный аспект лечения – физические упражнения, которые представляют собой комбинацию силовых, аэробных упражнений, упражнений на укрепления мышц тазового дна и на стабилизацию. Другими методами лечения являются иглоукалывание, чрескожная электронейростимуляция, прикладывание холода, использование тепла и массаж. Их эффективность, правда, пока что еще не доказана. Во время и после беременности может применяться симптоматическое лечение для снижения боли, но только под контролем лечащего врача.
Источник: Physiopedia — Pubic Symphysis Dysfunction.