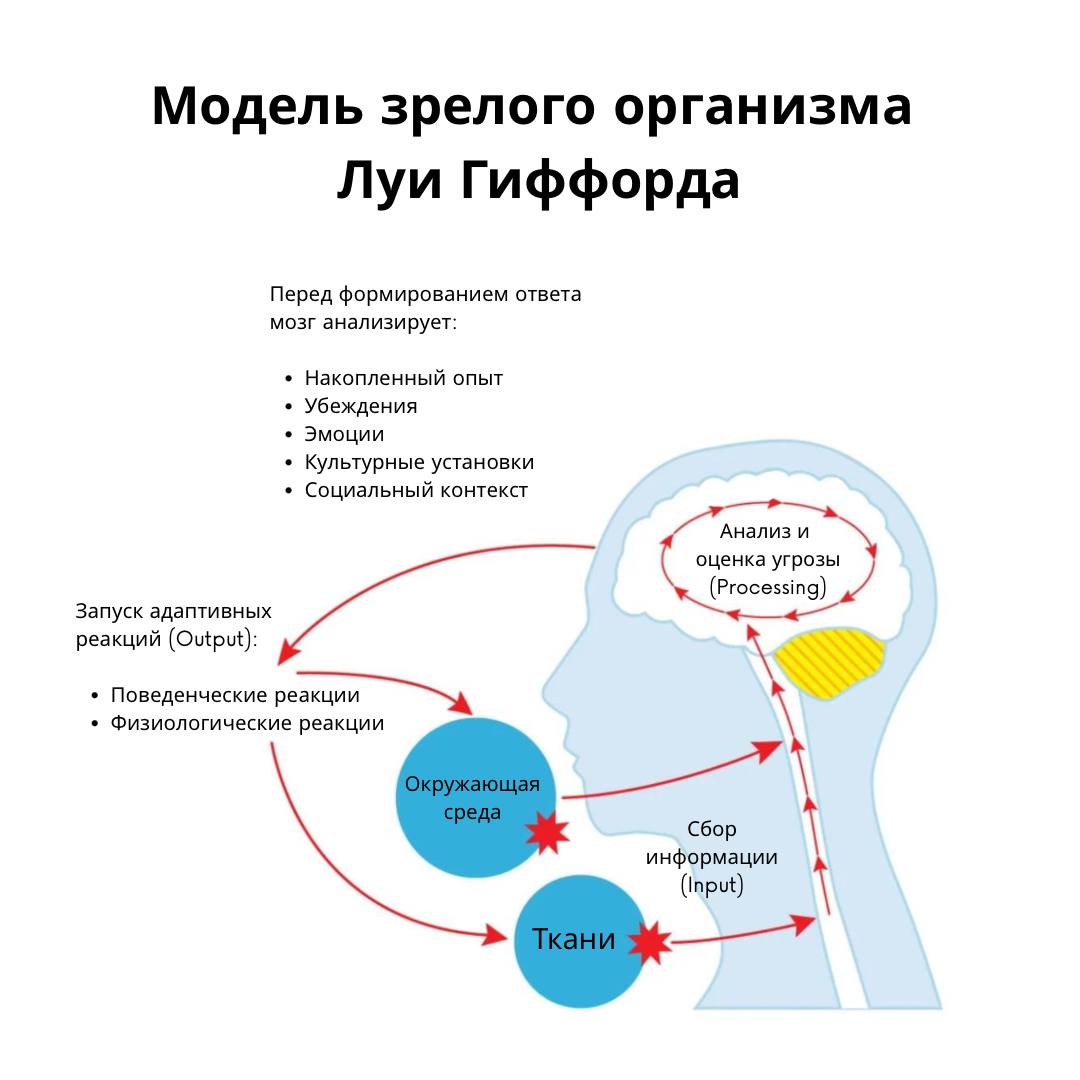
Кесарево сечение (КС) представляет собой одну из наиболее распространенных полостных операций в современной медицинской практике, однако парадокс заключается в том, что, несмотря на высокую частоту выполнения, реабилитационные мероприятия в послеоперационном периоде часто остаются фрагментарными или основываются на устаревших рекомендациях. В контексте современной физической терапии восстановление после кесарева сечения рассматривается не просто как процесс заживления кожного разреза, а как комплексная задача по восстановлению функциональности всей системы «кор — тазовое дно», нормализации висцеральных функций и коррекции болевых синдромов.
Показания к кесареву сечению и современные тренды ведения в послеоперационном периоде
КС — это хирургическое вмешательство, предполагающее послойное рассечение передней брюшной стенки и матки для извлечения плода и последа. С точки зрения реабилитолога, важно понимать, что в ходе операции происходит механическое повреждение семи различных слоев тканей, каждый из которых обладает уникальными гистологическими и функциональными характеристиками. Эти слои включают кожу, подкожно-жировую клетчатку, поверхностную фасцию, апоневроз (белую линию и фасции прямых мышц живота), париетальную брюшину, висцеральную брюшину и, наконец, миометрий. Нарушение целостности всех этих структур ведет к изменению передачи механического напряжения в брюшной стенке и может провоцировать долгосрочные биомеханические дисфункции.
Показания к КС эволюционировали от чисто жизнеспасающих до комплексных медицинских и психосоциальных факторов. В современной акушерской практике выделяют абсолютные и относительные показания, которые определяют срочность и тип вмешательства (плановое или экстренное), что, в свою очередь, напрямую влияет на начальный этап реабилитации.
Современная классификация показаний к проведению КС
| Категория показаний | Клинические примеры и обоснование | Влияние на реабилитационный прогноз |
| Акушерские/Медицинские (плод) | Аномальное предлежание (ягодичное, поперечное), дистресс плода, задержка внутриутробного развития, многоплодная беременность | Часто плановые операции, позволяющие начать преабилитацию (комплекс предшествующих операции мероприятий, повышающих готовность пациента к хирургическому вмешательству) |
| Акушерские/Медицинские (мать) | Предлежание плаценты, отслойка плаценты, наличие рубца на матке с признаками несостоятельности, препятствия в родовых путях (миомы) | Повышенный риск интраоперационной кровопотери и анемии, что замедляет раннюю мобилизацию |
| Патологические роды | Первичная или вторичная слабость родовой деятельности, неэффективность стимуляции родов | Экстренные случаи часто связаны с истощением матери, что требует более осторожного начала занятий |
| Материнские заболевания | Тяжелая преэклампсия, эклампсия, неконтролируемый гестационный диабет, активная герпетическая инфекция | Требуют мониторинга гемодинамики и системных осложнений в первые 6 недель |
| Психосоциальные факторы | Токофобия (боязнь родов), запрос матери на кесарево сечение при отсутствии прямых медицинских показаний | Психологический компонент может влиять на восприятие боли и приверженность реабилитации |
Физиологический стресс-ответ на операцию включает активацию гипоталамо-гипофизарно-надпочечниковой оси, что ведет к гиперметаболизму и временному угнетению иммунной системы. Для реабилитолога это означает, что первые 48–72 часа должны быть сфокусированы на управлении этим ответом и предотвращении вторичных осложнений, таких как венозная тромбоэмболия и застойные явления в легких.
Мы рекомендуем

Протоколы ERAS и ERAC: смена парадигмы восстановления
Концепция Enhanced Recovery After Surgery (ERAS), адаптированная для акушерства как Enhanced Recovery After Cesarean (ERAC), произвела революцию в послеоперационном ведении пациенток. Традиционный подход «покоя и длительного постельного режима» был заменен на стратегию мультимодальной оптимизации, которая начинается еще до входа в операционную.
Обновленные рекомендации ERAS Society (2025 г.) подтверждают эффективность и безопасность нескольких ключевых послеоперационных вмешательств:
- Ранняя мобилизация и ходьба. Раннее вставание с кровати и ходьба способствуют профилактике тромбоэмболических осложнений, улучшению функции кишечника и снижению интенсивности боли.
- Раннее возобновление перорального приема жидкости (через 2 часа после операции) и легкой пищи (через 6 часов). Разрешение приема жидкости и пищи вскоре после операции ускоряет восстановление моторики кишечника. Одной из центральных проблем после кесарева сечения является риск развития послеоперационного илеуса — состояния, при котором моторика кишечника замедляется, вызывая дискомфорт, вздутие и задержку восстановления.
- Стратегия мультимодального обезболивания, включающая плановый прием ацетаминофена (парацетамола) и нестероидных противовоспалительных препаратов (НПВП) для минимизации использования опиоидов.
- Раннее удаление мочевого катетера.
Ключевые элементы протокола ERAC
| Этап | Интервенция |
| Предоперационный | Употребление углеводных напитков за 2 часа до операции |
| Интраоперационный | Поддержание нормотермии (активное согревание) |
| Интраоперационный | Оптимальная гидратация (эуволемия) |
| Послеоперационный | Ранняя мобилизация (через 6–12 часов) |
| Послеоперационный | Раннее удаление мочевого катетера |
| Послеоперационный | Мультимодальная анальгезия без опиоидов |
Ранняя мобилизация признана критически важным фактором для предотвращения тромбоэмболических осложнений и улучшения психологического состояния матери. Исследования показывают, что пациентки, которые начинают ходить в первые 6–8 часов после операции, сообщают о более высоком качестве жизни в послеродовом периоде и быстрее возвращаются к полноценному уходу за новорожденным.
Проблемы и осложнения в послеродовом периоде после КС: мишени для физической терапии
Существует устойчивый миф, что КС «спасает» тазовое дно от повреждений. Современные исследования опровергают эту точку зрения. Реабилитологу необходимо учитывать комплекс проблем, с которыми сталкивается женщина после КС. Их можно классифицировать на несколько групп:
Физиологические и функциональные нарушения
- Дисфункция мышц тазового дна: Наличие рубца на передней брюшной стенке и матке коррелирует с повышением тонуса мышц тазового дна, что часто становится причиной диспареунии (боли при половом акте) и хронической тазовой боли. Кроме того, беременность и операция создают дополнительную нагрузку на тазовое дно, что может проявляться слабостью и инконтиненцией. Важно отметить, что данная проблема встречается и после кесарева сечения, хотя и несколько реже, чем после вагинальных родов.
- Нарушение функции мышц кора: Ослабление и нарушение координации работы поперечной, внутренних косых, многораздельных мышц и диафрагмы. Это может приводить к неэффективности работы стабилизирующего механизма, компенсаторным перегрузкам и болевым синдромам.
- Диастаз прямых мышц живота (ДПМ): Диастаз определяется как патологическое увеличение расстояния между прямыми мышцами живота (Inter-Recti Distance — IRD). После кесарева сечения восстановление белой линии живота может быть затруднено из-за нарушения иннервации, кровоснабжения в зоне разреза и болевого синдрома. IRD является ключевым фактором в нарушении стабильности кора и формировании «выпячивания» живота.
- Послеоперационная боль и ограничение подвижности.
Современный взгляд на реабилитацию при ДПМ
Диагностика и упражнения при диастазе. Марина Осокина
Ранее считалось, что упражнения для прямых мышц живота абсолютно противопоказаны. Однако последние данные свидетельствуют, что правильное выполнение этих упражнений может приводить к немедленному уменьшению IRD. Ключевым фактором является степень расхождения прямых мышц живота, а также способность пациентки контролировать внутрибрюшное давление и избегать «домика» или выбухания по средней линии. Программы, сочетающие тренировку поперечной мышцы живота (TrA) и мышц тазового дна, показывают лучшие результаты в восстановлении функции брюшной стенки.
Патофизиология послеоперационной боли
Боль после КС имеет сложную природу, сочетая в себе соматический компонент (травма кожи, мышц и фасций) и висцеральный компонент (сокращение матки, раздражение брюшины). Неадекватный контроль острой боли является ведущим фактором риска развития хронической послеоперационной боли (Chronic Post-Surgical Pain — CPSP), которая, согласно критериям Международной ассоциации по изучению боли (IASP), определяется как боль, персистирующая более 3 месяцев после вмешательства.
При КС массивная активация ноцицепторов в зоне разреза может привести к усилению синаптической передачи в спинном мозге. Этот процесс проявляется аллодинией (болью в ответ на неболевой стимул, например, на прикосновение одежды к рубцу) и гиперпалгезией.
Исследования указывают на следующие предикторы хронизации боли после кесарева сечения:
- Психологические факторы: Высокий уровень катастрофизации боли, тревожность и депрессивные симптомы до или сразу после операции.
- Анамнез боли: Наличие боли в пояснице или области тазового пояса во время беременности значительно повышает шансы на развитие персистирующей послеродовой боли (Persistent Postpartum Pain — PPP).
- Интенсивность острой боли: Оценка по визуально-аналоговой шкале (ВАШ) выше 4–5 баллов в первые 24 часа после операции коррелирует с долгосрочными болевыми синдромами.
Интересно, что персистирующая боль после КС часто локализуется не только в области шва. Женщины жалуются на боль в поясничном отделе позвоночника (практически у каждой второй пациентки с PPP), области лобкового симфиза и нижних конечностях. Это подчеркивает необходимость глобального подхода к реабилитации, а не только локального ухода за швом.
Распространенность и характеристики боли после КС
| Временной интервал | Распространенность боли | Основные характеристики и локализация |
| Острая фаза (0–72 часа) | До 90-100% | Острая, соматическая и висцеральная; зона разреза и область таза |
| Подострая боль (6-12 недель) | 15-32% | Умеренная, часто нейропатическая; рубец, поясница, симфиз |
| Хроническая боль (свыше 12 недель) | 9.5-19% | Снижение интенсивности, но сохранение функциональных ограничений |
Хирургические осложнения
Инфекционные осложнения (эндометрит, нагноение раны), гематома, кровотечение, нарушения заживления рубца (гипертрофия, келоид, несостоятельность, лигатурные свищи). Формирование спаек в брюшной полости может ограничивать подвижность внутренних органов и фасций, способствуя возникновению хронической боли.
Красные флаги и медицинская безопасность в реабилитации
Физический терапевт обязан проводить скрининг на наличие серьезных послеоперационных осложнений. При выявлении любого из нижеперечисленных признаков реабилитация прекращается, и пациентка направляется к врачу.
Основные «красные флаги» (Red Flags):
- Тромбоз глубоких вен: Отек одной ноги (голени), боль, покраснение или локальное повышение температуры в этой области.
- Инфекция шва: Появление гнойных выделений, расхождение краев раны, резкое усиление боли, покраснение, распространяющееся за пределы шва.
- Послеродовая преэклампсия: Сильная головная боль, не проходящая после приема лекарств, изменения зрения (мушки, вспышки), сильные отеки рук и лица.
- Послеродовое кровотечение: Пропитывание более одной гигиенической прокладки макси в течение 2 часов или выход сгустков крупнее куриного яйца.
- Воспаление эндометрия (эндометрит): Повышение температуры тела выше 38.0°C, озноб, зловонные выделения из половых путей.
- Психологический статус: Мысли о причинении вреда себе или ребенку, полная потеря интереса к жизни (признаки тяжелой послеродовой депрессии или психоза).
Психологические аспекты
Мета-анализ 2024 года подтвердил, что КС является независимым фактором риска развития послеродовой депрессии (13.4% против 10.4% после вагинальных родов). Особенно высок риск при экстренном КС, которое может приводить к симптомам посттравматического стрессового расстройства. Использование общей анестезии также ассоциировано с повышенным риском депрессии. Чувство вины, разочарования, нарушение образа тела и страх перед будущими беременностями требуют внимания и могут быть частично нивелированы через возвращение контроля над телом в процессе физической реабилитации.
Стратегии восстановления и протокол физической терапии
Упражнения для восстановления после кесарева сечения с Осокиной Мариной
Реабилитацию после кесарева сечения необходимо проводить поэтапно, с учетом времени, прошедшего после операции, и индивидуального состояния пациентки. Ключевым является принцип «от простого к сложному» и постепенной прогрессии нагрузки.
Физическая терапия
Фаза I: Раннее послеоперационное восстановление (0–2 недели)
Цели: Контроль боли, профилактика осложнений (тромбоз, пневмония, запоры), мягкая активация организма, начало нейромышечной переобучения мышц кора и тазового дна без нагрузки на рубец.
- Диафрагмальное дыхание: Основа реабилитации. Позволяет мягко мобилизовать внутренние органы, снизить симпатическую активность и начать мягкое движение брюшной стенки.
- Активация мышц тазового дна: Начинается в первые дни. Короткие сокращения на 1–2 секунды для улучшения кровотока и восстановления нейромышечного контроля.
- Изометрия для TrA: На выдохе мягкое подтягивание нижней части живота к позвоночнику без движения таза.
- Ходьба: Основная кардионагрузка. Начинать с 5–10 минут, постепенно увеличивая до 15–20 минут к концу второй недели.
Фаза II: Восстановление фундаментальных функций (2–6 недель)
Цели: Восстановление целостности и функции мышц кора и тазового дна, нормализация постуры, работа с рубцом, постепенное возвращение к бытовой активности.
- Тазовые наклоны (Pelvic Tilts): В положении лежа на спине или сидя. Помогают восстановить координацию между дыханием, тазовым дном и прессом.
- Ягодичный мостик: Начало укрепления задней цепи. Важно следить, чтобы подъем таза происходил за счет ягодиц, а не поясницы.
- Модифицированная кошка-корова: Бережная мобилизация позвоночника, избегая чрезмерного растяжения в области шва.
- Разведение коленей лежа на боку (Clamshells): Активация средней ягодичной мышцы, критически важной для стабильности таза при ходьбе.
Фаза III: Функциональное укрепление (6 недель – 6 месяцев)
Цели: те же, что и во второй фазе. После получения одобрения врача (обычно в 6 недель) нагрузка становится более интенсивной.
- Приседания и выпады: Начало работы в закрытой кинематической цепи. Отработка правильной биомеханики вставания (с выдохом на усилии).
- Планки (на коленях/от стола): Переход к упражнениям на выносливость передней брюшной стенки. Критерий — отсутствие «домика» на животе.
- Баланс на одной ноге: Подготовка к фазе переноса ноги при беге и улучшение проприоцепции.
Рандомизированное контролируемое исследование Nayyab и соавт. (2021) показало, что 8-недельная супервизируемая программа упражнений для стабилизации кора была значительно эффективнее несупервизируемой домашней программы в снижении боли и инвалидизации, а также в улучшении активации мышц кора у женщин с болью в пояснице после КС. Программа включала прогрессию от изометрических сокращений TrA и многораздельной мышцы к функциональным упражнениям с контролем нейтрального положения позвоночника.
Фаза IV: Функциональное укрепление (>6 месяцев)
Цели: Полноценная социальная и бытовая активность, коррекция оставшихся дисфункций, подготовка к возвращению к спортивным нагрузкам.
Возвращение к бегу, прыжкам, силовым тренировкам должно быть постепенным и основываться на успешном выполнении упражнений предыдущей фазы, отсутствии симптомов недержания, боли и признаков диастаза. Канадские рекомендации 2025 года по физической активности в первый год после родов указывают, что возвращение к высокоинтенсивным нагрузкам целесообразно откладывать на 3-6 месяцев для минимизации стресса на заживающие ткани.
Алгоритм прогрессии тренировок в послеродовом периоде
| Время | Фокус тренировок | Пример упражнений | Допустимая интенсивность (RPE 0-10) |
| 0–2 недели | Дыхание, ранняя мобилизация, кровоток | Диафрагмальное дыхание, прогулки <15 мин, «насос» стопами | 1–2 (очень легко) |
| 2–6 недель | Нейромышечный контроль, мобильность таза | Тазовые наклоны, ягодичный мостик, упражнения для TrA, прогулки 20–30 мин | 2–3 (легко) |
| 6 недель – 6 месяцев | Силовая выносливость, функциональные паттерны | Приседания, планки, упражнения с легким весом, ускорение темпа ходьбы | 4–6 (умеренно) |
| >6 месяцев | Возврат к спорту, плиометрика, бег | Интервальный бег, прыжки, работа с весами >8-12 повторений | 7+ (тяжело) |
Эргономика и биомеханика в повседневной жизни
Для женщины после КС повседневные задачи (подъем ребенка, смена подгузников, кормление) являются основной формой физической нагрузки в первые недели. Неправильная биомеханика в этот период может свести на нет эффект от упражнений и спровоцировать боль в спине.
Принципы безопасного подъема тяжестей (ребенка)
Использование акронима BACK помогает запомнить ключевые моменты безопасного движения:
- B (Back is straight) — Спина остается прямой, наклон происходит за счет сгибания в тазобедренных суставах.
- A (Avoid twisting) — Избегайте скручиваний корпуса при подъеме. Если нужно повернуться — переступайте ногами.
- C (Close to body) — Держите ребенка максимально близко к своему телу.
- K (Keep movements smooth) — Движения должны быть плавными, без рывков.
Организация пространства
Реабилитолог должен обучить пациентку правильно организовывать быт, чтобы минимизировать ненужные наклоны и скручивания:
- Пеленальный столик: Должен быть на уровне бедер матери, чтобы исключить сутулость. Все принадлежности (подгузники, салфетки) должны быть под рукой.
- Станция для кормления: Кресло с хорошей поддержкой поясницы. Обязательно использование подушек (или специальной подушки для кормления), чтобы поднять ребенка к груди, а не тянуться грудью к ребенку. Это предотвращает развитие «синдрома мамы» — боли в шее и межлопаточной области.
- Автокресло: Один из самых опасных предметов. При установке кресла в машину рекомендуется поставить одно колено на сиденье автомобиля, чтобы быть ближе к точке крепления и снизить рычаг нагрузки на поясницу.
Позиции для кормления после кесарева сечения
Специфика кесарева сечения требует защиты области разреза от давления и веса ребенка.
- Поза «из-под руки»: Ребенок располагается сбоку от матери, его ноги направлены к её спине. Это полностью освобождает область шва от контакта с ребенком.
- Лежа на боку: Оптимально для ночных кормлений и отдыха. Важно использовать подушку между коленями и небольшое свернутое полотенце под живот для поддержки рубца.
Дополнительные методы
Кинезиотейпирование. Пилотное РКИ Gürşen и соавтl. (2016) продемонстрировало, что добавление кинезиотейпирования к программе упражнений для восстановления мышц живота после КС привело к статистически значимо большему увеличению силы прямой мышцы живота, снижению боли (по ВАШ) и уменьшению инвалидизации (опросник Роланда-Морриса) по сравнению с группой, выполнявшей только упражнения.
Тейпирование рубца после кесарева сечения
Работа с послеоперационным рубцом (скар-терапия). Рубец после КС — это не просто косметический дефект, а зона измененной биомеханической жесткости, которая может ограничивать подвижность фасциальных слоев и влиять на проприоцепцию всей передней брюшной стенки. Процесс созревания рубца длится до 12–18 месяцев, и именно в этот период ткани наиболее отзывчивы к физическому воздействию.
В процессе заживления фибробласты синтезируют коллаген, который в норме должен располагаться упорядоченно. Однако при патологическом заживлении или отсутствии мобилизации волокна могут формировать хаотичные спайки между слоями тканей (например, между апоневрозом и подкожной клетчаткой). Мягкотканые мобилизационные техники используют принцип механотрансдукции: механическое напряжение, приложенное к ткани, трансформируется в биологические сигналы, которые стимулируют перестройку коллагена и улучшают вязкоупругие свойства рубца.
Убираем шов после кесарева сечения
Исследования показывают, что стандартизированная мобилизация мягких тканей после КС приводит к:
- Снижению жесткости тканей.
- Увеличению эластичности и податливости рубца.
- Повышению порога боли, возникающей при давлении (Pressure Pain Threshold — PPT).
Лечение начинается не ранее чем через 2-4 недели после полного заживления кожного шва и включает:
- Десенситизацию: Мягкое прикосновение различными текстурами (вата, махровая ткань) к области рубца для нормализации чувствительности. Протоколы десенситизации направлены на «перекалибровку» нервной системы путем постепенного введения тактильных стимулов различной интенсивности.
- Мобилизацию рубца: Поперечные и круговые массажные движения для предотвращения и размягчения спаек между кожей, подкожно-жировой клетчаткой, фасцией и более глубокими тканями. Это улучшает подвижность тканей, снижает ощущение стянутости и может положительно влиять на эстетический вид рубца.
- Миофасциальный релиз окружающих тканей.
Этапы десенситизации и мобилизации (клинический алгоритм):
- 2-4 недели: Косвенное воздействие. Легкие поглаживания кожи выше и ниже рубца пальцами, мягкими материалами (шелк, хлопок).
- 4-8 недель: Прямая десенситизация и поверхностная мобилизация. Использование пальцев, более грубых текстур (махровое полотенце, джинса). Начало работы непосредственно с рубцом: легкие смещения кожи, «перекатывание» кожной складки, если шов полностью закрыт.
- 8-12 недель: Глубокая мобилизация. Работа с мышечным слоем и апоневрозом. Применение более интенсивного давления для «разрушения» спаек между слоями тканей.
- 12+ недель: Интенсивная мобилизация. Цель — достижение полной подвижности рубца во всех направлениях, сравнимой со здоровой кожей.
Физиотерапевтическое воздействие
Дополнительным методом является применение Tecar-терапии (радиочастотной диатермии). Высокочастотный ток (0.3–1 МГц) улучшает микроциркуляцию, ускоряет обменные процессы в клетках и помогает разорвать порочный круг «боль — мышечный спазм — ишемия», что клинически подтверждается улучшением качества жизни пациенток.
Инновационные методы
Современная наука движется в сторону персонализации. Использование носимых устройств для мониторинга активности, мобильных приложений для контроля выполнения упражнений и телемедицинских консультаций позволяет сделать реабилитацию доступнее.
Развиваются также методы биоуправления (biofeedback): использование УЗИ-визуализации в реальном времени, чтобы женщина могла видеть на экране, как сокращается её поперечная мышца живота или мышцы тазового дна. Это значительно ускоряет процесс обучения правильному контролю внутрибрюшного давления.
Заключение и практические рекомендации для специалистов
Восстановление после кесарева сечения — это многокомпонентный процесс, выходящий за рамки простого заживления хирургической раны. Современный подход должен интегрировать протоколы ERAS для раннего послеоперационного периода и специализированную физическую терапию, направленную на восстановление функции мышц кора и тазового дна.
Ключевые рекомендации для практикующих специалистов:
- Оценивайте комплексно: При первичном осмотре оценивайте не только состояние рубца, но и функцию тазового дна (включая тонус), наличие и степень диастаза прямых мышц живота, постуру, паттерны дыхания и двигательные стереотипы.
- Стройте программу поэтапно: Начинайте с дыхания и нейромышечной активации, последовательно переходя к статическим и динамическим упражнениям на стабильность, и только затем — к силовым и высокоамплитудным движениям.
- Работайте с рубцом: Включите мобилизацию рубцовой ткани в программу реабилитации как обязательный компонент для профилактики спаек и улучшения функции.
- Учитывайте психологический статус: Будьте внимательны к признакам послеродовой депрессии или тревоги. Сам процесс реабилитации, дающий ощущение контроля над телом, является терапевтическим фактором.
- Обучайте и мотивируйте: Четко объясняйте цели каждого упражнения, важность регулярности. Поддерживайте связь с пациенткой для коррекции программы и ответов на вопросы.
- Действуйте в команде: Оптимальные результаты достигаются при взаимодействии реабилитолога с акушером-гинекологом, психологом (при необходимости) и другими специалистами.
Применение доказательных протоколов, учитывающих как современные научные данные, так и индивидуальные особенности пациентки, позволяет значительно повысить качество и скорость восстановления после КС, предотвратить отдаленные осложнения и улучшить качество жизни женщины в послеродовом периоде и в долгосрочной перспективе.