Подвздошно-поясничная мышца (ППМ) является самым сильным сгибателем бедра и участвует в наружной ротации бедренной кости, играя важную роль в поддержании силы и стабильности тазобедренного сустава. Она также действует как стабилизатор поясничного отдела позвоночника и таза. Было показано, что патологические состояния ППМ являются значимой причиной боли в тазобедренном суставе и/или его дисфункции и включают бессимптомный синдром щелкающего бедра, тендинит, бурсит и импинджмент. Кроме того, состояния, связанные с поражением ППМ, были связаны с пояснично-тазовыми расстройствами, такими как боль в пояснице и ягодицах, интенсивная боль в паху, особенно у спортсменов, и даже боль, распространяющаяся по передней части бедра и колена.
Стоит отметить, что тендинит ППМ подразумевает воспаление сухожилия или области, окружающей сухожилие. Исследования выявили наличие воспаления в острой фазе этого состояния, однако хорошо установлено, что при хронических патологиях сухожилий отсутствует воспалительный процесс. Скорее, они характеризуются неудачной реакцией заживления и дегенерацией сухожилий.
По этой причине, возможно, стоит классифицировать это состояние как тендинопатию, в отличие от тендинита, когда речь идет больше о воспалении. В целом, тендинопатия ППМ относится к состоянию, которое влияет на прикрепление мышцы к бедру и может возникать при повторяющемся сгибании бедра и других нарушениях биомеханики, приводящих к хроническим дегенеративным изменениям сухожилия.
Кроме того, из-за близкого расположения сухожилия ППМ и связанной с ним бурсы воспаление одной из этих структур неизбежно вызывает воспаление другой. Поэтому тендинит ППМ и бурсит ППМ обычно описываются как синонимы, поскольку клиническая картина, оценка и лечение практически идентичны.
Клинически значимая анатомия
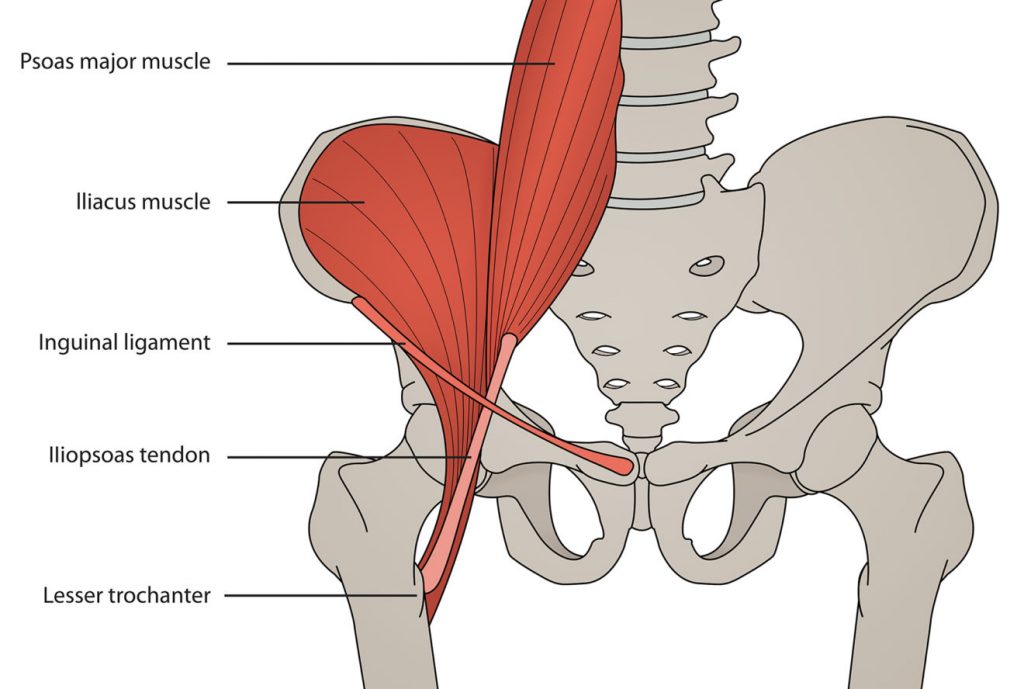
Подвздошно-поясничный мышечный комплекс состоит из трех мышц, которые включают подвздошную мышцу, большую и малую поясничные мышцы. Подвздошная мышца берет начало в подвздошной ямке и прикрепляется к сухожилию поясничной мышцы и малому вертелу бедренной кости. Большая поясничная мышца также прикрепляется к малому вертелу бедренной кости, а начинается от многочисленных структур, включая поперечные отростки поясничных позвонков, межпозвонковых дисков и краев тел позвонков от Тh12 до L5 и сухожильной дуги. Наконец, малая поясничная мышца берет свое начало от тел позвонков Тh12 и L1 и прикрепляется к подвздошно-лобковому возвышению и подвздошной фасции. Малая поясничная мышца имеется только у 60% людей.
Мы рекомендуем

Большая поясничная мышца и подвздошная мышца сливаются на уровне L5-S2 позвонков. Перед прикреплением к малому вертелу ППМ выходит из полости таза в область бедра (под паховой связкой, где она пересекает переднюю часть вертлужной впадины, между передней нижней подвздошной остью (латерально) и подвздошно-лобковым возвышением (медиально). Самая большая бурса тазобедренного сустава — это подвздошно-поясничная бурса, которая расположена глубоко в подвздошно-поясничном мышечно-суставном соединении и спереди капсулы тазобедренного сустава. Считается, что бурса сообщается с тазобедренным суставом у ~15% пациентов.
Иннервация
- Подвздошный компонент ППМ иннервируется бедренным нервом (состоит из передних ветвей L2-L4).
- Поясничный компонент ППМ иннервируется ветвями поясничного сплетения (передние ветви L1-L3).
Кровоснабжение
- Подвздошно-поясничная артерия и медиальная артерия, огибающая бедренную кость.
Функция
- Сгибание бедра и туловища.
- Участие в наружной ротации бедренной кости.
- Латеральное сгибание поясничного отдела позвоночника.
Этиология
Тендинопатия — это структурное изменение нормальной архитектуры сухожилия, которое, как предполагается, является результатом микротравмы, возникающей в результате хронического чрезмерного использования сухожилия. Хотя точная этиология этого состояния до конца не установлена, две наиболее часто описываемые причины раздражения сухожилия ППМ включают либо острую травму, либо травму вследствие перегрузки.
- Острая травма встречается реже, но может привести к повреждению опорно-двигательного аппарата или к авульсивному перелому малого вертела. Обычно это происходит в результате эксцентрического сокращения мышцы или резкого сгибания против силы растяжения, которая превосходит способность сухожилия.
- Чрезмерные травмы ППМ могут быть результатом любой деятельности, требующей повторяющегося сгибания бедра, повторяющейся наружной ротации или повторяющегося сгибания как бедра, так и туловища.
Некоторые примеры видов деятельности, которые могут предрасполагать людей к травме ППМ, включают балет, езду на велосипеде, греблю, бег, легкую атлетику, футбол и гимнастику.
Тендинопатию поясничной мышцы обычно называют «бедром танцора» или «бедром прыгуна», т.к. биомеханика этих движений (т.е. повторяющееся сгибание бедра в положении наружной ротации) предрасполагает человека к травме. Одно исследование показало, что более 90% балерин сообщают о слышимых щелчках, хлопках в бедре.
Подростки во время скачка роста имеют относительно сниженную гибкость сгибателей бедра, что потенциально подвергает их большему риску. Сообщалось, что ревматоидный артрит является одной из основных причин подвздошное-поясничного бурсита.
Эпидемиология
В целом патологические состояния ППМ, такие как тендинит, бурсит, щелканье и импинджмент, считаются основной причиной хронической боли в паху примерно у 12-36% спортсменов и у 25-30% спортсменов с острой травмой паховой области.
- Чаще всего это встречается у таких спортсменов, как футболисты, однако может также встречаться и в неатлетической популяции.
- Чаще всего сообщается о заболеваемости молодых людей (пиковая возрастная группа приходится на 30-е годы).
- Несколько чаще встречается у женщин.
Клиническая картина
Клиническая картина тендинопатии ППМ вариабельна и зависит от различных факторов. Тендинопатия этой мышцы, которая не является симптоматической, часто характеризуется ощутимыми и слышимыми щелчками, возникающими при сгибании и разгибании бедра. Постоянное раздражение сухожилия может привести к его воспалению, а также расположенной рядом бурсы. Хроническое раздражение, скорее всего, не будет связано с воспалением, а вместо этого будет характеризуется болезненной дегенерацией и фиброзом сухожилия.
Читайте также статью: Пубалгия: причины, симптомы, лечение. Про причины, диагностику и лечение перекоса таза можно почитать здесь.
История
В анамнезе часто встречаются указания на глубокие боли в паху или боли, распространяющиеся по передней поверхности бедра. Первоначально боль может провоцироваться началом активности, вскоре после этого уменьшаясь. Симптомы могут прогрессировать до постоянной боли во время активности, которая уменьшается только с отдыхом, и, наконец, до наличия боли как при активности, так и во время отдыха. Диагноз обычно ставится с задержкой, и среднее расчетное время между начальными симптомами и постановкой диагноза составляет от 32 до 41 месяца.
- Перемежающаяся боль в паху, которую обычно описывают как глубокую боль.
- Симптомы ухудшаются с активностью (особенно ударами ногой) и облегчаются с отдыхом. К другим отягчающим факторам можно отнести завязывание шнурков, вставание после длительного сидения и ходьбу в гору.
- Слышимые щелчки или ощущение защемления в области бедра или паха.
- Могут быть зарегистрированы корешковые симптомы, распространяющиеся вдоль передней части бедра к колену.
- Дисфункция поясничной мышцы обычно связана с различными жалобами на пояснично-крестцовую область, которые могут включать боль в пояснице, дискомфорт в области ягодиц или бедра и неспособность стоять полностью прямо.
Физическое обследование
Осмотр
- Пациент может держать пораженное бедро в слегка согнутом и латерально ротированном положении (признак гипертонуса поясничной мышцы).
- Оценка постуры может выявить наклон таза вперед и усиленный лордоз поясничного отдела позвоночника.
- При оценке ходьбы можно наблюдать уменьшение длины шага на пораженной стороне. Кроме того, во время удара пяткой (начальный контакт) и в фазе середины опоры может наблюдаться увеличение сгибания колена.
Пальпация
- Повышенная болезненность при глубокой пальпации подвздошно-пояснично-мышечного сочленения в пределах бедренного треугольника. Пальпация паховых лимфатических узлов в этой области должна быть ничем не примечательной.
- Боль может присутствовать в месте прикрепления сухожилия ППМ к малому вертелу, который можно пальпировать под ягодичной складкой (в положении пациента лежа на животе).
Амплитуда движений
- Пассивное разгибание бедра может быть ограничено и/или вызывать боль (в норме ~15 градусов).
- Активное сгибание бедра или сгибание против сопротивления может вызвать боль.
Функциональное/ортопедическое тестирование
- Тест Томаса или модифицированный тест Томаса позволяет выявить чрезмерный гипертонус сгибателей бедра.
- «Подвздошно-поясничный тест»: сгибание бедра против сопротивления, с наружной ротацией бедра (выполняется с пациентом в положении лежа на спине). Слабость мышц и/или болевые симптомы свидетельствуют о том, что тест положителен.
- Знак Людлоффа (изолированная оценка силы ППМ): пациент располагается в положении сидя на кушетке с выпряженными ногами, ему необходимо оторвать пятку больной ноги от стола. Тест считается положительным, если выявляется мышечная слабость и/или появляются болевые симптомы.
- Тест Стинчфилда: пациент выполняет активный подъем прямой ноги до 45 градусов. Затем ему необходимо сопротивляется нисходящей силе, которая прикладывается к передней части бедра. Боль и/или мышечная слабость свидетельствуют о поражении поясничной мышцы или внутрисуставной патологии.
- Маневр, провоцирующий щелчки в беде: пораженное бедро находится в положении сгибания, отведения и наружной ротации. Бедро пассивно перемещается в положение разгибания и внутренней ротации. Положительный тест — это ощутимое или слышимое щелканье, локализованное в паховой области. Боль, спровоцированная этим маневром, может свидетельствовать о тендините или бурсите ППМ.
Другое
С гипертонусом ППМ могут быть связаны реципрокное торможение мышц-антагонистов и разнообразные дисфункции, располагающиеся вдоль кинетической цепи. Поэтому дополнительное тестирование должно включать оценку на предмет слабости абдукторов тазобедренного сустава, нестабильности позвоночника, нижнего перекрестного синдрома, чрезмерной пронации стопы и дисфункционального дыхания.
Дифференциальная диагностика
- Разрыв губы тазобедренного сустава.
- Спортивная грыжа.
- Бурсит ППМ.
- Паховая грыжа.
- Остеит лобковой кости.
- Тендинопатия/растяжение мышц брюшного пресса.
- Тендинопатия аддукторов бедра/травма паха.
- Остеоартрит тазобедренного сустава.
- Поражение запирательного нерва.
- Новообразование.
Другие причины боли в передней части бедра
- Воспалительный синовит.
- Кристаллоиндуцированный синовит (подагра).
- Стрессовый перелом шейки бедренной кости.
- Аваскулярный некроз головки бедренной кости.
- Авульсия сухожилия.
- Ушиб мышц.
- Феморо-ацетабулярный импинджмент.
- Растяжение прямой мышцы бедра.
- Напряжение илиотибиального тракта.
- Отраженная боль из поясничного отдел (L1-2).
- Парестетическая миалгия.
- Смещение эпифиза головки бедра.
- Синдром щелкающего бедра (СЩБ).
- «Внутренний» СЩБ, как уже упоминалось ранее, связан с сухожилием ППМ.
- «Наружный» СЩБ обусловлен либо илиотибиальным трактом, либо сухожилием большой ягодичной мышцы, проходящим через большой вертел бедренной кости.
- «Внутрисуставной» СЩБ может возникать вследствие наличия свободных тел, разрывов суставной губы или рецидивирующим вывихом.
Диагностика
Лабораторная диагностика
Лабораторные исследования, показанные только в том случае, если диагноз неясен, могут включать в себя проведение клинического анализа крови и мочи, а также определение скорости оседания эритроцитов, С-реактивного белка, ревматоидного фактора, антител к циклическому цитруллинированному пептиду и антинуклеарных антител. Эти тесты полезны при рассмотрении патологии брюшной полости и таза, что может проявляться в виде боли в паху вследствие рака толстой кишки, дивертикулита, простатита, сальпингита, почечных камней, аппендицита и абсцесса поясничной мышцы.
Визуализация
Рентгенологическая диагностика
- Как правило, это не показано при заболеваниях мягких тканей, однако рентгенография может быть использована в качестве начального исследования при подозрении на другую костную патологию (например, свободные тела, остеит лобковой кости) или при наличии «красных флагов».
- У ребенка или подростка с болью в тазобедренном суставе следует исключить смещение эпифиза головки бедренной кости.
Ультразвуоквовая диагностика
- Ультразвуковое исследование (УЗИ) является неинвазивным и доступным методом оценки повреждений мышц и сухожилий. В этом случае обычно обнаруживают утолщение сухожилия.
- Бурсит ППМ связан с избыточным количеством жидкости в подвздошной подвздошной бурсе, которая обычно визуализируется при проведении УЗИ.
- УЗИ позволяет динамически оценить мышцу, и следовательно, выявит любое «защелкивание» сухожилия, которое может присутствовать у таких пациентов.
- УЗИ используется для наведения иглы при инъекциях лидокаина и кортикостероидов (см. ниже).
- Не всегда оптимальный диагностический метод, поскольку его точность сильно зависит от навыков специалиста.
Магнитно-резонансная томография
- В настоящее время МРТ является «критериальным стандартом» при оценке симптомов, связанных с тазобедренным суставом и тазом. В одном исследовании, в котором рассматривалась визуализация для определения причины боли в тазобедренном суставе у спортсменов, сравнивались рентгенограммы, радионуклидные снимки костей и МРТ. Результаты показали, что МРТ является наиболее чувствительным методом визуализации.
- Обеспечивает наиболее точную оценку состояния сухожилия ППМ и бурсы.
Результаты МРТ при оценке мышечно-сухожильных повреждений:
- Спин-эхо Т2-взвешенные изображения покажут повышенную интенсивность сигнала, что связано с отеком и воспалением. Мышечно-сухожильная травма тяжелой степени с сопутствующим кровоизлиянием будет иметь высокую интенсивность сигнала как с Т1-взвешенными изображениями, так и с Т2-взвешенными изображениями.
- Оценка перитендинита — перитендинозная ткань будет отображать повышенное содержание жидкости, которая обнаруживается на спин-эхо-Т2-взвешенных изображениях или короткой последовательности восстановления инверсии Т1 (STIR) в качестве фокуса высокой интенсивности сигнала, окружающего нормальное сухожилие.
- Тендиноз — спин-эхо Т1-взвешенные изображения демонстрируют повышенную интенсивность сигнала в сухожилии, что связано с миксоидной дегенерацией или ангиофибробластической пролиферацией. Спин-эхо-Т2-взвешенные изображения могут показывать аномальный сигнал (обычно меньше, чем на Т1-взвешенных изображениях) или нормальный сигнал.
Инъекции лидокаина
Необходимо выполнить введение лидокаина в сухожилие ППМ под контролем УЗИ. Если после инъекции достигается уменьшение боли, то диагноз тендинопатии ППМ подтверждается.
Лечение
Консервативное лечение
- Консервативное лечение тендинопатии ППМ включает относительный покой, модификацию активности, а также физические упражнения.
- Методы мягких тканей, в частности миофасциальный релиз, может быть полезен для уменьшения мышечного напряжения и создания нейромодулирующего эффекта.
- Мануальная терапия с целью мобилизации тазобедренного сустава, поясничного отдела позвоночника, костей таза и других суставов, имеющих ограничение подвижности.
- Упражнения на увеличение амплитуды движений, растяжку и укрепление должны быть ориентированы на сгибатели бедра и мышцы-антагонисты.
Реабилитация
Острая фаза
- Основная цель первой фазы — уменьшить болевые симптомы, мышечный спазм и отечность. Если пациент перестал заниматься повседневной деятельностью, то возвращение пациента к этой деятельности также является важной целью этой фазы.
- Реабилитация в острой фазе включает в себя относительный отдых (избегание любых вызывающих боль действий), использование холода, медикаментозное лечение и легкую растяжку.
- Лед: время экспозиции 20 минут, прикладывать каждые 2 часа в течение первых 1-3 дней.
- Медикаментозное лечение: кратковременный курс нестероидных противовоспалительных препаратов (НПВП).
- Мягкое растяжение позволяет уменьшить мышечный спазм. Чтобы избежать чрезмерного растяжения, не растягивайтесь сразу же после использования холода, т.к. Локальная гипотермия может увеличить болевой порог человека, сделав его менее чувствительным к боли.
- Растяжка ППМ проводится в течение 20 секунд, затем 30 секунд отдыха, повторяем 5 раз. Растяжка должна быть безболезненной, это можно совмещать с фазами дыхания.
Фаза восстановления
- Основной целью второй фазы является восстановление амплитуды движений, силы, выносливости и проприоцепции. В конце концов, сюда включается и специфическая для спорта деятельность.
- Амплитуда движений: наряду с растяжкой необходимо выполнять развилку и заминку.
- Травма ППМ может быть связана с усилением поясничного лордоза и передним наклоном таза. Достижение нейтральной позы может быть достигнуто как растяжкой, так и укреплением соответствующих групп мышц.
- Растяжка:
- Растяжение прямой мышцы бедра помогает привести таз в более нейтральное положение. Это снимет напряжение с ППМ, уменьшая вероятность напряжения или спазма.
- Все растяжки в этой фазе проводятся так, как описано в острой фазе (задержитесь на 20 секунд, расслабьтесь на 30 секунд, повторите 5 раз).
- Укрепление:
- Увеличение силы хамстрингов увеличивает силу, оказывающую влияние на таз сзади, и уменьшает напряжение ППМ, тянущей таз вперед.
- Упражнения для укрепления мышц брюшного пресса следует выполнять с коленями и бедрами, согнутыми до 90 градусов, что позволит ППМ расслабиться, а тазу оставаться в нейтральном положении.
- Укрепление ягодичных мышц также играет важную роль в достижении нейтрального положения таза.
- Укрепляющие упражнения выполняются ежедневно (4 подхода по 10-15 повторений).
- Тренировка выносливости:
- Увеличение выносливости ППМ может быть достигнуто при повторяющихся движениях (сгибание бедра или наружное вращение бедра), выполняемых при низком сопротивлении. Некоторые примеры включают езду на велосипеде, ходьбу, подъем по лестнице.
- Упражнения на выносливость не должны вызывать боли, а между тренировками на выносливость должно быть достаточно времени для отдыха. В конце концов, человек должен тренироваться ежедневно, постепенно увеличивая продолжительность активности.
Поддерживающая фаза
- Продолжайте растягиватьППМ и прямую мышцу бедра.
- Постепенно увеличивайте нагрузку, используя упражнения с сопротивлением (например, укрепление ППМ в положении сидя с утяжелителем на голеностопе, подъем бедра в положении лежа на спине, наружная ротация бедра в положении сидя с утяжелителем или эластичной лентой).
- Укрепляющие упражнения для ППМ и хамстрингов — постепенно прогрессирующее сопротивление может быть достигнуто либо за счет увеличения количества выполняемых повторений, либо за счет увеличения веса (все индивидуально). Например, сгибание бедра в положении стоя (в тренажере), сгибание колена в положении лежа на животе и сидя (в тренажере), выпады с шагом вверх (выпады выполняются в более медленном темпе, обеспечивая плавный и контролируемый ритм).
Возвращение к спорту
- Пациент должен быть бессимптомным или способным переносить боль, прежде чем рассматривать возможность возвращения к спорту.
- Амплитуда движений, гибкость и сила сгибателей бедра и мышц-антагонистов должны быть восстановлены до уровня контралатеральной стороны.
Оперативное лечение
- Хирургическое вмешательство рассматривается только тогда, когда достигается минимальное улучшение при длительном консервативном лечении, которое обычно включает отдых, модификацию активности, физиотерапию, применение НПВП и кортикостероидов.
- В литературе описаны два хирургических метода, которые включают либо полное, либо частичное освобождение сухожилия ППМ. Оба варианта имеют хорошие результаты, включая уменьшение боли и отсутствие остаточной слабости.
Другое
Перитонеальная инъекция кортикостероидов.
- Инъекция состоит из местного анестетика, который сочетается с кортикостероидом.
- В одном исследовании оценивались результаты лечения пациентов после инъекции в подвздошно-поясничную сумку в случае подозрения на тендинопатию ППМ. Результаты показали соответствующее улучшение через 1 месяц после инъекции. Кроме того, в исследовании сообщалось, что большинство пациентов испытывали заметное уменьшение боли через 15 минут после инъекции.
Прогноз
- При условии коррекции основного биомеханического дефицита общий прогноз благоприятный.
- Выявление этого дефицита на ранней стадии может сыграть определенную роль в предотвращении развития хронических симптомов. Однако, как уже упоминалось ранее, диагноз тендинопатии ППМ ставится примерно через два года после развития симптомов. В этих случаях восстановление может затянуться.
- Пациент не должен возвращаться к спорту, пока не достигнет полного и безболезненного диапазона движений.